Фторхинолоны в терапии инфекций ЛОР-органов. XVIII Съезд оториноларингологов России. Сателлитный симпозиум компании «Байер»
- Аннотация
- Статья
- Ссылки






Клинико-микробиологический подход к антимикробной терапии инфекций ЛОР-органов в современных условиях
В своем выступлении Александр Владимирович ГУРОВ (к.м.н., доцент кафедры ЛОР-болезней лечебного факультета и кафедры микробиологии РГМУ им. Н.И. Пирогова) остановился на клиническом и микробиологическом аспектах гнойно-воспалительных заболеваний ЛОР-органов. Он отметил, что гнойно-воспалительные заболевания составляют от 68% до 89% в структуре общей патологии ЛОР-органов. Основная задача врача заключается в дифференциации представителей нормальной микрофлоры от патогенных микроорганизмов, вызвавших гнойный патологический процесс, и подборе рациональной антимикробной терапии. Микрофлора слизистых оболочек верхних дыхательных путей подразделяется на:
- эндогенную (постоянно присутствующие в строго определенном соотношении микроорганизмы);
- транзиторную (условно-патогенные микроорганизмы в не определенном строго количественном составе, высевающиеся непостоянно);
- патогенную (микроорганизмы, выделяющиеся из очага поражения в количестве, значительно превосходящем остальную флору).
Решение об этиологической значимости микроорганизма в развитии заболевания принимается на основании представления о нормофлоре верхних дыхательных путей (табл. 1) и результатов количественного микробиологического исследования патологического субстрата из очага поражения. А.В. Гуров обратил внимание на важный аспект. В норме в верхних дыхательных путях отсутствует бета-гемолитический стрептококк, поэтому при его выявлении необходимо сразу же назначать антибактериальные препараты.
Если говорить о микрофлоре полости носа, то в достаточно большом количестве в ней представлены дифтероиды, стафилококки и гемофильная палочка. В микрофлоре носоглотки доминируют стафилококки и гемолитические стрептококки – представители облигатной нормофлоры, которые не вызывают инфекционного процесса, поэтому нет необходимости назначать антибактериальную терапию. Околоносовые пазухи и полость среднего уха у здоровых людей обычно стерильны, что обеспечивается, в первую очередь, эффективной работой мукоцилиарного транспорта, который нарушается при вирусных инфекциях или других экзогенных воздействиях. В результате микроорганизмы, заселяющие глотку, начинают колонизировать стерильные полости, интенсивно размножаются и становятся причиной развития острого синусита и гнойного среднего отита.
При хронизации процесса происходят изменения по типу суперинфицирования: радикально меняется не только качественный состав микрофлоры, но и характер течения инфекционного процесса, что выражается в стойкой интоксикации организма и выраженных патоморфологических изменениях непосредственно в очаге поражения. Если процесс приобрел хроническое течение, необходимо учитывать особенности патофизиологии и патоморфологии хронического воспаления слизистых оболочек верхних дыхательных путей. Гнойно-воспалительные процессы характеризуются локальной морфологической дегенерацией слизистой, незавершенностью фагоцитоза, возможностью интернализации стрептококка и образования биопленок.
Удельный вес представителей атипичной микрофлоры при синуситах составляет 7–12%. Можно выделить следующие клинические признаки атипичной инфекции, вызванной микоплазмами и хламидиями:
- постепенное начало (в течение 3–7 дней);
- часто – субфебрильная температура;
- большое количество слизи или серозного экссудата;
- отсутствие гнойного отделяемого;
- дополнительная симптоматика (фарингит, миалгии, головная боль, диарея, конъюнктивит, уретрит, артрит и др.);
- интерстициальные инфильтраты;
- двустороннее поражение.
Для эрадикации бактерий и восстановления стерильности параназальных синусов и полости среднего уха, предотвращения развития серьезных осложнений (менингит, абсцесс мозга и др.), снижения риска хронизации процесса, выраженности и длительности клинической симптоматики и быстрого возвращения пациента к обычной ежедневной активности следует проводить антибактериальную терапию отита и синусита. При наличии клинических признаков атипичной инфекции обоснованным является назначение антибактериальных препаратов из группы макролидов или фторхинолонов (моксифлоксацин и др.) – они воздействуют на атипичные возбудители, локализующиеся как внутри клетки (хламидии), так и на ее мембране (микоплазмы).
«Идеальный» антибиотик при этом должен обладать следующими свойствами:
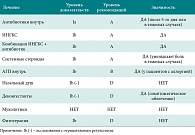
- активностью в отношении основных патогенов (табл. 2);
- низким уровнем резистентности;
- фармакокинетическими свойствами, обеспечивающими эффективную концентрацию препарата в клетках слизистой оболочки непосредственно в патологическом секрете и в биопленках;
- доказанной клинической эффективностью;
- низкой токсичностью;
- удобным режимом дозирования (1 раз в сутки);
- возможностью амбулаторного применения.
Как видно из таблицы 2, наиболее высокой активностью в отношении основных возбудителей инфекций ЛОР-органов, подтвержденной клиническими данными, обладает моксифлоксацин (Авелокс®). Моксифлоксацин ингибирует действие ферментов топоизомеразы IV и ДНК-гиразы (топоизомераза II), нарушая таким образом синтез бактериальной ДНК и приводя к гибели клетки (бактерицидный эффект). Моксифлоксацин быстро проникает в ткани (органов дыхательной и мочеполовой системы, костную ткань, спинно-мозговую жидкость), при этом уровни тканевых концентраций препарата выше, чем в крови. В связи с этим моксифлоксацин является препаратом выбора при среднетяжелом и тяжелом течении острого синусита и отита, а также при хронической патологии и препаратом резерва при легком течении острого синусита и отита у пациентов с аллергией на бета-лактамы или при неэффективности предыдущей терапии.
Безопасность и эффективность современных антибиотиков при инфекциях ЛОР-органов
Роман Сергеевич КОЗЛОВ (д.м.н., профессор, директор НИИ антимикробной химиотерапии Смоленской государственной медицинской академии) в своем докладе отметил, что в последнее время прослеживается тенденция снижения выпуска новых антибиотиков и в ближайшие 5–10 лет не приходится ожидать появления новых препаратов для амбулаторной терапии. По этому, как подчеркнул Р.С. Козлов, с точки зрения клинического фармаколога, «мы должны заботиться о сохранении в клинической практике высокоэффективных и безопасных антибактериальных препаратов», таких как фторхинолоны. На сегодняшний день существует четыре поколения хинолонов. Первое поколение нефторированных хинолонов (налидиксовая кислота) появилось в 1962 г. Начиная со второго поколения хинолоны содержат атомы фтора, и среди них уже выделяют три поколения фторхинолонов:
- II поколение – грамотрицательные хинолоны (норфлоксацин, ципрофлоксацин и др.);
- III поколение – респираторные хинолоны (левофлоксацин);
- IV поколение – респираторные + антианаэробные хинолоны (моксифлоксацин).
Как отметил профессор Р.С. Козлов, респираторные фторхинолоны на самом деле являются препаратами очень широкого спектра действия, которое не ограничивается только инфекциями дыхательных путей. Фторхинолоны обладают бактерицидным эффектом, способностью к эрадикации возбудителей широкого спектра и особым механизмом действия, обеспечивающим активность в отношении устойчивых, в том числе полирезистентных, микроорганизмов. Мишенью для действия препаратов этого класса являются:
- ДНК-гираза (E. coli, P. aeruginosa, H. pylori, S. pneumoniae, в зависимости от препарата);
- топоизомераза IV (S. aureus, Enterococcus spp., S. pneumoniae, в зависимости от препарата).
Развитию класса фторхинолонов, с точки зрения Р.С. Козлова, способствовало несколько факторов, прежде всего активность фторхинолонов в отношении пневмококков, атипичных возбудителей и низкие показатели резистентности. Фторхинолоны позволяют использовать ступенчатую терапию (переход с парентеральной на пероральную форму) в тех случаях, когда это возможно и необходимо. Наконец, повышается комплаентность пациентов к антимикробной терапии. Естественно, что препараты, применяемые 1–2 раза в сутки, как фторхинолоны, гораздо успешнее используются пациентами. В последнее время возрастает популярность коротких курсов антибиотиков. Например, 5-дневный курс лечения внебольничной пневмонии и 7-дневный курс лечения острого бактериального риносинусита моксифлоксацином. При этом следует отметить достаточно высокий уровень безопасности моксифлоксацина. Не выявлено повышенной частоты побочных эффектов моксифлоксацина по сравнению с другими препаратами. Разрывы сухожилий при лечении этим препаратом встречались редко, даже у пожилых больных с хроническими обструктивными заболеваниями легких. Хотя моксифлоксацин и вызывает увеличение интервала QT на 4–7 мс, ни в крупных клинических испытаниях, ни после выхода препарата на рынок случаев тяжелой кардиотоксичности не зарегистрировано. Гепатотоксичность встречалась не чаще, чем при приеме других препаратов. Важно помнить, что хинолоны исторически относятся к препаратам с дозозависимым эффектом. Вся суточная доза современных хинолонов вводится за один раз. Когда японские врачи стали вводить респираторные фторхинолоны вместо 500 или 750 мг 1 раз в сутки по 100 мг 3 раза в сутки, это привело к росту резистентности к препаратам в данном регионе. Так, самая высокая частота устойчивости пневмококков к фторхинолонам фиксируется в Японии и странах Юго Восточной Азии. Поэтому, говоря об эффективности препаратов применительно к этой группе, важно не модифицировать дозу. Профессор Р.С. Козлов подчеркнул, что важно объяснять пациентам, когда нужно принимать препарат – сколько раз в день, до, после или во время еды. Несоблюдение пациентами графика приема будет приводить к быстрому росту устойчивости. Профессор Козлов еще раз подчеркнул, что надо очень бережно относиться к тем препаратам, которые являются основой терапии в современных условиях, тем более что «фторхинолоны являются классическим примером баланса эффективности и безопасности».
Возможности и особенности антибактериальной терапии хронических риносинуситов
Галина Николаевна НИКИФОРОВА (д.м.н., доцент кафедры оториноларингологии МОНИКИ им. М.Ф. Владимирского) сообщила, что в среднем около 5–15% взрослого населения в мире и 5% детей страдают той или иной формой синусита, причем хронический риносинусит стоит на первом месте среди всех хронических заболеваний (146 случаев на 1000 населения). Риносинусит – не только оториноларингологическая проблема. Зачастую риносинусит приводит к обострению бронхиальной астмы, ХОБЛ, развитию таких грозных осложнений, как риносинусогенный менингит, менингоэнцефалит, тромбоз кавернозного синуса и др. Основные возбудители вирусного риносинусита – это риновирусы, коронавирусы, аденовирусы, вирусы гриппа и парагриппа. Что касается бактериальных микроорганизмов, то наиболее часто возбудителями риносинуситов являются Streptococсus pneumoniae, Streptococcus pyogenes и Haemophilus influenzae.
Г.Н. Никифорова объяснила, что диагноз «рецидивирующий острый синусит» ставится в тех случаях, когда в течение года наблюдается четыре и более эпизода острого синусита длительностью семь дней и больше с периодами ремиссии более двух месяцев. Диагноз «хронический синусит» ставится, если в анамнезе был хотя бы один эпизод заболевания длительностью более трех месяцев или хирургическое вмешательство на околоносовых пазухах.
Лечение риносинуситов сводится к этиотропной терапии (воздействие на инфекцию), патогенетической (блокирование воспаления) и симптоматической (уменьшение проявлений симптомов). Рекомендации по диагностике и лечению полипозного, острого и хронического риносинусита, данные в Европейском согласительном документе, определяющем стратегию лечения риносинусита (EPOS 2007), приведены в таблице 3.
В российские рекомендации (ФГУ «НИИ уха, горла, носа и речи», 2008 г.) по лечению острых риносинуситов включены следующие мероприятия: элиминационная терапия, разгрузочная терапия, пункционное лечение, местная антибактериальная терапия, системная антибиотикотерапия, противовоспалительное лечение, антигистаминная терапия, муколитическая терапия. Таким образом, как зарубежные, так и отечественные рекомендации подчеркивают важность системной антибиотикотерапии. При выборе антибактериального препарата нужно учитывать чувствительность возбудителя заболевания и данные доказательной медицины по эффективности препаратов. Кроме того, препарат должен быть безопасен, обладать хорошей переносимостью и простотой применения. Национальные практические рекомендации по назначению антибиотиков США, Германии, Франции, Канады предлагают следующие препараты выбора:
- амоксициллин;
- амоксициллин/клавуланат;
- цефалоспорины II–III поколений;
- макролиды;
- моксифлоксацин, левофлоксацин.
Г.Н. Никифорова сравнила антибактериальные препараты по чувствительности к ним различных возбудителей (табл. 4).
Как видно из таблицы 4, новые фторхинолоны (левофлоксацин, моксифлоксацин, гатифлоксацин) превзошли по своей антимикробной активности практически все группы препаратов, поскольку они высокоактивны в отношении всех респираторных патогенов, включая атипичные возбудители, и сохраняют активность против S. pneumoniae, устойчивых к пенициллину и макролидам. Кроме широкого спектра действия, фторхинолоны характеризуются относительно медленным развитием резистентности, обладают бактерицидным эффектом и особым механизмом действия, отличным от других антибиотиков. Правильное назначение поздних фторхинолонов (в отличие от препаратов предшествующих поколений) не способствует селекции резистентных пневмококков.
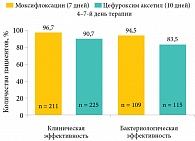
В настоящее время для лечения риносинуситов широко применяется моксифлоксацин (Авелокс®). Его бактериологическая эффективность очень высока, он обеспечивает высокий уровень эрадикации всех микроорганизмов у пациентов как с острым, так и с хроническим риносинуситом. Сравнительное исследование эффективности 7-дневной терапии моксифлоксацином 400 мг в день и 10-дневной терапии цефуроксима аксетилом продемонстрировало преимущества моксифлоксацина в клинической и бактериологической эффективности (рис. 1). Особенностью моксифлоксацина является то, что он не метаболизируется в ферментной системе цитохрома Р-450, поэтому риск лекарственного взаимодействия при комбинированной терапии минимален. Это очень важно, поскольку пациенты с обострением хронического риносинусита, острым риносинуситом часто имеют сопутствующие патологии.
Вместо заключения. Новые фторхинолоны превзошли по своей антимикробной активности практически все группы препаратов. Наиболее высокой активностью в отношении основных возбудителей инфекций ЛОР-органов, подтвержденной клиническими данными, обладает моксифлоксацин (Авелокс®). Докладчики симпозиума, основываясь на данных доказательной медицины, высоко оценили эффективность, бактериологическую активность и безопасность препарата.

