количество статей
7376
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Кардиальный синдром при гастроэзофагеальной рефлюксной болезни: проявления, частота и причины возникновения, способы устранения
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Кардиология и ангиология" №3 (25)
- Аннотация
- Статья
- Ссылки
- English
В статье представлены результаты двухфазного исследования пациентов с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Первая фаза – проспективное клинико-инструментальное интервенционное исследование включала 52 пациента с ГЭРБ без исходной кардиальной патологии. Кардиальный синдром выявлен у 78,8% больных.
Его основными проявлениями были боли в грудной клетке, головные боли, головокружение, выраженная вегетативная дисфункция, ослабление I тона на верхушке, нарушения функций автоматизма, возбудимости и проводимости, тенденция к дилатации левых отделов сердца, снижению глобальной сократительной способности миокарда. Показано, что оригинальный рабепразол (Париет) высокоэффективен в лечении не только ГЭРБ, но и такого внепищеводного проявления заболевания, как кардиальный синдром.
Во второй фазе – двойном слепом рандомизированном перекрестном исследовании участвовали 80 пациентов с некоронарогенными болями в грудной клетке. Результаты этой фазы позволили сделать вывод, что при ведении пациентов с некоронарогенными болями в грудной клетке, особенно входящими в структуру кардиального синдрома ГЭРБ, необходимо к терапии добавлять ингибиторы протонной помпы, в том числе с диагностической целью. Целесообразно использовать рабепразол как более эффективный по сравнению с омепразолом антисекреторный препарат.
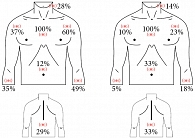
Рис. 1. Локализация кардиальной и пищеводной боли

Таблица 1. Данные суточного мониторирования ЭКГ у больных ГЭРБ до и после лечения
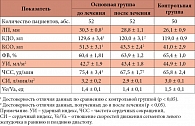
Таблица 2. Данные эхокардиографии у больных ГЭРБ до и после лечения

Таблица 3. Величина константы диссоциации различных ИПП

Таблица 4. Результаты суточного мониторирования уровня рН у больных ГЭРБ на фоне терапии
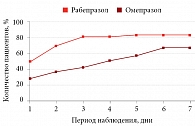
Рис. 2. Динамика купирования НКБГ у пациентов первой группы в условиях диагностического теста с ИПП
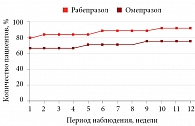
Рис. 3. Динамика купирования НКБГ у пациентов первой группы в условиях курсового лечения ИПП
Актуальность проблемы
Повышенное внимание к проблемам внепищеводных проявлений гастроэзофагеальной рефлюксной болезни (ГЭРБ), в частности к кардиальному синдрому, обусловлено рядом причин. Распространенность ГЭРБ в западных популяциях варьирует от 10 до 30% [1–3], в России – от 11,6 до 23,6% в зависимости от региона [4]. В странах Азии этот показатель ниже, но достаточно значим – 5–10% [5]. Не случайно в 1997 г. Европейским обществом гастроэнтерологов (European Society of Gastroenterology) на VI Объединенной европейской гастроэнтерологической неделе (UEGW, 1997) в Бирмингеме (Великобритания) ГЭРБ была провозглашена болезнью XXI в. [6]. Кардиальный синдром при ГЭРБ встречается часто и проявляется болью за грудиной или в области сердца, повышением артериального давления, транзиторными нарушениями сердечного ритма и проводимости, диффузными изменениями миокарда у больных без фоновой кардиальной патологии [7–10].
Несмотря на распространенное сочетание пищеводных болей и болей в прекардиальной области, их причинно-следственные связи изучены недостаточно [10]. Отметим, что боль за грудиной всегда вызывает повышенную настороженность и в ряде случаев расценивается как стенокардитическая, тем более что у многих больных локализация и иррадиация болей схожи (рис. 1) [11]. В то же время, по данным коронарографии, почти у трети пациентов боли за грудиной не кардиального происхождения, а связаны с патологией пищевода, как правило с ГЭРБ [12]. В половине случаев причиной болей в левой половине грудной клетки, не связанных с поражением сердца (non-cardiac chest pain), является ГЭРБ (по данным мониторинга рН и эндоскопии пищевода) [10, 13, 14].
По мнению ряда авторов, кардиальный синдром при ГЭРБ может быть связан с развитием рефлекторной стенокардии на фоне коронарного атеросклероза или интактных коронарных артерий либо с синдромом Х [9, 13, 15–17]. Раздражение рецепторов слизистой оболочки пищевода желудочным содержимым при его попадании в пищевод приводит к нарушению моторной функции, хаотическим непропульсивным сокращениям нижней трети пищевода, спазму его мышц, гипертензии мышц нижнего пищеводного сфинктера. Эти факторы могут стать причиной болевых ощущений за грудиной. Механизм возникновения дисритмических проявлений ГЭРБ также опосредован возбуждением кислым рефлюктатом рефлексогенной зоны дистальной части пищевода с развитием висцеро-висцеральных рефлексов, моделирующихся через nervus vagus и приводящих к коронароспазму и аритмиям [9, 13, 15, 17]. ГЭРБ может приводить к увеличению частоты сердечных сокращений и артериального давления, превышая ишемический порог и вызывая боль за грудиной с изменениями на электрокардиограмме (ЭКГ) [18]. В то же время описанный выше кардиальный синдром, включающий кардиалгию, нарушения ритма и проводимости, диффузные изменения ЭКГ у больных ГЭРБ без фоновой кардиальной патологии, может быть обусловлен развитием миокардиодистрофии [1, 19].
Данные факты свидетельствуют о многофакторности развития кардиального синдрома при ГЭРБ. Изучение характера изменений, свойственных данному синдрому, позволит избежать ошибок при определении характера кардиальной патологии, разработать тактику коррекции состояния сердечно-сосудистой системы, точнее оценить тяжесть и прогноз заболевания.
Целью исследования стало изучение проявлений кардиального синдрома, непосредственно связанного с ГЭРБ, у больных ГЭРБ, не имевших фоновой кардиальной патологии до и после терапии основного заболевания.
Дизайн первой фазы исследования
Первая фаза исследования представляла собой проспективное клинико-инструментальное интервенционное исследование, в котором участвовали 52 пациента с ГЭРБ. Диагноз был верифицирован в соответствии с имеющимися рекомендациями [8, 9, 13, 16, 20–22] на основании данных анамнеза, типичных жалоб, 24-часовой рН-метрии, фиброгастродуоденоскопии (ФГДС), рентгеновского исследования пищевода, желудка и двенадцатиперстной кишки. Наличие фоновой кардиальной патологии исключалось на основании данных анамнеза, ЭКГ покоя, эхокардиографии, пробы с физической нагрузкой, суточного мониторирования ЭКГ, измерения артериального давления.
В основную группу вошли 52 больных ГЭРБ (30 (57,7%) мужчин и 22 (42,3%) женщины, средний возраст 29,8 ± 1,5 года).
Контрольную группу представляли 50 здоровых лиц (31 (62%) мужчина, 19 (38%) женщин, средний возраст 32,3 ± 2,1 года).
Результаты первой фазы исследования
Изжога отмечалась у всех пациентов, болевой абдоминальный синдром – у 41 (78,8%) больного в виде кратковременных ноющих болей умеренной интенсивности в эпигастральной области и пилородуоденальной зоне, метеоризм – у 26 (50,0%), отрыжка – у 28 (53,8%), чувство горечи во рту – у 32 (61,5%), дисфагия и одинофагия – у 14 (26,9%), неустойчивый стул – у 12 (23,1%) больных. По данным эзофагогастродуоденоскопии (ЭГДС) недостаточность кардии диагностирована у 31 (59,6%), грыжа пищеводного отверстия диафрагмы – у 14 (26,9%), рефлюкс-эзофагит I степени – у 14 (26,9%), неэрозивная рефлюксная болезнь (НЭРБ) – у 38 (73,1%). Единичные эрозии в кардиальной части желудка наблюдались у 3 (5,8%) пациентов, единичные эрозии слизистой оболочки антрального отдела желудка на фоне дуоденогастрального рефлюкса (ДГР) – у 8 (15,3%). Эрозивный бульбит отмечался у 12 (23,1%) больных.
В целом по всей группе обследованных при анализе результатов рН желудочного содержимого выявлена некоторая неоднородность по показателям базального рН. Гиперацидность регистрировалась у 27 (51,9%), нормацидность – у 19 (36,5%), гипацидность – у 6 (11,5%). рН пищевода при НЭРБ составил 2,18 ± 0,11, при ГЭРБ – 2,14 ± 0,1, рН желудка – 1,90 ± 0,1 и 1,86 ± 0,1 соответственно. Отклонение рН в кислую сторону (< 4,9) свидетельствовало о наличии гастроэзофагеального рефлюкса (ГЭР). Повышение уровня кислотности в кардиальном отделе желудка (< 3,0) расценивали как косвенный признак ГЭР. Субкомпенсацией ощелачивания считали уровень кислотности в антруме в диапазоне 2,0–5,0, декомпенсацией – уровень 2,0 и ниже. Отклонение рН в антральном отделе желудка более чем на 3,0 в щелочную сторону рассматривали как признак ДГР, который выявлялся по данным рН-метрии и ФГДС почти у 2/3 больных – 32 (61,5%) пациента.
Клинические проявления кардиального синдрома имели место у 41 (78,8%) больного. Боли за грудиной у 14 (26,9%) пациентов сочетались с одинофагией и изжогой и купировались приемом ингибиторов протонной помпы (ИПП), Н2-блокаторов, антацидов по требованию. В то же время на длительные ноющие и колющие боли в области сердца жаловался 31 (59,6%) пациент. Как правило, боли возникали или усиливались на фоне изжоги, болевого абдоминального и диспепсического синдромов, психоэмоциональных нагрузок, не сопровождались признаками ишемии миокарда по данным ЭКГ и эхокардиографии, не купировались сублингвальным приемом нитроглицерина. Из 45 пациентов с болями в грудной клетке сильные боли отмечали 16 (35,6%), умеренные – 26 (57,8%), слабые – 3 (6,7%). Приступы сердцебиения испытывали 30 (57,7%) больных, перебои в деятельности сердца – 17 (32,7%), субъективную одышку – 17 (32,7%), головные боли – 31 (59,6%) и головокружение – 24 (46,2%) пациента. Эти эффекты возникали или усиливались при ухудшении течения ГЭРБ, стрессовых ситуациях, на фоне болей в грудной клетке.
Вегетативная дисфункция манифестировала широким спектром жалоб. Эмоциональная лабильность проявлялась в виде частой беспредметной смены настроения, повышенной ранимости, повышенной агрессивности, немотивированных страхов (23 (45,0%), 15 (28,6%) и 17 (33,3%) больных соответственно). Повышенная потливость отмечалась у 24 (46,2%) пациентов, чувство жара и озноба – у 9 (17,3%). Ни у одного из обследованных больных не было в анамнезе резекции желудка, но демпинг-подобные состояния имели место у 19 (36,5%). Вегетативные кризы наблюдались у 28 (53,8%) пациентов с соматовегетативным компонентом в виде потливости, перебоев в деятельности сердца, сердцебиения, удушья, головокружения, чувства дурноты. При аускультации сердца ослабление I тона на верхушке выявлено у 20 (38,4%) больных без фоновой кардиальной патологии.
При анализе ЭКГ покоя отмечалась высокая частота (39 (75%) случаев) умеренных диффузных изменений миокарда в виде нарушения реполяризации желудочков с изменением сегмента ST, уплощения, инверсии либо появления высокого некоронарогенного зубца Т в двух и более отведениях. Данные изменения во всех случаях сочетались с кардиалгией. Нагрузка на левый желудочек на фоне диффузных изменений миокарда регистрировалась у 11 (21,2%) пациентов. На фоне кардиалгии и диффузных изменений миокарда, проявлений вегетативной дисфункции выявлены нарушения функции автоматизма: синусовая тахикардия у 18 (34,6%), синусовая брадикардия у 6 (11,5%), синусовая аритмия у 13 (25,%) обследованных.
Суточное мониторирование ЭКГ проводили у 31 больного основной группы и 8 пациентов контрольной группы (табл. 1). В основной группе отмечено достоверно меньше эпизодов синусовой брадикардии и достоверно больше эпизодов синусовой тахикардии по сравнению с контрольной группой, что обусловлено преобладанием симпатикотонии у обследованных больных. У пациентов с ГЭРБ имелись ЭКГ-признаки электрической нестабильности миокарда. Так, частота суправентрикулярной и желудочковой экстрасистолии достоверно преобладала в основной группе, причем экстрасистолия носила политопный характер с сочетанием суправентрикулярных и желудочковых экстрасистол у 21 больного из 31. У остальных десяти отмечалась только суправентрикулярная экстрасистолия. У пациентов с «ночными кислотными прорывами» в восьми случаях имели место преходящее нарушение проводимости по ножкам пучка Гиса, политопная экстрасистолия, причем у пяти из них были кратковременные эпизоды суправентрикулярной тахикардии в ночные и ранние утренние часы.
При эхокардиографическом исследовании (табл. 2) все показатели находились в пределах нормы. Однако больные с выраженной и умеренной кардиалгией, нарушениями функции автоматизма, возбудимости и проводимости, диффузными изменениями миокарда имели тенденцию к расширению левого предсердия (ЛП), конечно-диастолического и конечно-систолического объемов (КДО и КСО) левого желудочка, снижению фракции выброса (ФВ), что нашло отражение в достоверном отличии средних величин данных показателей от контрольных.
В настоящее время не вызывает сомнения, что препаратом выбора при ГЭРБ являются ИПП. Необходимо отметить, что все применяемые сегодня ИПП достаточно эффективны, однако различия в структуре влияют на изменение скорости ингибирования и концентрации ингибитора, которая обеспечивает максимальный эффект [23].
Максимальная скорость наступления антисекреторного эффекта оригинального рабепразола по сравнению с другими ИПП показана в многочисленных клинических исследованиях [23–28].
Скорость накопления ИПП в канальцах париетальных клеток определяется показателем константы ионизации или диссоциации (рКа), которая у разных ИПП варьирует в пределах 3,8–5,0 [23–25, 29–31]. Чрезвычайно низкий уровень рН в просвете секреторного канальца и уровни рКа позволяют ИПП избирательно накапливаться в париетальной клетке более чем в 1000-кратном количестве по отношению к концентрации в крови. Однако различия между ИПП по величине рКа обусловливают разную аккумуляцию ИПП в париетальных клетках, кислотоустойчивость и степень активации [23, 24, 25, 29–31]. У оригинального рабепразола показатель рКа наивысший (табл. 3). Это объясняет его более раннюю трансформацию в активную форму по сравнению с другими ИПП, что предопределяет более быстрые блокирование протонной помпы и ингибирование кислотообразования. Оригинальный рабепразол наименее стабилен в кислой среде благодаря уровню рКа и легко активируется не только при низком, но и при высоком уровне рН, то есть в слабокислой среде. Активность других ИПП при повышении уровня рН снижается. Максимально быстро подавляет кислотообразование именно оригинальный рабепразол как самый кислотонеустойчивый агент, медленнее – омепразол и лансопразол. Самое медленное действие оказывает пантопразол. рН большинства париетальных клеток около 1, но у части из них – около 3. Последнее обстоятельство объясняется различной степенью стимуляции париетальных клеток и их возрастом. Оригинальный рабепразол активируется даже при средних значениях рН = 3 и в этих условиях ингибирует протонную помпу как старых, так и недостаточно стимулированных молодых париетальных клеток. В этом заключается преимущество оригинального рабепрозола перед другими ИПП при средних показателях рН в просвете секреторных канальцев (примерно в 10 раз сильнее) как старых, так и нестимулированных молодых париетальных клеток [29, 31].
Метаболический профиль оригинального рабепразола существенно отличается от такового остальных ИПП [32, 33]. Уникальное свойство препарата состоит в том, что цитохромы CYP2C19 и CYP3A4 лишь частично вовлекаются в метаболизм рабепразола [29, 34]. Основной путь его метаболизма – неэнзиматическое восстановление в тиоэфир рабепразола [29]. Следовательно, кислотоингибирующий эффект оригинального рабепразола должен быть менее зависимым от фенотипа CYP2С19 по сравнению с таковым других ИПП, что снижает долю лекарства, метаболизирующегося через эти изоформы цитохрома P-450 [35], и обеспечивает более стабильный антисекреторный эффект независимо от метаболизма пациентов (быстрый, промежуточный, медленный) [23, 29, 36].
Соотношение средних уровней показателей «область под кривой „время – концентрация“ (AUС)» для пациентов с медленным и быстрым метаболизмом оказалось различным у таких ИПП, как омепразол, лансопразол, пантопразол и оригинальный рабепразол (6,3, 4,7, 6,0 и 1,8 соответственно) [29, 37]. Оригинальный рабепразол (Париет) имеет наименьшие различия в показателях AUC между группами субъектов с медленным и быстрым метаболизмом ИПП по сравнению с другими представителями этого класса. Приведенные факты подтверждают предположение о меньшей зависимости метаболизма рабепразола от генетического полиморфизма CYP2C19 [29, 37]. Предлагается ранжировать зависимость ИПП от генетического полиморфизма CYP2C19 в такой последовательности: омепразол, пантопразол, лансопразол, рабепразол. Интересно, что повторные дозы омепразола у субъектов с медленным метаболизмом увеличивают AUC, а при назначении рабепразола такой эффект отсутствует [29, 37]. В ряде случаев «быстрые» метаболизаторы требуют увеличения суточной дозы ИПП в сравнении со стандартной. К рабепразолу сказанное не относится. Кроме того, для подбора оптимальной дозы препарата не требуется проведение малодоступного молекулярно-генетического исследования или суточной внутрижелудочковой рН-метрии. Пища может замедлять биодоступность омепразола, лансопразола, эзомепразола, но не рабепразола [36, 38].
По данным метаанализа 57 исследований ИПП, посвященных изучению величины среднего интегрального рН у здоровых добровольцев и больных ГЭРБ, относительная эффективность составила 0,23, 090, 1,00, 1,60, 1,82 для пантопразола, лансопразола, омепразола, эзомепразола и рабепразола, если эффективность омепразола принять за единицу [39]. Оригинальный рабепразол в силу высокого антисекреторного действия продемонстрировал высокую эффективность в отношении купирования клинической симптоматики и заживления пищевода. Это позволяет считать его препаратом выбора при ГЭРБ, в том числе при ее внепищеводных проявлениях [8, 22, 24, 25, 31, 40].
Итак, все 52 больных принимали оригинальный рабепразол (Париет) в дозах, соответствующих рекомендациям Российской гастроэнтерологической ассоциации (РГА) и компании-производителя, в течение восьми недель. Кроме того, пациенты получали советы по изменению образа жизни, воздержанию от приема препаратов, усиливающих симптомы ГЭРБ.
К 3–7-му дню терапии значительно снизилась частота абдоминального болевого синдрома, изжоги, одинофагии и дисфагии. Полное прекращение данных симптомов зарегистрировано к 14-му дню. Метеоризм, чувство горечи во рту, отрыжка, неустойчивый стул купировались медленнее. К 14-му дню они выявлялись у 8 (15,2%) больных, к окончанию лечения сохранялись у 4 (7,7%) пациентов. При эндоскопическом исследовании эрозии слизистой оболочки пищевода, желудка, двенадцатиперстной кишки не зарегистрированы ни в одном случае.
Суточное мониторирование уровня рН в пищеводе и желудке было проведено больным в 1-й и 14-й дни, а также на 56-й день наблюдения. При анализе полученных результатов учитывалось общее время с рН < 4 в пищеводе и процент времени суток, при котором уровень рН в теле желудка превышал 4. Время с рН < 4 в пищеводе в первые сутки составило 324,8 ± 12,1 мин, на 14-й день отмечалось выраженное и достоверное снижение среднесуточного времени с рН < 4, на 56-й день был достигнут уровень, соответствовавший физиологической норме. При оценке среднего процента времени с рН > 4 в желудке наблюдалось достоверное увеличение процента времени к 14-му дню терапии, тенденция к увеличению показателя прослеживалась и к 56-му дню (табл. 4).
Купирование проявлений кардиального синдрома коррелировало с динамикой проявлений ГЭРБ. Боли за грудиной исчезли одновременно с прекращением изжоги, одинофагии, дисфагии. Частота болей в области сердца снизилась с 59,6 до 28,8% (p < 0,05), их интенсивность уменьшилась до слабой, во всех случаях боли имели колющий характер. Отмечено значительное снижение доли больных с головными болями – с 59,6 до 30,8% (p < 0,05), головокружением – с 46,2 до 26,9% (p < 0,05), субъективной одышкой – с 32,7 до 13,4% (p < 0,05), повышенной потливостью – с 46,2 до 26,9% (p < 0,05). Полностью исчезли приступы сердцебиения, ощущение перебоев в деятельности сердца, вегетативные кризы, чувство дрожи и озноба, демпинг-подобные состояния, общая слабость. Частота ослабления I тона уменьшилась с 38,4 до 19,2% (p < 0,05). По данным ЭКГ покоя, частота диффузных изменений миокарда снизилась с 75,0 до 32,7% (p < 0,05), нагрузка на левый желудочек – с 21,2 до 7,7% (p < 0,05), синусовая аритмия – с 25,0 до 11,5% (р > 0,05). Случаев нарушения возбудимости не отмечалось, у всех больных нормализовалась частота сердечных сокращений.
По данным суточного мониторирования ЭКГ (табл. 1), на фоне назначения рабепразола у больных количество эпизодов брадикардии достоверно (р < 0,05) увеличилось и приблизилось к контрольным значениям. В то же время число эпизодов тахикардии статистически значимо (р < 0,05) снизилось, но продолжало достоверно превышать контрольное значение. На фоне исчезновения «ночных кислотных прорывов» не регистрировались преходящие нарушения проводимости по ножкам пучка Гиса и эпизоды пароксизмальной суправентрикулярной тахикардии. Частота суправентрикулярной и желудочковой экстрасистолии значительно и достоверно (р < 0,05) уменьшилась в 6,7 и 12,8 раза соответственно. Однако их частота продолжала достоверно превышать величину данного показателя в контрольной группе. Этот факт свидетельствовал о сохранении остаточных проявлений электрической нестабильности миокарда у пациентов указанной группы.
По данным эхокардиографии, после проведенного лечения (табл. 2) средние величины ЛП, КДО и КСО, ФВ приблизились к значениям, практически не отличавшимся от контрольных. Это можно трактовать как улучшение регуляции сердечно-сосудистой системы, функционального состояния миокарда.
Обсуждение результатов первой фазы
Результаты первой фазы исследования позволили сделать ряд выводов. Кардиальный синдром ГЭРБ выявлен у 78,8% больных молодого и среднего возраста без фоновой кардиальной патологии. Основными его проявлениями являлись боли за грудиной, колющие и ноющие боли в области сердца, приступы сердцебиения, ощущения перебоев в деятельности сердца, головные боли, головокружение, выраженная вегетативная дисфункция, вплоть до развития демпинг-подобных состояний, вегетативных кризов, ослабление I тона на верхушке, синусовая тахикардия, аритмия, экстрасистолическая аритмия, преходящие нарушения проводимости по ножкам пучка Гиса, тенденция к дилатации левых отделов сердца, снижению глобальной сократительной способности миокарда. Основными факторами развития тяжелых и фатальных аритмий можно считать нарушения ритма и проводимости, диффузные изменения миокарда у пациентов с «ночными кислотными прорывами», выявленные у 8 (15,2%) больных без исходной кардиальной патологии.
Как отмечалось выше, механизм развития синдрома имеет сложный характер. Очевидно, раздражение рецепторов пищевода за счет кислотного заброса в пищевод приводит к нарушениям межорганных отношений, висцеро-висцеральных рефлексам, психовегетативному синдрому с нарушениями регуляторных влияний на состояние сердечно-сосудистой системы, возникновению электрической нестабильности миокарда с развитием нарушений функций автоматизма и возбудимости. В нашем исследовании ни в одном случае, по данным ЭКГ покоя, суточного мониторирования ЭКГ, не выявлено признаков снижения коронарного кровообращения. Следовательно, у наших больных рефлекторная стенокардия не развивалась и во всех случаях имели место некоронарогенные боли. Кроме того, длительные ноющие боли в области сердца, ослабление I тона на верхушке, диффузные изменения миокарда, преходящие нарушения функций автоматизма, возбудимости и проводимости, нагрузка на левый желудочек по данным ЭКГ, тенденция к дилатации левых отделов сердца и снижению фракции выброса, купируемые на фоне лечения ИПП, могут свидетельствовать о развитии у пациентов обратимых проявлений миокардиодистрофии.
Данные первой фазы исследования позволяют сделать вывод, что Париет является средством выбора для лечения не только ГЭРБ, но и такого внепищеводного проявления заболевания, как кардиальный синдром ГЭРБ.
Дизайн второй фазы исследования
Учитывая, что окончательно судить об эффективности препарата можно только на основании сравнительных исследований, мы разработали дизайн второй фазы. Она представляла собой двойное слепое рандомизированное перекрестное исследование. В нем участвовали 80 пациентов (58 мужчин и 22 женщины) в возрасте от 26 до 74 лет (средний возраст 49,4 ± 2,91 года) с некоронарогенными болями в грудной клетке (НКБГ), которые считались внепищеводными проявлениями ГЭРБ. Пациенты в течение последних трех месяцев имели не менее трех эпизодов в неделю болей в грудной клетке (стенокардитического характера или с локализацией за грудиной). Данная когорта пациентов была отобрана из больных, проходивших обследование в кардиологическом отделении стационара с подозрением на впервые возникшую или прогрессирующую стенокардию. На основании проведенного в этом отделении тщательного обследования (проба с дозированной физической нагрузкой, суточное мониторирование ЭКГ, по показаниям – коронарография и радиоизотопное исследование перфузии миокарда с технецием 99m тетрофосмином) диагноз ишемической болезни сердца был исключен. Все отобранные пациенты были подвергнуты предварительной диагностической оценке с применением ЭГДС и 24-часовой рН-метрии пищевода. Пациенты с другими заболеваниями верхних отделов пищеварительного тракта были исключены из исследования. Рандомизацию проводили методом запечатанных пронумерованных конвертов после предварительной стратификации пациентов по полу.
Этап I исследования (пять недель) представлял собой диагностический тест с ИПП в виде двойного слепого перекрестного исследования. Первоначально больные были рандомизированы на две группы, получавшие оригинальный рабепразол (Париет) (20 мг утром) или омепразол (40 мг утром) в течение семи дней. После семидневного периода отмывки пациентам меняли лечение: тем, кто получал ранее омепразол, назначали рабепразол и наоборот. Этот период также продолжался семь дней. Исходно выраженность симптомов у участников исследования оценивали с помощью ежедневного заполнения дневника регистрации клинических проявлений. Тест с любым из назначавшихся препаратов признавали диагностически значимым, если индекс болей в грудной клетке снижался не менее чем на 50% от исходного уровня.
Результаты второй фазы исследования
На этапе I по итогам инструментального обследования 49 (61,3%) пациентов были отнесены к первой группе. Из них у 6 (12,2%) при ЭГДС был обнаружен эзофагит (стадия А), при выполнении суточной рН-метрии отклонения не наблюдались. У 30 (61,2%) больных выявлен патологический ГЭР по результатам рН-метрии, эрозивное поражение слизистой оболочки пищевода на ЭГДС отсутствовало. У 13 (26,6%) пациентов имели место как рефлюкс-эзофагит (у 7 больных в стадии А, у 6 – в стадии В), так и патологический ГЭР. Таким образом, у 30 (61,2%) больных первой группы диагностирована НЭРБ, у 19 (38,8%) – ГЭРБ.
Вторую группу составил 31 (38,8%) пациент. Результаты ЭГДС и рН-метрия не выявили отклонений, но у пациентов этой группы имелись клинические проявления ГЭРБ, в том числе НКБГ. Все пациенты валифицировались как больные НЭРБ.
Группы были сопоставимы по демографическим характеристикам. Большинство пациентов были мужчины (72,5%). Пациенты обеих групп помимо доминирующего симптома в виде болей в грудной клетке предъявляли жалобы на дневную и ночную изжогу, кислотную регургитацию, дисфагию и одинофагию. По двум последним симптомам различие между группами было статистически незначимо (р > 0,05). Изжога и кислотная регургитация достоверно чаще встречались в первой группе (р < 0,05). Но и во второй группе были пациенты с изжогой: у 14 (45%) она проявлялась в дневное время, у 12 (39%) – в ночное.
Как показал анализ интенсивности симптомов, исходный уровень значений интенсивности НКБГ не выявил статистически значимых различий между пациентами обеих групп (р > 0,05). Сравнение исходных значений показателя интенсивности симптомов (ПИНС) боли в грудной клетке перед началом этапа I и после «перекреста» также продемонстрировало отсутствие значимых различий в каждой группе.
В первой группе на фоне приема рабепразола имела место более быстрая динамика купирования симптомов с достижением эффекта (снижение показателя интенсивности НКБГ на 50% и более от исходного уровня) у большинства пациентов (40 (81,6%)) уже к третьему дню. В то же время в группе омепразола наилучшие результаты – 36 (73,5%) больных со снижением ПИНС боли в грудной клетке на 50% и более от исходного уровня – были достигнуты только к шестому дню (рис. 2). При этом с первого по пятый день проведения теста различие между двумя группами было статистически значимо (р < 0,05), и только к шестому дню исследования картина несколько выровнялась (р > 0,05).
На фоне эффективного лечения рабепразолом полное купирование НКБГ наблюдалось у 21 (52,5%) пациента, тогда как на фоне приема омепразола – только у 14 (38,9%) (р < 0,05). Во второй группе различия в динамике показателя интенсивности НКБГ на фоне применения рабепразола и омепразола были статистически незначимы (р > 0,05). У 6 (19,4%) пациентов зарегистрирован положительный ответ на рабепразол, у 7 (22,6%) – на омепразол.
Диагностический тест с рабепразолом оказался эффективным в общей сложности у 46 пациентов (40 (87%) из первой группы и 6 (13%) из второй). При проведении теста с омепразолом положительный эффект отмечался у 43 пациентов (36 (84%) из первой группы, 7 (16%) из второй). Чувствительность теста с рабепразолом составила 81,6%, специфичность – 80,6%. Предсказательная ценность положительного результата оказалась равной 86,9%, отрицательного – 73,6%. Точность теста – 81,3%.
Все 80 пациентов, первоначально включенных в исследование, успешно завершили этап I.
Для этапа II (курсовое лечение высокими дозами ИПП в течение 12 недель) были отобраны 49 рефлюкс-положительных пациентов. Участники исследования продолжали прием тех же препаратов, которые принимали после «перекреста» на этапе диагностического теста с ИПП. Таким образом, для курсового лечения 27 больным был назначен рабепразол, 22 – омепразол в дозах, соответствующих рекомендациям РГА и компании-производителя. В условиях курсового лечения оригинальный рабепразол также продемонстрировал преимущество в отношении купирования (полностью или не менее чем на 50% от исходного уровня показателя интенсивности симптомов болей в грудной клетке). Такая картина имела место на протяжении всех 12 недель исследования (рис. 3). К моменту завершения терапии полное или существенное (то есть на 50% и более от исходного уровня интенсивности) купирование НКБГ было достигнуто у 23 (92%) больных, принимавших оригинальный рабепразол, и 16 (76%) – использовавших омепразол (р < 0,05).
Полностью завершили курсовое лечение 46 пациентов. У троих развились нежелательные побочные явления. У одного пациента из группы омепразола появилась диарея (прекратилась через день после отмены препарата). В группе оригинального рабепразола у одного пациента отмечалась выраженная тошнота, у другого – головная боль. Данные явления также прошли после отмены препарата.
Следует заметить, что незначительные побочные эффекты в обеих группах свидетельствуют о безопасности 12-недельной терапии ИПП. Кроме того, при проведении длительного курсового лечения ИПП увеличение (по сравнению с результатами, полученными при проведении диагностического теста) количества больных с купированным болевым синдромом подтверждает правильность избранной тактики ведения и лечения пациентов с НКБГ.
Обсуждение результатов второй фазы исследования
Как показали результаты второй фазы исследования, при ведении больных, страдающих некоронарогенными болями в грудной клетке, особенно входящими в структуру кардиального синдрома ГЭРБ, в схемы терапии необходимо включать ИПП, в том числе с диагностической целью. При этом предпочтение следует отдавать рабепразолу как более эффективному по сравнению с омепразолом антисекреторному препарату.
1. Маев И.В., Андреев Д.Н., Дичева Д.Т. Гастроэзофагеальная рефлюксная болезнь: от патогенеза к терапевтическим аспектам // Consilium medicum. 2013. Т. 15. № 8. С. 30–34.
2. Dent J., El-Serag H.B., Wallander M.A., Johansson S. Epidemiology of gastro-oesophageal reflux disease: a systematic review // Gut. 2005. Vol. 54. № 5. P. 710–717.
3. Richter J.E., Friedberg F.K. Gastroesophageal reflux disease // Feldman M., Friedman L.S., Drandt L.J. Sleisinger & fortran´s gastrointestinal and liver disease. 9th ed. Philadelphia, Pa: Saunders Elsevier; 2010.
4. Лазебник Л.Б., Машарова А.А., Бордин Д.С. и др. Многоцентровое исследование «Эпидемиология гастроэзофагеальной рефлюксной болезни в России (МЭГРЕ): первые итоги» // Экспериментальная и клиническая гастроэнтерология. 2009. № 6. С. 4–12.
5. Goh K.L., Chang C.S., Fock K.M. et al. Gastro-oesophageal reflux disease in Asia // J. Gastroenterol. Hepatol. 2000. Vol. 15. № 3. P. 230–238.
6. 6th United European Gastroenterology Week. Birmingham, United Kingdom, 18–23 October 1997. Abstracts // Gut. 1997. Vol. 41. Suppl. 3. A1–258, E1-61.
7. Маев И.В., Казюлин А.Н., Петухов А.Б., Вьючнова Е.С. Внепищеводные проявления гастроэзофагеального рефлюкса. Учебно-методическое пособие. М.: ВУНМЦ, 1998.
8. Маев И.В., Юренев Г.Л. Боли в области сердца, не связанные с кардиальной патологией. Причины, механизмы и тактика врача // Consilium medicum. 2011. Т. 13. № 1. С. 80–84.
9. Жукова Т.В. Гастроэзофагеальная рефлюксная болезнь: внепищеводные проявления, методы диагностики и коррекции // Медицинские новости. 2013. № 11. С. 4–8.
10. Зверева С.И., Еремина Е.Ю. Кардиальные проявления гастроэзофагеальной рефлюксной болезни. Фрагмент исследования МЭГРЕ по г. Саранску. Дневник казанской медицинской школы, 2013.
11. Bennett J. ABC of the upper gastrointestinal tract. Oesophagus: Atypical chest pain and motility disorders // BMJ. 2001. Vol. 323. № 7316. P. 791–794.
12. Fruergaard P., Launbjerg J., Hesse B. et al. The diagnoses of patients admitted with acute chest pain but without myocardial infarction // Eur. Heart J. 1996. Vol. 17. № 7. P. 1028–1034.
13. Фадеенко Г.Д. Внепищеводные проявления гастроэзофагеальной рефлюксной болезни // Здоров’я України. 2006. № 9. С. 26–27.
14. Ивашкин В.Т., Трухманов А.С. Современный подход к терапии гастроэзофагеальной рефлюксной болезни во врачебной практике // Русский медицинский журнал. 2003. № 2. С. 43–48.
15. Ткаченко Е.И. Терапия внепищеводных проявлений ГЭРБ // Экспериментальная и клиническая гастроэнтерология. 2004. № 6. С. 140.
16. Масловский Л.В., Минушкин О.Н. Терапевтические аспекты гастроэзофагеальной рефлюксной болезни // Эффективная фармакотерапия в гастроэнтерологии. 2008. № 1. С. 2–7.
17. Кабанец Н.С., Колкина В.Я., Крюк М.А. Внепищеводные проявления гастроэзофагеальной рефлюксной болезни // Новости медицины и фармации. Гастроэнтерология. 2012. № 434.
18. Васильев Ю.В. Внепищеводные проявления гастроэзофагеальной рефлюксной болезни: принципы лечения больных // Consilium medicum. 2011. № 2.
19. Афанасьев А.В. Абдоминально-кардиальный синдром, выявление и лечение на догоспитальном этапе // Терапевтический архив. 1991. № 1. С. 91–94.
20. Алексеева О.П., Долбим И.В. Коронарный синдром Х – одна из внепищеводных масок гастроэзофагеальной рефлюксной болезни? // Медицина неотложных состояний. 2009. № 1 (20).
21. An evidence-based appraisal of reflux disease management – the Genval Workshop Report // Gut. 1999. Vol. 44. Suppl. 2. P. S1–16.
22. Буеверов А.О., Лапина Т.Л. Кислотозависимые заболевания: учебное пособие. М., 2012.
23. Маев И.В., Андреев Д.Н., Дичева Д.Е., Гончаренко А.Ю. Фармакотерапевтические аспекты применения ингибиторов протонной помпы // Медицинский вестник МВД. 2013. № 3 (64). С. 9–14.
24. Профилактика и лечение хронических заболеваний верхних отделов желудочно-кишечного тракта / под ред. акад. В.Т. Ивашкина. 2-е изд., перераб. и доп. М.: МЕДпресс-информ, 2013.
25. Ohning G.V., Walsh J.H., Pisegna J.R. et al. Rabeprazole is superior to omeprazole for the inhibition of peptone meal-stimulated gastric acid secretion in Helicobacter pylori-negative subjects // Aliment. Pharmacol. Ther. 2003. Vol. 17. № 9. P. 1109–1114.
26. Pantoflickova D., Dorta G., Ravic M. et al. Acid inhibition on the first day of dosing: comparison of four proton pump inhibitors // Aliment. Pharmacol. Ther. 2003. Vol. 17. № 12. P. 1507–1514.
27. Maiti R., Jaida J., Israel P.L. et al. Rabeprazole and esomeprazole in mild-to-moderate erosive gastroesophageal reflux disease: A comparative study of efficacy and safety // J. Pharmacol. Pharmacother. 2011. Vol. 2. № 3. P. 150–157.
28. Пасечников В.Д. Ключи к выбору оптимального ингибитора протонной помпы для терапии кислотозависимых заболеваний // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2004. № 3. С. 32–39.
29. Bardhan K.D. Intermittent and on-demand use of proton pump inhibitors in the management of symptomatic gastroesophageal reflux disease // Am. J. Gastroenterol. 2003. Vol. 98. Suppl. 3. P. S40–48.
30. Marelli S., Pace F. Rabeprazole for the treatment of acid-related disorders // Expert. Rev. Gastroenterol. Hepatol. 2012. Vol. 6. № 4. P. 423–435.
31. Маев И.В., Кучерявый Ю.А., Говорун В.М. и др. Полиморфизм гена CYP2C19 и эффективность антихеликобактерной терапии у больных язвенной болезнью // Фарматека. 2008. № 13. С. 98–103.
32. Лопина О.Д., Маев И.В. Cемейство ингибиторов протонного насоса слизистой оболочки желудка // Харківська хірургічна школа. 2004. № 4 (13). С. 123–130.
33. Оганесян Т.С. Значение полиморфизма генов цитохрома-Р4502 С19 и интерлейкина-1 [В] для прогноза эффективности эрадикационной терапии язвенной болезни желудка и двенадцатиперстной кишки, ассоциированной с Helicobacter pylori: автореф. дис. … канд. мед. наук. М., 2008.
34. Horn J. Review article: relationship between the metabolism and efficacy of proton pump inhibitors – focus on rabeprazole // Aliment. Pharmacol. Ther. 2004. Vol. 20. Suppl. 6. P. 11–19.
35. Shirai N., Furuta T., Moriyama Y. et al. Effects of CYP2C19 genotypic differences in the metabolism of omeprazole and rabeprazole on intragastric pH // Aliment. Pharmacol. Ther. 2001. Vol. 15. № 12. P. 1929–1937.
36. Абдулганиева Д.И. Эффективность однократного приема рабепразола у пациентов с язвенной болезнью двенадцатиперстной кишки // Лечащий врач. Клинические исследования. 2011. № 10.
37. Edeki T.I., Goldstein J.A., de Morais S.M. et al. Genetic polymorphism of S-mephenytoin 4'-hydroxylation in African-Americans // Pharmacogenetics. 1996. Vol. 6. № 4. P. 357–360.
38. Boparai V., Rajagopalan J., Triadafilopoulos G. Guide to the use of proton pump inhibitors in adult patients // Drugs. 2008. Vol. 68. № 7. P. 925–947.
39. Kirchheiner J., Glatt S., Fuhr U. et al. Relative potency of proton-pump inhibitors-comparison of effects on intragastric pH // Eur. J. Clin. Pharmacol. 2009. Vol. 65. № 1. P. 19–31.
40. Baldwin C.M., Keam S.J. Rabeprazole: a review of its use in the management of gastric acid-related diseases in adults // Drugs. 2009. Vol. 69. № 10. P. 1373–1401.
Cardiac Syndrome under Gastroesophageal Reflux Disease: Manifestations, Incidence Rate, Causes and Remedies
I.V. Mayev, A.N. Kazyulin, G.L. Yurenev
Moscow State Institute of Medicine and Dentistry named after A.I. Evdokimov
Contact person: Aleksandr Nisonovich Kazyulin, alexander.kazyulin@yandex.ru
Results of two-phase study with patients having gastroesophageal reflux disease (GERD) are presented in the paper. 52 patients with GERD without initial cardiac pathology were recruited during Phase I study that represented a prospective clinical and diagnostic investigation. Cardiac syndrome was diagnosed in 78.8% of patients that had the following main manifestations: chest pain, headache, dizziness, frank vegetative dysfunction, weakened 1st sound at the cardiac apex, impaired cardiac automaticity, excitability and conductivity, tendency to left heart dilation and decrease of global myocardial contractility. It was demonstrated that original drug rabeprazole (Pariet) was highly effective in treatment not only of GERD but its extraesophageal manifestation such as cardiac syndrome.
Phase II investigation was designed as a double blind, randomized, crossover study that was enrolled with 80 patients having non-coronarogenic chest pain. Results obtained during Phase II study let to conclude that maintenance of patients suffering from non-coronarogenic chest pain, especially being a part of cardiac syndrome of GERD should be supplemented with proton pump inhibitors, including diagnostic purposes. It is reasonable to use rabeprazole rather than omeprazole as a more effective antisecretory drug.
Новости на тему
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.