Клинический случай применения Пресайнекса у пациента с центральным несахарным диабетом вследствие гистиоцитоза Лангерганса
- Аннотация
- Статья
- Ссылки
Заболевание резко нарушает самочувствие пациентов. Для поддержания нормального водно-электролитного обмена пациенты вынуждены потреблять большие объемы жидкости, адекватные теряемым с мочой, – от 3 до 20 литров в сутки, вследствие чего снижается работоспособность, нарушается сон и работа желудочно-кишечного тракта (перерастягивается желудок и снижается его моторная функция, снижается секреторная функция поджелудочной железы и кишечника) [3].
При отсутствии доступа к воде пациентам угрожает быстрое, иногда в течение нескольких часов развитие выраженной дегидратации, что может привести к самому неблагоприятному исходу [3]. ЦНД – это практически всегда хроническое заболевание, за исключением случаев его возникновения после оперативного вмешательства на головном мозге или после черепно-мозговой травмы, когда ремиссия заболевания возможна в 60–75% случаев [2]. Именно поэтому очень важно назначение эффективной терапии, которая позволила бы пациенту вернуться к нормальному образу жизни.
Для лечения заболевания в настоящее время применяется синтетический аналог АВП – десмопрессин, отличающийся по своей структуре от эндогенного гормона дезаминированием цистеина в 1-м положении и заменой L-аргинина на D-аргинин в 8-м положении. Эти изменения в молекуле сделали десмопрессин селективным агонистом рецепторов к вазопрессину 2 типа (V2), являющихся проводником антидиуретического действия АВП на почки, при этом воздействие на V1 рецепторы практически отсутствует, и препарат, что очень важно, не оказывает какого-либо значимого сосудосуживающего эффекта. Десмопрессин устойчив к ферментативному разрушению. Эндогенный АВП в крови разрушается за 15–20 минут, тогда как действие десмопрессина сохраняется от 6 до 24 часов.
Доза десмопрессина для лечения ЦНД подбирается строго индивидуально, так как чувствительность к препарату у пациентов различна, и предсказать потребность в препарате по выраженности полиурии невозможно. Десмопрессин выпускается в виде различных фармацевтических форм. В настоящее время в России доступны две формы десмопрессина: интраназальный дозированный спрей Пресайнекс («Мифарм С.п.А.», Италия) и таблетки Минирин («Ферринг Фармасетикалз Б.В.», Швеция). Выбор формы и, соответственно, пути приема препарата индивидуален для каждого больного и зависит от наличия сопутствующих заболеваний слизистой оболочки носа или желудочно-кишечного тракта. Но даже без явной патологии со стороны органа введения препарата эффективность различных форм десмопрессина может сильно различаться, что связано с особенностями кишечной и/или интраназальной адсорбции у каждого конкретного пациента. Мы представляем клинический случай пациента с длительным анамнезом ЦНД вследствие перенесенного гистиоцитоза Лангерганса в детском возрасте, который за время течения болезни получал различные лекарственные средства для лечения ЦНД. Случай демонстрирует вариабельность переносимости и эффективности этих препаратов.
Пациент А. Пациент А. 53 года. В 2006 г. обратился в ФГУ ЭНЦ с жалобами на периодические жажду, сухость во рту, избыточное выделение светлой мочи (несмотря на прием Минирина в дозе 0,1 мг 2 раза в сутки), общую слабость, снижение работоспособности, снижение АД до 110/70 мм рт. ст.
Объективно: рост – 158 см, вес – 76 кг, ИМТ – 30,4. Состояние удовлетворительное. Кожные покровы и слизистые без особенностей. Оволосение скудное, по мужскому типу. Бреется редко 1 раз в 3–4 дня. Подкожно-жировая клетчатка умеренно развита, отмечается ее повышенное отложение в области туловища. Перкуссия и аускультация без особенностей. Щитовидная железа при пальпации не увеличена, без узловых образований. Симптом «поколачивания» отрицательный. Отеков нет.
Из анамнеза известно, что в возрасте 5 лет (в 1962 г.) появились боли в правом тазобедренном суставе, стал хромать. Была заподозрена злокачественная опухоль (саркома) тазовых костей, в связи с чем произведена оперативная резекция лонной и ветви седалищной кости справа. Гистологическое заключение – эозинофильная гранулема, что свидетельствовало о наличии гистиоцитоза Лангерганса. После этого проведено гамма-облучение (кобальтовая пушка) на область пораженных костей таза. В возрасте 7 лет внезапно появилась клиника несахарного диабета (диурез – 10 литров в сутки), по поводу которого назначен Адиурекрин в дозе 0,025 г 1 раз в сутки с положительным эффектом – выделение мочи сократилось до 3–5 литров в сутки, но эффективность лечения была непостоянной, с периодами более выраженной полиурии, особенно в ночное время (никтурия 2–4 раза за ночь). При дальнейшем обследовании были также обнаружены деструктивные изменения в других костях скелета и черепа, через год выявлено распространение патологического процесса на легкие, повышение СОЭ до 50–60 мм в час. В течение нескольких лет получал лечение преднизолоном в высоких дозах (60 мг в сутки) с постепенным снижением до поддерживающих. Нормализации СОЭ на фоне проводимого лечения не наблюдалось.
В 12 лет на фоне ремиссии гистиоцитоза отмечено отставание в физическом и половом развитии, по поводу чего обратился в ФГУ ЭНЦ. При обследовании выявлен умеренно выраженный вторичный гипотиреоз, вторичный гипогонадизм. К терапии Адиурекрином добавлены следующие препараты: Трийодтиронин 10 мкг в сутки, Хориогонин 1500 ЕД 2 раза в неделю, Ретаболил 50 мг 1 раз в месяц, которые пациент получал до возраста 17 лет. В 1987 г. Адиурекрин заменен на Адиуретин, препарат десмопрессина в виде интраназальных капель в дозе 1–2 капли 2 раза в сутки, на фоне которого компенсация проявлений полидипсии-полиурии улучшилась – уменьшилась вариабельность диуреза до 3,5–4 литров, количество ночных мочеиспусканий снизилось до 2 раз, но пациент отмечал трудности в дозировании препарата, заключавшиеся в невозможности отмерить одинаковые по размеру капли, частом вытекании препарата из носа.
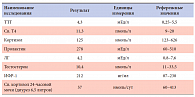
В 2003 г. переведен на Минирин по 0,1 мг 2 раза в сутки, на фоне которого диурез составлял 5–6,5 литров, никтурия – 2 раза чаще в утренние часы. При повышении дозы препарата до 0,1 мг 3 раза в сутки пациент отмечал головные боли. При обследовании в ФГУ ЭНЦ в 2006 г. в гормональном анализе (табл. 1) выявлены отклонения, свидетельствующие о наличии вторичной надпочечниковой недостаточности и гипогонадотропного гипогонадизма легкой степени. В общем анализе крови и мочи патологических отклонений не выявлено, за исключением повышения СОЭ до 47 мм в час, что расценено как остаточное проявление перенесенного гистиоцитоза Лангерганса, поскольку при рентгенографическом исследовании костей таза, легких, УЗИ брюшной полости признаков рецидива заболевания не выявлено.
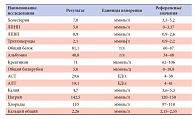
Результаты биохимического исследования крови выявили нарушение липидного обмена в виде повышения общего холестерина за счет липопротеинов низкой плотности (табл. 2). По данным МРТ головного мозга отмечены нормальные размеры и структура аденогипофиза, гипоплазия нейрогипофиза и признаки лабильности сосудистого тонуса. При рентгенденситометрии выявлена выраженная остеопения поясничного отдела позвоночника (Т-критерий = -2,3) и начальная остеопения шейки бедренной кости (Т-критерий = -1,2). По поводу гипогонадизма и дополнительно выявленных жалоб на эректильную дисфункцию и преждевременную эякуляцию больной консультирован андрологом и после дообследования, включавшего измерение уровней свободного и общего простат-специфического антигена, УЗИ органов мошонки, не выявивших каких-либо патологических отклонений, был назначен Омнадрен-250 по 0,5 мл 1 раз в неделю.
Для коррекции выявленной надпочечниковой недостаточности назначен гидрокортизон 5 мг (Кортеф) утром, с повышением дозы препарата при стрессах и инфекционных заболеваниях. Другие назначения включали диетотерапию с низким содержанием животных жиров, Кальций-Д3 Никомед. С целью компенсации ЦНД, учитывая предыдущий неудачный опыт повышения дозы Минирина, была предпринята попытка изменить время приема препарата (0,1 мг утром и 0,1 мг на ночь) с обязательным приемом строго натощак, что, как было выяснено, не всегда соблюдалось больным, особенно вечером. Изменение режима терапии Минирином привело к стабилизации диуреза на уровне 5 литров в сутки, никтурии – 0–1 раз за ночь. На фоне проводимой терапии отмечались положительные изменения: уменьшение общей слабости, выраженности гипотонии, улучшение половой функции, снижение уровня общего холестерина до 5,3 ммоль/л. Но компенсации ЦНД не наблюдалось.
В 2010 г. назначен Пресайнекс в дозе 10 мкг 1 раз в сутки с подбором оптимального времени приема для больного в 10–11 часов утра. При данной терапии диурез снизился до 1,5 литров в сутки, прекратилась никтурия. В течение 2 месяцев наблюдения АД стабильно нормальное, головных болей и снижения натрия крови не наблюдалось. Общее состояние со слов больного значительно улучшилось за счет нормализации сна, так как исчезла необходимость ночных пробуждений. Больной также отметил повышение работоспособности, поскольку род профессиональной деятельности требовал от него частых длительных поездок. Обсуждение. Гистиоцитоз Лангерганса** – редкое заболевание с разнообразными клиническими проявлениями, характеризующееся накоплением и/или пролиферацией в очагах поражения клеток с характеристиками эпидермальных гистиоцитов – клеток Лангерганса.
Наиболее часто встречаются одиночные или множественные поражения костей, преимущественно свода черепа, голеней, ребер, таза, позвонков, нижней челюсти, проявляющееся болями и опухолью, которая исходит из очагов деструкции. В 30–40% случаев также поражаются кожные покровы в виде папулодесквамозного, себорейного, экзематозного и реже ксантоматозного дерматозов. У детей часто поражаются лимфатические узлы (20–30%), у взрослых – очень редко (4%) [1]. В 17,5% случаев гистиоцитоза Лангерганса отмечаются эндокринные нарушения. Характерным является развитие несахарного диабета, в некоторых случаях сочетающегося с выпадением функций аденогипофиза [5]. В структуре же причин ЦНД гистиоцитоз Лангерганса встречается у 3% пациентов [2]. Патофизиологическим механизмом появления этих эндокринных проявлений считается эозинофильная инфильтрация ножки гипофиза, нарушающая поступление рилизинг-гормонов к клеткам аденогипофиза и аксональный транспорт гранул с АВП из мест их синтеза в паравентрикулярном и супраоптическом ядрах гипоталамуса через ножку гипофиза в его заднюю долю, где осуществляется секреция гормона в системный кровоток [4].
Обсуждение. Гистиоцитоз Лангерганса может иметь различное клиническое течение от самостоятельной ремиссии, чередования рецидивов и ремиссий до прогрессирующего течения с диссеминацией в жизненно важные органы. В случае ремиссии заболевания изменения ножки гипофиза регрессируют, проявления ЦНД остаются, как правило, пожизненно, а нарушение функций аденогипофиза может быть транзиторным [1, 4]. Нередко для лечения гистиоцитоза Лангерганса, как и в случае нашего пациента, применяются высокие дозы глюкокортикоидов, что может иметь различные долговременные метаболические последствия, в том числе снижение конечного роста, нарушение липидного обмена, снижение минеральной костной плотности, нарушение кортикотропной и гонадотропной функций гипофиза.
В представляемом случае спорным является исключительность патогенетической роли гистиоцитоза Лангерганса с вовлечением области гипофиза или его лечения глюкокортикоидами на эндокринные и обменные процессы. Скорее, можно говорить о вкладе обоих патогенетических факторов. Случай пациента А. ярко демонстрирует историю лечения ЦНД, начавшуюся с препарата Адиурекрин, представлявшего собой порошок из высушенных задних долей гипофизов крупного рогатого скота. Препарат обладал лабильной эффективностью, вызывал сосудосуживающий эффект, имел высокое аллергогенное действие. Появление десмопрессина в виде назальных капель Адиуретин в конце 1970-х гг. было прорывом в лечении заболевания, поскольку препарат был лишен недостатков своего предшественника, но также имел некоторые неудобства в дозировании – невозможность отмерить точное количество и равные по объему капли, когда пипетка уже находится в носу, нередким было вытекание препарата из носа после введения. Препарат имел иссушающее и раздражающее действие на слизистую носа, что со временем неблагоприятно сказывалось на его эффективности.
Таблетированная форма десмопрессина Минирин позволила успешно лечить ЦНД у пациентов, страдающих заболеваниями слизистой носа, ограничивающих применение интраназальных форм. Неоспоримым плюсом является точность дозирования, но, к сожалению, применение этого препарата требует приема строго натощак, что представляет трудности у ряда пациентов с кратностью приема более 2 раз в сутки. Минусом этой фармацевтической формы является еще и длительность начала действия препарата – от 30 минут до 1 часа. Появившаяся сравнительно недавно новая форма десмопрессино-интраназальный дозированный спрей Пресайнекс представляет собой шаг вперед в лечении пациентов с ЦНД. Препарат сочетает в себе лучшие качества ранее появившихся лекарственных средств – точность дозирования, удобство применения таблетированной формы и скорость наступления клинического эффекта при интраназальном применении. Уникальным также является то, что у некоторых пациентов с высокой чувствительностью к десмопрессину возможно применение препарата Пресайнекс всего лишь 1 раз в сутки, чего и удалось достичь у нашего пациента. Таким образом, подбор адекватной терапии для лечения ЦНД нередко является сложной задачей для лечащего врача. В представленном клиническом случае на протяжении всего 46-летнего периода болезни пациент находился в состоянии декомпенсации по ЦНД. Достижение компенсации стало возможным только при применении интраназального дозированного спрея десмопрессина, что подтверждает необходимость индивидуализированного подхода к подбору терапии заболевания.
NB
Для лечения центрального несахарного диабета в настоящее время применяется синтетический аналог АВП – десмопрессин. Десмопрессин устойчив к ферментативному разрушению. Эндогенный АВП в крови разрушается за 15–20 минут, тогда как действие десмопрессина сохраняется от 6 до 24 часов. в России доступны две формы десмопрессина: интраназальный дозированный спрей Пресайнекс («Мифарм С.п.А.», Италия) и таблетки Минирин («Ферринг Фармасетикалз Б.В.», Швеция).
Пресайнекс сочетает в себе лучшие качества ранее появившихся лекарственных средств – точность дозирования, удобство применения таблетированной формы и скорость наступления клинического эффекта при интраназальном применении. Уникальным также является то, что у некоторых пациентов с высокой чувствительностью к десмопрессину возможно применение препарата Пресайнекс всего лишь 1 раз в сутки.
* Синонимы: нейрогенный несахарный диабет, гипоталамический несахарный диабет, гипофизарный несахарный диабет.
** Синонимы: болезнь Хенда-Шюллера-крисчена, гистиоцитоз Х, эозинофильная гранулема.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.