количество статей
7415
Загрузка...
Пожалуйста, авторизуйтесь:
Обзоры
Клиническое значение антилейкотриеновых препаратов в современной терапии бронхиальной астмы у детей
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Педиатрия" № 3 (21)
- Аннотация
- Статья
- Ссылки
- English
В статье обобщены современные данные о роли лейкотриенов в патогенезе бронхиальной астмы у детей и антилейкотриеновых препаратов в терапии заболевания. Определены перспективы и ключевые показания к применению монтелукаста в терапии бронхиальной астмы у детей.
В свете современных представлений патогенез бронхиальной астмы многообразен [1–3]. Унификация взглядов на бронхиальную астму, подходы к ее диагностике и лечению связаны с разработкой и внедрением международного консенсуса GINA (Global Initiative for Asthma – Глобальная стратегия лечения и профилактики бронхиальной астмы) (1995, пересмотр 2011) и Национальной программы «Бронхиальная астма у детей. Стратегия лечения и профилактика» (1997) (новая версия (2006) разработана в рамках Федеральной целевой программы «Дети России» 2003–2006 гг.) [3, 4].
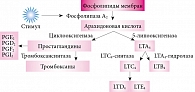
Как известно, в основе заболевания бронхиальной астмой (БА) у детей лежит аллергическое воспаление слизистой оболочки бронхов. При этом в воспалительном процессе задействованы различные клетки организма и вырабатываемые ими биологически активные молекулы – цитокины. Одним из ключевых факторов, участвующих в патогенезе аллергического воспаления, являются лейкотриены. Их совокупность впервые была описана патофизиологами в качестве «медленно действующей субстанции анафилаксии», а впоследствии расшифрована как четыре вида синтезируемых в ходе аллергической реакции лейкотриенов (LT) – B, C, D и E. Активация фосфолипазы А под действием специфических и неспецифических стимулов приводит к отщеплению из состава клеточных мембран полиненасыщенных жирных кислот, в частности арахидоновой кислоты. Дальнейший метаболизм арахидоната происходит в двух направлениях. Под действием циклооксигеназы образуются простагландины и тромбоксаны, а под действием 5-липооксигеназы – лейкотриены (см. рисунок) [1]. В отличие от преформированных (ранее накопленных в тучных клетках) вновь синтезируемые в ходе аллергической реакции медиаторы, каковыми являются лейкотриены, высвобождаются несколько позже и играют основную роль в поддержании аллергического процесса и развития БА.
Так, у больных БА повышенный уровень лейкотриенов обнаруживается в плазме, бронхиальном секрете, бронхоальвеолярной лаважной жидкости [5]. Показана выраженная корреляция уровней LTC4 и LTD4, высвобождаемых из стимулированных лейкоцитов in vitro, и тяжести БА у детей.
Основными клетками – продуцентами лейкотриенов являются гранулоциты (в первую очередь эозинофилы), макрофаги и тучные клетки. Синтез LTC4 усиливается под воздействием интерлейкина-4, других Th2-цитокинов и снижается под действием эндотоксина. Роль лейкотриенов в патогенезе БА разнообразна. Они вызывают гиперсекрецию слизи, повышение сосудистой проницаемости, отек тканей, нейрональную дисфункцию, а также нарушают цилиарный клиренс и привлекают клетки в очаг воспаления [6]. Лейкотриены С4, D4, Е4 вызывают выраженную бронхоконстрикцию в периферических и центральных дыхательных путях (в 100–1000 раз сильнее, чем гистамин) в ответ на различные стимулы – реакцию «антиген – антитело», стимуляцию рецепторов комплемента и др.
Лейкотриен B4 – мощный хемоаттрактант для нейтрофилов. Лейкотриены являются основными медиаторами бронхиальной обструкции, вызванной физической нагрузкой и гипервентиляцией при вдыхании больными БА холодного сухого воздуха. Помимо локального действия в дыхательных путях лейкотриены обладают системными механизмами поддержания Th2-опосредованных реакций. Воздействием лейкотриенов объясняются тяжелейшие астматические проявления, связанные с ингибицией циклооксигеназы под воздействием нестероидных противовоспалительных препаратов (НПВП) и многократным увеличением синтеза лейкотриенов у лиц с наследственной метаболической аномалией, известной как аспириновая триада, или аспириновая астма [1].
Лейкотриен B4 – мощный хемоаттрактант для нейтрофилов. Лейкотриены являются основными медиаторами бронхиальной обструкции, вызванной физической нагрузкой и гипервентиляцией при вдыхании больными БА холодного сухого воздуха. Помимо локального действия в дыхательных путях лейкотриены обладают системными механизмами поддержания Th2-опосредованных реакций. Воздействием лейкотриенов объясняются тяжелейшие астматические проявления, связанные с ингибицией циклооксигеназы под воздействием нестероидных противовоспалительных препаратов (НПВП) и многократным увеличением синтеза лейкотриенов у лиц с наследственной метаболической аномалией, известной как аспириновая триада, или аспириновая астма [1].
После определения роли лейкотриенов в развитии аллергии и БА резко возрос интерес к поиску средств контроля синтеза и действия этих медиаторов аллергии.
Для воздействия на разные звенья каскада метаболизма арахидоновой кислоты были разработаны соответствующие классы лекарственных препаратов [7]:
- ингибиторы 5-липооксигеназы, напрямую блокирующие активность фермента и синтез лейкотриенов (в частности, зилеутон – в России не зарегистрирован);
- антагонисты рецепторов цистеиниловых лейкотриенов, селективно блокирующие связывание лейкотриенов с соответствующими рецепторами (монтелукаст, пранлукаст и зафирлукаст).
Многократные рандомизированные клинические исследования антилейкотриеновых препаратов показали их высокую эффективность в терапии гиперреактивности и аллергического воспаления бронхов при БА у взрослых и детей [8–11]. Наиболее востребован антагонист лейкотриеновых рецепторов – монтелукаст, уменьшающий симптомы БА у детей, обеспечивающий бронхопротективное действие, противовоспалительный эффект и предотвращающий ремоделирование дыхательных путей [12, 13]. Положительный эффект монтелукаста проявляется уже в первые сутки приема, а длительное (до 80 недель) применение у детей не вызывало тахифилаксии и возрастания частоты побочных эффектов [14]. Препарат монтелукаст применяется у детей с двух лет. Показана одинаковая эффективность базисной терапии монтелукастом и ингаляционным глюкокортикостероидом (ИГКС) флутиказоном при нетяжелой бронхиальной астме у детей [15]. При этом монтелукаст отчетливо уменьшал количество обращений больных БА за экстренной медицинской помощью и расходы на лечение [16].
В России монтелукаст зарегистрирован в виде жевательных таблеток по 4 мг (для детей 2–5 лет) и по 5 мг (для детей 6–14 лет), а также в виде таблеток в оболочке по 10 мг (для детей старше 14 лет и взрослых). Препарат применяют один раз в сутки, жевательные таблетки на ночь после еды, таблетки в оболочке – независимо от приема пищи [3].
В отличие от среднетяжелой и тяжелой БА, когда однозначно рекомендуется применение в качестве базисной терапии ИГКС, при легкой форме для базисного лечения можно применять монотерапию монтелукастом [15]. В проведенных клинических исследованиях отмечено снижение частоты обострений и достоверное улучшение функции легких. При необходимости усиления терапии БА альтернативой увеличению дозы ИГКС может быть добавление к терапии антилейкотриенов [3].
Патогенез БА чрезвычайно многообразен. В ее фенотипической реализации, несмотря на общую направленность, задействованы различные патогенетические механизмы. Это дает врачам основание выделять отдельные фенотипы БА, обусловленные превалированием в патогенезе тех или иных иммунологических механизмов, влияющих на клинические проявления заболевания.
С учетом опыта клинического применения монтелукаста сформулированы современные показания к преимущественному применению данного препарата. Так, монтелукаст рекомендован пациентам с БА и сопутствующим аллергическим ринитом, во всех случаях бронхоспазма, вызываемого физической нагрузкой или холодным воздухом; при БА, провоцируемой вирусной (особенно риновирусной) инфекцией у детей первых лет жизни. Кроме того, показана эффективность антагонистов лейкотриеновых рецепторов у больных с непереносимостью аспирина и других НПВП [1, 2, 3, 17].
Антагонисты лейкотриеновых рецепторов в целом хорошо переносятся пациентами. Общая частота побочных эффектов, о которых сообщалось при применении монтелукаста, сопоставима с эффектом применения плацебо в течение как короткого, так и длительного периода лечения. Ощутимые, но достаточно редкие побочные эффекты – боли в животе, головокружение, галлюцинации [18, 19].
В то же время активному использованию антилейкотриеновых препаратов препятствует их относительно высокая стоимость. C этой точки зрения перспективным является применение качественных генерических препаратов из группы антагонистов лейкотриеновых рецепторов. Недавно зарегистрированный в России монтелукаст компании «Сандоз» под торговым наименованием Монтелар® полностью соответствует этим ожиданиям. При более доступной цене препарат имеет высокий профиль эффективности и безопасности и обладает доказанной терапевтической эквивалентностью и биоэквивалентностью оригинальному препарату. Появление Монтелара® существенно расширило возможности применения новой перспективной группы препаратов в клинической практике педиатров, пульмонологов и аллергологов.
Следует признать, что антилейкотриеновые препараты заняли свою нишу в терапии бронхиальной астмы у детей, продемонстрировали клиническую эффективность, особенно при патогенетических вариантах заболевания. Несомненно, это позволяет говорить об их широком применении в недалеком будущем.
1. Каганов С.Ю. Бронхиальная астма у детей. М.: Медицина, 1999.
2. Мизерницкий Ю.Л. Бронхиальная астма // Н.Н. Розинова, Ю.Л. Мизерницкий. Хронические заболевания легких у детей. М.: Практика, 2011.
3. Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика». 4-е изд. М., 2012.
4. Геппе Н.А., Колосова Н.Г. К 15-летию первой Национальной программы по бронхиальной астме у детей // Пульмонология детского возраста: проблемы и решения. 2013. № 13. С. 204–212.
5. Csoma Z., Kharitonov S.A., Balint B. et al. Increased leukotrienes in exhaled breath condensate in childhood asthma // Am. J. Respir. Crit. Care Med. 2002. Vol. 166. № 10. P. 1345–1349.
6. Visitsunthorn N., Chirdjirapong V., Santadilog S. et al. The effect of montelukast on bronchial hyperreactivity and lung function in asthmatic children aged 6–13 years // Asian Pac. J. Allergy. Immunol. 2011. Vol. 29. № 2. P. 127–133.
7. Pauwels R.A., Joos G.F., Kips J.C. Leukotrienes as therapeutic target in asthma // Allergy. 1995. Vol. 50. № 8. P. 615–622.
8. Bisgaard H., Zielen S., Garcia-Garcia M.L. et al. Montelukast reduces asthma exacerbations in 2- to 5-year-old children with intermittent asthma // Am. J. Respir. Crit. Care Med. 2005. Vol. 171. № 4. P. 315–322.
9. Knorr B., Franchi L.M., Bisgaard H. et al. Montelukast, a leukotriene receptor antagonist, for the treatment of ent asthma in children aged 2 to 5 years // Pediatrics. 2001. Vol. 108. № 3. E48.
10. Scadding G.W., Scadding G.K. Recent advances in antileukotriene therapy // Curr. Opin. Allergy. Clin. Immunol. 2010. Vol. 10. № 4. P. 370–376.
11. Wahn U., Dass S.B. Review of recent results of montelukast use as a monotherapy in children with mild asthma // Clin. Ther. 2008. Spec. № 30. P. 1026–1035.
12. Henderson W.R.Jr., Chiang G.K.S., Tien Y.T. et al. Reversal of allergen-induced airway remodeling by CysLT1 receptor blockade // Am. J. Respir. Crit. Care Med. 2006. Vol. 173. № 7. P. 718–728.
13. Pizzichini E., Leff J.A., Reiss T.F. et al. Montelukast reduces airway eosinophilic inflammation in asthma: a randomized, controlled trial // Eur. Respir. J. 1999. Vol. 14. № 1. P. 12–18.
14. Knorr B., Matz J., Bernstein J.A. et al. Montelukast for chronic asthma in to children: a randomized trial. Pediatric Montelukast Study Group // JAMA. 1998. Vol. 279. № 15. P. 1181–1186.
15. Massingham K., Fox S., Smaldone A. Asthma therapy in pediatric patients: a systematic review of treatment with montelukast versus inhaled corticosteroids // J. Pediatr. Health Care. 2014. Vol. 28. № 1. P. 51–62.
16. Stanford R.H., Shah M., Chaudhari S.L. Clinical and economic outcomes associated with low-dose fluticasone propionate versus montelukast in children with asthma aged 4 to 11 years // Open Respir. Med. J. 2012. Vol. 6. P. 37–43.
17. Геппе Н.А., Фарбер И.М. Применение антагониста лейкотриеновых рецепторов монтелукаста для лечения бронхиальной астмы у детей первых лет жизни // Пульмонология. 2009. № 5. С. 113–118.
18. Callero-Viera A., Infante S., Fuentes-Aparicio V. et al. Neuropsychiatric reactions to montelukast // J. Investig. Allergol. Clin. Immunol. 2012. Vol. 22. № 6. P. 452–453.
19. Kocyigit A., Gulcan Oksuz B., Yarar F. et al. Hallucination development with montelukast in a child with asthma: case presentation // Iran. J. Allergy. Asthma Immunol. 2013. Vol. 12. № 4. P. 397–399.
Clinical significance of antileukotriene drugs in modern therapy of bronchial asthma in children
Yu.L. Mizernitsky
Research Clinical Institute of Pediatries Pirogov Russian National Research Medical University of the Ministry of Health of the Russian Federation
Contact person: Yury Leonidovich Mizernitsky, yulmiz@mail.ru
Contemporary data about a role of leukotrienes in pathogenesis of bronchial asthma in children as well as antileukotriene drugs used for its therapy are summarized. Prospects and key indications for using montelukast in therapy of bronchial asthma in children are defined.
Новости на тему
23.08.2022 01:00:00
01.07.2022 16:00:00
23.06.2022 17:07:00
04.05.2022 10:00:00
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.