количество статей
7261
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Коррекция инсулинорезистентности как профилактика сахарного диабета 2 типа и сердечно-сосудистых заболеваний
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Кардиология и Ангиология" №4
- Аннотация
- Статья
- Ссылки
Интерес к проблеме метаболического синдрома (МС) в последнее время неуклонно возрастает. Во-первых, это обусловлено широкой распространенностью данного синдрома – до 30% в популяции.
Во-вторых, комплекс характерных для него метаболических нарушений ассоциируется с высоким риском развития сердечно-сосудистой патологии и сахарного диабета 2 типа (СД 2 типа), которые, по оценкам ВОЗ, занимают первое место среди причин смертности населения индустриально развитых стран мира [1].
Интерес к проблеме метаболического синдрома (МС) в последнее время неуклонно возрастает. Во-первых, это обусловлено широкой распространенностью данного синдрома – до 30% в популяции.
Во-вторых, комплекс характерных для него метаболических нарушений ассоциируется с высоким риском развития сердечно-сосудистой патологии и сахарного диабета 2 типа (СД 2 типа), которые, по оценкам ВОЗ, занимают первое место среди причин смертности населения индустриально развитых стран мира [1].

Таблица. Достоверное снижение среднесуточных значений АД по результатам СМАД на фоне 24-недельной монотерапии Глюкофажем
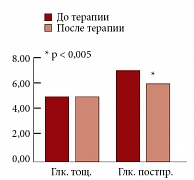
Рис. 1. Динамика уровня глюкозы (ммоль/л) на фоне монотерапии метформином (Глюкофаж)
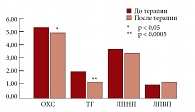
Рис. 2. Динамика показателей липидного обмена (ммоль/л) на фоне монотерапии метформином (Глюкофаж)
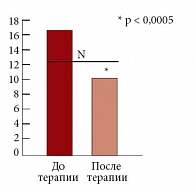
Рис. 3. Динамика уровня лептина (нг/мл) на фоне терапии метформином (Глюкофаж)
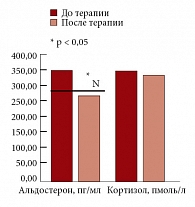
Рис. 4. Динамика уровня альдостерона и кортизола на фоне терапии метформином (Глюкофаж)
Согласно современным представлениям, в основе всех проявлений метаболического синдрома лежит инсулинорезистентность (ИР) и сопутствующая ей гиперинсулинемия (ГИ) [2]. Ведущей причиной развития ИР является абдоминальное ожирение, при котором большое количество свободных жирных кислот (СЖК) поступает в кровь. ИР возникает в результате нарушения передачи инсулинового сигнала под влиянием метаболитов СЖК (церамид, диаглицерол, ацил-КоА) и утилизации глюкозы клеткой [3]. В то же время ИР вызывает компенсаторную ГИ, что способствует развитию и прогрессированию абдоминального ожирения.
ИР и компенсаторная ГИ играют важную роль в развитии артериальной гипертензии (АГ) [4]. Инсулинорезистентность приводит к нарушению функции эндотелия сосудов, дисбалансу вазоактивных медиаторов с увеличением секреции вазоконстрикторов. В условиях гиперинсулинемии и инсулинорезистентности активность симпатической нервной системы (СНС) в почках значительно возрастает, что приводит к усилению задержки натрия и воды, увеличению секреции ренина и повышению артериального давления. Кроме того, при инсулинорезистентности нарушается механизм подавления инсулином глюкозо-стимулируемой экспрессии гена ангиотензиногена в клетках проксимальных канальцев почек, в результате чего увеличивается секреция ангиотензиногена. Таким образом, на фоне ИР и ГИ происходит активация периферической СНС, ренин-ангиотензин-альдостероновой системы (РААС) и повышение общего периферического сосудистого сопротивления (ОПСС), что приводит к развитию АГ.
Существует и другой механизм развития АГ при висцеральном ожирении. Адипоциты висцерального жира синтезируют гормоны и биологически активные вещества, способные повышать АД, такие как лептин, ангиотензин и т.д. [5]. Лептин обладает схожим действием с инсулином на гипоталамус и почки, что приводит к повышению активности СНС и РААС [6]. СЖК непосредственно воздействуют на сосуды, вызывая их спазм, и в то же время действуют на центральные механизмы, регулирующие активность СНС [7].
Вместе с тем существует множество доказательств тому, что АГ может быть причиной развития ИР [8]. АГ, эссенциальная или симптоматическая, уже исходно может протекать с повышенной активностью СНС, РААС и повышенным ОПСС. Ангиотензин II,
вызывая спазм сосудов поджелудочной железы, нарушает секрецию инсулина, а повышение ОПСС приводит к тому, что нарушается доставка глюкозы к периферическим тканям и утилизация ее клеткой. Все это приводит к ИР, нарушению толерантности к глюкозе (НТГ) и даже развитию СД типа 2.
Значение своевременной диагностики МС определяется тем, что при соответствующем лечении можно добиться исчезновения или, по крайней мере, уменьшения выраженности основных его проявлений. Главными целями лечения больных МС следует считать снижение массы тела, достижение хорошего метаболического контроля, достижение оптимального уровня артериального давления (АД).
В основе патогенетического лечения МС лежат немедикаментозные мероприятия, направленные на снижение массы тела, изменение стереотипов питания, отказ от вредных привычек, таких как курение и злоупотребление алкоголем, повышение физической активности, то есть формирование так называемого здорового образа жизни. Присоединение медикаментозных методов лечения не исключает немедикаментозных мероприятий, а должно проводиться параллельно.
Основным классом препаратов, значимо влияющих на ИР, являются бигуаниды. Они способны снижать глюконеогенез и уменьшать продукцию глюкозы печенью, тормозить всасывание глюкозы в тонком кишечнике, снижать резистентность к инсулину (ИР) и улучшать секрецию инсулина. Длительное время существовало негативное отношение к бигуанидам из-за их побочных эффектов, наиболее серьезным из которых является развитие лактатацидоза. В настоящее время применяется единственный препарат этого класса – метформин, так как было доказано, что он обладает минимальным риском развития лактатацидоза. Результаты исследования UKPDS (United Kingdom Prospective Diabetes Study) продемонстрировали безопасность и высокую эффективность метформина у больных СД 2 типа и ожирением. Было отмечено достоверное снижение частоты макрососудистых осложнений. Причем способность метформина (Глюкофажа) компенсировать СД была сравнимой с производными сульфонилмочевины [9].
Одним из важных свойств Глюкофажа является его способность снижать ИР, что может быть обусловлено улучшением передачи сигнала инсулина в клетку. Метформин вызывает увеличение активности тирозинкиназы, гликогенсинтетазы, стимулирует синтез фосфатидилинозитол-3-киназы, ферментов, ответственных за транслокацию переносчиков глюкозы. Глюкофаж способен увеличивать утилизацию глюкозы [10]. Предполагается, что метформин на пострецепторном уровне, наряду с потенцированием действия инсулина, может оказывать прямое влияние на ферментные системы, участвующие в метаболизме глюкозы.
Еще один важный механизм действия Глюкофажа заключается в подавлении глюконеогенеза в печени, что приводит к снижению продукции глюкозы в печени. Это может быть обусловлено подавлением основных ферментов глюконеогенеза, повышением чувствительности гепатоцитов к инсулину и подавлением липолиза в висцеральной жировой ткани, что приводит к снижению поступления СЖК в печень. Снижение ИР гепатоцитов под влиянием метформина приводит к усилению действия инсулина на ферменты обмена гликогена – фосфорилазу и гликогенсинтетазу, что в свою очередь вызывает снижение гликогенолиза и увеличение синтеза гликогена в печени. Эти основные механизмы действия Глюкофажа приводят к снижению уровня глюкозы натощак и повышению чувствительности тканей к инсулину.
Периферическое действие Глюкофажа проявляется на уровне тонкого кишечника, где он замедляет всасывание глюкозы и усиливает процессы анаэробного гликолиза, что способствует утилизации глюкозы в стенке кишечника. Периферический механизм действия Глюкофажа обеспечивает плавный гипогликемический эффект и отсутствие постпрандиальных пиков гипергликемии. Глюкофаж не оказывает влияния на секрецию инсулина, чем и обусловлено отсутствие гипогликемических эпизодов. Это относится не только к больным СД, но и к пациентам с нормогликемией. Повышение чувствительности тканей к инсулину в результате терапии Глюкофажем уменьшает ГИ и способствует снижению массы тела у больных СД 2 типа и ожирением [11].
Восстановление чувствительности гепатоцитов к инсулину приводит к снижению продукции в печени холестерина липопротеидов очень низкой плотности (ХС ЛПОНП), следствием чего является снижение уровня триглицеридов (ТГ) [12]. Результаты ряда исследований показали, что наиболее характерными изменениями липидного обмена в результате терапии Глюкофажем являются выраженное снижение уровня ТГ на 20–30%, повышение уровня холестерина липопротеидов высокой плотности (ХС ЛПВП) и снижение уровня общего ХС на 5–10%. Существует предположение, что Глюкофаж может оказывать прямое влияние на метаболизм ЛПВП в печени путем воздействия на синтез апо-А1 и активность печеночной липазы.
Противоречивы имеющиеся в литературе данные о влиянии Глюкофажа на АГ. Впервые сообщение о гипотензивном эффекте Глюкофажа появилось в 1979 г. Результаты исследования влияния Глюкофажа на липидный обмен у больных с разными типами дислипидемии выявили, наряду с улучшением показателей липидного обмена, снижение систолического артериального давления (САД) на 10% и диастолического артериального давления (ДАД) на 12% [13]. Однако результаты разных работ о влиянии Глюкофажа на уровень АД у больных с ожирением и АГ были противоположными. В другом исследовании у лиц с нормальной массой тела, но повышенным показателем соотношения объема талии к объему бедер (ОТ/ОБ), Глюкофаж оказывал выраженный антигипертензивный эффект, САД снизилось в среднем на 40 мм рт. ст. и ДАД на 24,5 мм рт. ст. [14]. У больных с СД и НТГ Глюкофаж также оказывал гипотензивное действие [15]. Вероятно, Глюкофаж влияет на АГ только у больных с ИР. В ряде экспериментальных работ по изучению влияния Глюкофажа на уровень АД у крыс было выявлено снижение АД. При этом динамика уровня АД коррелировала с изменением уровня инсулина, а экзогенный инсулин нивелировал гипотензивный эффект Глюкофажа.
Эффективность Глюкофажа в предотвращении развития СД 2 типа продемонстрировало исследование DPP (Diabetes Prevention Program). Препарат Глюкофаж пациенты принимали в дозе 850 мг 2 раза в день в течение 4 лет. В результате проведенного анализа было выявлено, что применение Глюкофажа позволило на 31% снизить риск прогрессирования нарушений углеводного обмена до СД 2 типа по сравнению с плацебо. Кроме того, на фоне применения Глюкофажа не отмечено дальнейшего увеличения массы тела и наблюдалась тенденция к ее снижению.
Положительный эффект Глюкофажа наблюдался преимущественно у лиц в возрасте 25–44 лет и с индексом массы тела (ИМТ) более 35 кг/м2. Вместе с тем изменение образа жизни в течение четырех лет привело к предотвращению развития СД 2 типа у 58% больных. Однако изменение образа жизни – это сложный процесс, который требует устойчивой мотивации, разработки индивидуальных программ, участия обученного тренера и квалифицированных врачей (диетолога, эндокринолога). Кроме того, на сегодняшний день алгоритм профилактики и лечения прогрессирующего ожирения, СД 2 типа, кардиальной патологии базируется на коррекции инсулинорезистентности. В связи с этим применение бигуанидов, и в частности Глюкофажа, способно предотвратить развитие сочетанных метаболических и гемодинамических нарушений, дисфункции эндотелия и прогрессирования атерогенеза у лиц с различными нарушениями углеводного обмена.
В отличие от производных сульфонилмочевины, инсулина и тиазолидиндионов Глюкофаж обладает уникальным действием − он может стабилизировать и даже снижать массу тела у лиц с ожирением [16], в том числе без СД 2 типа. Многими исследователями высказывается положение, что терапия Глюкофажем сопровождается снижением висцеро-абдоминального отложения жира.
Согласно проведенному нами исследованию [17], у больных с АГ и МС на фоне терапии Глюкофажем в дозе 1700 мг/сут отмечалось снижение клинического АД: САД снизилось в среднем на 4% (с 141,4 ± 7,4 мм рт. ст. до 136,1 ± 8,3 мм рт. ст. (р < 0,05)), ДАД снизилось на 3% (с 86,4 ± 8,4 мм рт. ст. до 83,3 ± 4,8 мм рт. ст. (р > 0,05)), но недостоверно. Целевых уровней АД менее 130/80 мм рт. ст. по САД достигли 8 (40%) пациентов, по ДАД – 9 (45%) больных, по САД и ДАД – 6 (30%) пациентов. Уровень АД менее 140/90 мм рт. ст. зафиксирован у 9 (45%), 10 (50%) и 8 (40%) больных соответственно.
По результатам суточного мониторирования артериального давления (СМАД) на фоне 24-недельной монотерапии Глюкофажем в целом по группе обнаружено достоверное снижение среднесуточных значений АД. Так, САДмакс и САДср снизилось с 153,3 ± 11,5 мм рт. ст. до 146,0 ± 7,1 мм рт. ст. (р = 0,014) и с 129,1 ± 11,7 до 121,1 ± 15,2 мм рт. ст. (р = 0,020) соответственно. ДАДмакс также снизилось достоверно с 99,8 ± 7,2 мм рт. ст. до 95,4 ± 6,1 мм рт. ст. (р = 0,039) (см. табл.). Вариабельность среднесуточных АД и частоты сердечных сокращений (ЧСС) на фоне монотерапии Глюкофажем значимо не менялась. После 24 недель монотерапии Глюкофажем наблюдается высокодостоверная динамика всех антропометрических показателей. Масса тела уменьшилась с 92,22 ± 17,2 кг до 88,00 ± 15,8 кг (р < 0,0005), ИМТ снизился с 32,05 ± 5,17 кг/м² до 29,84 ± 5,22 кг/м² (р < 0,0005), ОТ − с 99,83 ± 11,74 см до 95,89 ± 10,81 см (р < 0,0005), а индекс ОТ/ОБ − с 0,92 ± 0,04 до 0,90 ± 0,04 (р < 0,0005).
На монотерапии Глюкофажем выявлено достоверное снижение уровня постпрандиальной глюкозы с 7,62 ± 1,56 ммоль/л до 6,46 ± 0,99 ммоль/л (р = 0,0003). Уровень глюкозы натощак значимой динамики не претерпел, до начала терапии составляя 5,67 ± 0,64 ммоль/л и после терапии 5,61 ± 0,57 ммоль/л (р > 0,05) (рис. 1). 24-недельная терапия привела к достоверному снижению уровня общего ХС с 5,38 ± 0,75 ммоль/л до 4,97 ± 0,91 ммоль/л (р = 0,032) и уровня ТГ с 1,94 (1,74; 2,11) ммоль/л до 1,32 (1,12; 1,59) ммоль/л (р = 0,0004). Содержание холестерин липопротеидов низкой плотности (ХС ЛПНП) в сыворотке крови у пациентов с МС на фоне лечения достоверно не менялось, составляя 3,67 ± 0,97 ммоль/л до лечения и 3,46 ± 0,70 ммоль/л после лечения (р > 0,05). Отмечена тенденция к повышению уровня холестерин липопротеидов высокой плотности (ХС ЛПВП) с 1,26 ± 0,32 ммоль/л до 1,40 ± 0,29 ммоль/л (р = 0,063) (рис. 2). Исходно у 11 (55%) больных зафиксирован высокий уровень лептина по сравнению с контрольной группой, в которой он составил 10,80 (6,52; 14,78) нг/мл. Уровень лептина сыворотки крови в среднем по группе наблюдения − 17,27 (7,76; 23,96) нг/мл (р < 0,05).
На фоне 24-недельной монотерапии Глюкофажем у пациентов данной группы произошло значительное снижение уровня лептина до 10,72 (5,94; 16,58) нг/мл (р = 0,0004) (рис. 3). Терапия препаратом не привела к достоверной динамике уровня пролактина. До начала терапии повышение уровня альдостерона (максимально до 558,4 пг/мл) обнаружено у 11 пациентов (55%). На фоне монотерапии Глюкофажем произошло достоверное снижение уровня альдостерона в плазме крови с 369,16 (256,70; 428,20) пг/мл до 283,84 (242,35; 387,10) пг/мл (p = 0,036) (рис. 4).
До начала терапии у всех пациентов уровень кортизола сыворотки крови не выходил за рамки нормальных значений. После терапии достоверной динамики уровня кортизола в сыворотке крови в среднем по группе не обнаружено. До начала исследования у всех пациентов зафиксированы уровни ТТГ, Т3 и Т4, соответствующие норме. На фоне проводимой 24-недельной монотерапии Глюкофажем не было выявлено достоверного изменения уровней ТТГ, Т3 и Т4. Субъективная переносимость Глюкофажа в дозе 1700 мг/сут была хорошей. На протяжении всего исследования ни у одного пациента не отмечалось побочных реакций. Случаев повышения активности ферментов печени, уровней общего билирубина и креатинина крови не зарегистрировано.
Обсуждение результатов
Ведущие ученые, занимающиеся проблемой МС, склонны рассматривать его как предстадию атеросклероза и СД 2 типа. Ключевыми факторами патогенеза МС являются ожирение, ИР и АГ. Разнообразие клинических и метаболических проявлений МС требует назначения нескольких препаратов с различными механизмами действия. Это гиполипидемические, сахароснижающие, влияющие на чувствительность к инсулину и антигипертензивные препараты. С учетом важной роли МС в сердечно-сосудистой заболеваемости и смертности использование препарата многопланового действия, способного повышать чувствительность к инсулину, улучшать углеводный и липидный обмен, а также снижать повышенный уровень АД, имеет высокую клиническую ценность.
По данным нашего исследования монотерапия Глюкофажем наряду с хорошим гипогликемическим эффектом оказывает также позитивное влияние на показатели липидного обмена, АД, массы тела и висцерального ожирения. Так, отмечено достоверное снижение уровня общего холестерина, ТГ и тенденция к повышению уровня ХС ЛПВП, что согласуется с результатами ранее проводимых исследований. Гиполипидемический эффект Глюкофажа объясняется способностью препарата снижать концентрацию СЖК, что не только улучшает чувствительность к инсулину, но и способствует профилактике прогрессирования нарушения секреции инсулина у больных с МС. В целом нормализация концентраций СЖК приводит к устранению эффектов липотоксичности на всех уровнях, включая печень, жировую и мышечную ткань и островки Ларгенганса.
Суммируя эти наблюдения, можно предположить, что действие Глюкофажа на метаболизм липопротеидов вносит значительный вклад в его кардиопротективный эффект.
На фоне терапии Глюкофажем у большинства пациентов отмечалось достоверное снижение массы тела, объема талии и индекса ОТ/ОБ. По результатам метаанализа 14 исследований показано, что лечение Глюкофажем приводит к достоверному снижению ИМТ, при этом наибольший эффект снижения ИМТ наблюдается у пациентов, принимавших его в дозе более 1500 мг/сут и длительностью более 8 недель [18].
В настоящем исследовании у больных с МС и АГ, получавших монотерапию Глюкофажем, отмечался хороший гипотензивный эффект по данным клинического измерения АД и показателей СМАД. По данным амбулаторного измерения АД целевого уровня менее 130/80 мм рт. ст. достигли 30% пациентов, а уровня АД менее 140/90 мм рт. ст. − 40% больных. По результатам СМАД выявлено достоверное снижение среднесуточных показателей САД. Гипотензивный эффект Глюкофажа может быть обусловлен снижением массы тела вследствие уменьшения гиперинсулинемии и угнетения аппетита [19]. Наряду со снижением массы тела, ОТ, индекса ОТ/ОБ, характеризующих выраженность абдоминального ожирения, на фоне терапии Глюкофажем заметные изменения отмечались и в динамике уровня лептина в виде его достоверного снижения. Схожие данные получены в результате исследования зависимости ИМТ и уровня инсулина натощак от концентрации лептина сыворотки крови у пациентов с ожирением и АГ.
В ходе настоящей работы не выявлено какого-либо значимого влияния Глюкофажа на секрецию гормона аденогипофиза пролактина, средние значения которого до и после лечения находились в пределах нормы. Наши данные согласуются с результатами исследований влияния препарата на функцию аденогипофиза у пациенток с МС и синдромом поликистозных яичников [20].
В группе больных, принимавших Глюкофаж, до начала терапии было зафиксировано превышение концентрации альдостерона плазмы крови у 11 пациентов. На фоне монотерапии этим препаратом отмечено достоверное снижение уровня альдостерона у 8 больных. Этот неожиданный для сахароснижающего препарата эффект можно объяснить его способностью уменьшать центральную симпатическую активность [21]. Кроме этого, результаты проведенных исследований показали, что уменьшение массы тела сопровождается снижением уровня альдостерона плазмы крови. Еще одним возможным механизмом влияния Глюкофажа на секрецию альдостерона является антиоксидантная активность препарата, заключающаяся в торможении клеточных окислительных реакций. Глюкофаж снижает концентрацию СЖК, предотвращает их окисление и усиливает реэстерификацию, тем самым уменьшая концентрацию стимулирующих секрецию альдостерона агентов.
Заключение
Больным с МС и АГ рекомендовано назначение Глюкофажа с целью коррекции метаболических нарушений, снижения массы тела и в целом снижения высокого риска развития сердечно-сосудистых заболеваний и СД 2 типа.
ИР и компенсаторная ГИ играют важную роль в развитии артериальной гипертензии (АГ) [4]. Инсулинорезистентность приводит к нарушению функции эндотелия сосудов, дисбалансу вазоактивных медиаторов с увеличением секреции вазоконстрикторов. В условиях гиперинсулинемии и инсулинорезистентности активность симпатической нервной системы (СНС) в почках значительно возрастает, что приводит к усилению задержки натрия и воды, увеличению секреции ренина и повышению артериального давления. Кроме того, при инсулинорезистентности нарушается механизм подавления инсулином глюкозо-стимулируемой экспрессии гена ангиотензиногена в клетках проксимальных канальцев почек, в результате чего увеличивается секреция ангиотензиногена. Таким образом, на фоне ИР и ГИ происходит активация периферической СНС, ренин-ангиотензин-альдостероновой системы (РААС) и повышение общего периферического сосудистого сопротивления (ОПСС), что приводит к развитию АГ.
Существует и другой механизм развития АГ при висцеральном ожирении. Адипоциты висцерального жира синтезируют гормоны и биологически активные вещества, способные повышать АД, такие как лептин, ангиотензин и т.д. [5]. Лептин обладает схожим действием с инсулином на гипоталамус и почки, что приводит к повышению активности СНС и РААС [6]. СЖК непосредственно воздействуют на сосуды, вызывая их спазм, и в то же время действуют на центральные механизмы, регулирующие активность СНС [7].
Вместе с тем существует множество доказательств тому, что АГ может быть причиной развития ИР [8]. АГ, эссенциальная или симптоматическая, уже исходно может протекать с повышенной активностью СНС, РААС и повышенным ОПСС. Ангиотензин II,
вызывая спазм сосудов поджелудочной железы, нарушает секрецию инсулина, а повышение ОПСС приводит к тому, что нарушается доставка глюкозы к периферическим тканям и утилизация ее клеткой. Все это приводит к ИР, нарушению толерантности к глюкозе (НТГ) и даже развитию СД типа 2.
Значение своевременной диагностики МС определяется тем, что при соответствующем лечении можно добиться исчезновения или, по крайней мере, уменьшения выраженности основных его проявлений. Главными целями лечения больных МС следует считать снижение массы тела, достижение хорошего метаболического контроля, достижение оптимального уровня артериального давления (АД).
В основе патогенетического лечения МС лежат немедикаментозные мероприятия, направленные на снижение массы тела, изменение стереотипов питания, отказ от вредных привычек, таких как курение и злоупотребление алкоголем, повышение физической активности, то есть формирование так называемого здорового образа жизни. Присоединение медикаментозных методов лечения не исключает немедикаментозных мероприятий, а должно проводиться параллельно.
Основным классом препаратов, значимо влияющих на ИР, являются бигуаниды. Они способны снижать глюконеогенез и уменьшать продукцию глюкозы печенью, тормозить всасывание глюкозы в тонком кишечнике, снижать резистентность к инсулину (ИР) и улучшать секрецию инсулина. Длительное время существовало негативное отношение к бигуанидам из-за их побочных эффектов, наиболее серьезным из которых является развитие лактатацидоза. В настоящее время применяется единственный препарат этого класса – метформин, так как было доказано, что он обладает минимальным риском развития лактатацидоза. Результаты исследования UKPDS (United Kingdom Prospective Diabetes Study) продемонстрировали безопасность и высокую эффективность метформина у больных СД 2 типа и ожирением. Было отмечено достоверное снижение частоты макрососудистых осложнений. Причем способность метформина (Глюкофажа) компенсировать СД была сравнимой с производными сульфонилмочевины [9].
Одним из важных свойств Глюкофажа является его способность снижать ИР, что может быть обусловлено улучшением передачи сигнала инсулина в клетку. Метформин вызывает увеличение активности тирозинкиназы, гликогенсинтетазы, стимулирует синтез фосфатидилинозитол-3-киназы, ферментов, ответственных за транслокацию переносчиков глюкозы. Глюкофаж способен увеличивать утилизацию глюкозы [10]. Предполагается, что метформин на пострецепторном уровне, наряду с потенцированием действия инсулина, может оказывать прямое влияние на ферментные системы, участвующие в метаболизме глюкозы.
Еще один важный механизм действия Глюкофажа заключается в подавлении глюконеогенеза в печени, что приводит к снижению продукции глюкозы в печени. Это может быть обусловлено подавлением основных ферментов глюконеогенеза, повышением чувствительности гепатоцитов к инсулину и подавлением липолиза в висцеральной жировой ткани, что приводит к снижению поступления СЖК в печень. Снижение ИР гепатоцитов под влиянием метформина приводит к усилению действия инсулина на ферменты обмена гликогена – фосфорилазу и гликогенсинтетазу, что в свою очередь вызывает снижение гликогенолиза и увеличение синтеза гликогена в печени. Эти основные механизмы действия Глюкофажа приводят к снижению уровня глюкозы натощак и повышению чувствительности тканей к инсулину.
Периферическое действие Глюкофажа проявляется на уровне тонкого кишечника, где он замедляет всасывание глюкозы и усиливает процессы анаэробного гликолиза, что способствует утилизации глюкозы в стенке кишечника. Периферический механизм действия Глюкофажа обеспечивает плавный гипогликемический эффект и отсутствие постпрандиальных пиков гипергликемии. Глюкофаж не оказывает влияния на секрецию инсулина, чем и обусловлено отсутствие гипогликемических эпизодов. Это относится не только к больным СД, но и к пациентам с нормогликемией. Повышение чувствительности тканей к инсулину в результате терапии Глюкофажем уменьшает ГИ и способствует снижению массы тела у больных СД 2 типа и ожирением [11].
Восстановление чувствительности гепатоцитов к инсулину приводит к снижению продукции в печени холестерина липопротеидов очень низкой плотности (ХС ЛПОНП), следствием чего является снижение уровня триглицеридов (ТГ) [12]. Результаты ряда исследований показали, что наиболее характерными изменениями липидного обмена в результате терапии Глюкофажем являются выраженное снижение уровня ТГ на 20–30%, повышение уровня холестерина липопротеидов высокой плотности (ХС ЛПВП) и снижение уровня общего ХС на 5–10%. Существует предположение, что Глюкофаж может оказывать прямое влияние на метаболизм ЛПВП в печени путем воздействия на синтез апо-А1 и активность печеночной липазы.
Противоречивы имеющиеся в литературе данные о влиянии Глюкофажа на АГ. Впервые сообщение о гипотензивном эффекте Глюкофажа появилось в 1979 г. Результаты исследования влияния Глюкофажа на липидный обмен у больных с разными типами дислипидемии выявили, наряду с улучшением показателей липидного обмена, снижение систолического артериального давления (САД) на 10% и диастолического артериального давления (ДАД) на 12% [13]. Однако результаты разных работ о влиянии Глюкофажа на уровень АД у больных с ожирением и АГ были противоположными. В другом исследовании у лиц с нормальной массой тела, но повышенным показателем соотношения объема талии к объему бедер (ОТ/ОБ), Глюкофаж оказывал выраженный антигипертензивный эффект, САД снизилось в среднем на 40 мм рт. ст. и ДАД на 24,5 мм рт. ст. [14]. У больных с СД и НТГ Глюкофаж также оказывал гипотензивное действие [15]. Вероятно, Глюкофаж влияет на АГ только у больных с ИР. В ряде экспериментальных работ по изучению влияния Глюкофажа на уровень АД у крыс было выявлено снижение АД. При этом динамика уровня АД коррелировала с изменением уровня инсулина, а экзогенный инсулин нивелировал гипотензивный эффект Глюкофажа.
Эффективность Глюкофажа в предотвращении развития СД 2 типа продемонстрировало исследование DPP (Diabetes Prevention Program). Препарат Глюкофаж пациенты принимали в дозе 850 мг 2 раза в день в течение 4 лет. В результате проведенного анализа было выявлено, что применение Глюкофажа позволило на 31% снизить риск прогрессирования нарушений углеводного обмена до СД 2 типа по сравнению с плацебо. Кроме того, на фоне применения Глюкофажа не отмечено дальнейшего увеличения массы тела и наблюдалась тенденция к ее снижению.
Положительный эффект Глюкофажа наблюдался преимущественно у лиц в возрасте 25–44 лет и с индексом массы тела (ИМТ) более 35 кг/м2. Вместе с тем изменение образа жизни в течение четырех лет привело к предотвращению развития СД 2 типа у 58% больных. Однако изменение образа жизни – это сложный процесс, который требует устойчивой мотивации, разработки индивидуальных программ, участия обученного тренера и квалифицированных врачей (диетолога, эндокринолога). Кроме того, на сегодняшний день алгоритм профилактики и лечения прогрессирующего ожирения, СД 2 типа, кардиальной патологии базируется на коррекции инсулинорезистентности. В связи с этим применение бигуанидов, и в частности Глюкофажа, способно предотвратить развитие сочетанных метаболических и гемодинамических нарушений, дисфункции эндотелия и прогрессирования атерогенеза у лиц с различными нарушениями углеводного обмена.
В отличие от производных сульфонилмочевины, инсулина и тиазолидиндионов Глюкофаж обладает уникальным действием − он может стабилизировать и даже снижать массу тела у лиц с ожирением [16], в том числе без СД 2 типа. Многими исследователями высказывается положение, что терапия Глюкофажем сопровождается снижением висцеро-абдоминального отложения жира.
Согласно проведенному нами исследованию [17], у больных с АГ и МС на фоне терапии Глюкофажем в дозе 1700 мг/сут отмечалось снижение клинического АД: САД снизилось в среднем на 4% (с 141,4 ± 7,4 мм рт. ст. до 136,1 ± 8,3 мм рт. ст. (р < 0,05)), ДАД снизилось на 3% (с 86,4 ± 8,4 мм рт. ст. до 83,3 ± 4,8 мм рт. ст. (р > 0,05)), но недостоверно. Целевых уровней АД менее 130/80 мм рт. ст. по САД достигли 8 (40%) пациентов, по ДАД – 9 (45%) больных, по САД и ДАД – 6 (30%) пациентов. Уровень АД менее 140/90 мм рт. ст. зафиксирован у 9 (45%), 10 (50%) и 8 (40%) больных соответственно.
По результатам суточного мониторирования артериального давления (СМАД) на фоне 24-недельной монотерапии Глюкофажем в целом по группе обнаружено достоверное снижение среднесуточных значений АД. Так, САДмакс и САДср снизилось с 153,3 ± 11,5 мм рт. ст. до 146,0 ± 7,1 мм рт. ст. (р = 0,014) и с 129,1 ± 11,7 до 121,1 ± 15,2 мм рт. ст. (р = 0,020) соответственно. ДАДмакс также снизилось достоверно с 99,8 ± 7,2 мм рт. ст. до 95,4 ± 6,1 мм рт. ст. (р = 0,039) (см. табл.). Вариабельность среднесуточных АД и частоты сердечных сокращений (ЧСС) на фоне монотерапии Глюкофажем значимо не менялась. После 24 недель монотерапии Глюкофажем наблюдается высокодостоверная динамика всех антропометрических показателей. Масса тела уменьшилась с 92,22 ± 17,2 кг до 88,00 ± 15,8 кг (р < 0,0005), ИМТ снизился с 32,05 ± 5,17 кг/м² до 29,84 ± 5,22 кг/м² (р < 0,0005), ОТ − с 99,83 ± 11,74 см до 95,89 ± 10,81 см (р < 0,0005), а индекс ОТ/ОБ − с 0,92 ± 0,04 до 0,90 ± 0,04 (р < 0,0005).
На монотерапии Глюкофажем выявлено достоверное снижение уровня постпрандиальной глюкозы с 7,62 ± 1,56 ммоль/л до 6,46 ± 0,99 ммоль/л (р = 0,0003). Уровень глюкозы натощак значимой динамики не претерпел, до начала терапии составляя 5,67 ± 0,64 ммоль/л и после терапии 5,61 ± 0,57 ммоль/л (р > 0,05) (рис. 1). 24-недельная терапия привела к достоверному снижению уровня общего ХС с 5,38 ± 0,75 ммоль/л до 4,97 ± 0,91 ммоль/л (р = 0,032) и уровня ТГ с 1,94 (1,74; 2,11) ммоль/л до 1,32 (1,12; 1,59) ммоль/л (р = 0,0004). Содержание холестерин липопротеидов низкой плотности (ХС ЛПНП) в сыворотке крови у пациентов с МС на фоне лечения достоверно не менялось, составляя 3,67 ± 0,97 ммоль/л до лечения и 3,46 ± 0,70 ммоль/л после лечения (р > 0,05). Отмечена тенденция к повышению уровня холестерин липопротеидов высокой плотности (ХС ЛПВП) с 1,26 ± 0,32 ммоль/л до 1,40 ± 0,29 ммоль/л (р = 0,063) (рис. 2). Исходно у 11 (55%) больных зафиксирован высокий уровень лептина по сравнению с контрольной группой, в которой он составил 10,80 (6,52; 14,78) нг/мл. Уровень лептина сыворотки крови в среднем по группе наблюдения − 17,27 (7,76; 23,96) нг/мл (р < 0,05).
На фоне 24-недельной монотерапии Глюкофажем у пациентов данной группы произошло значительное снижение уровня лептина до 10,72 (5,94; 16,58) нг/мл (р = 0,0004) (рис. 3). Терапия препаратом не привела к достоверной динамике уровня пролактина. До начала терапии повышение уровня альдостерона (максимально до 558,4 пг/мл) обнаружено у 11 пациентов (55%). На фоне монотерапии Глюкофажем произошло достоверное снижение уровня альдостерона в плазме крови с 369,16 (256,70; 428,20) пг/мл до 283,84 (242,35; 387,10) пг/мл (p = 0,036) (рис. 4).
До начала терапии у всех пациентов уровень кортизола сыворотки крови не выходил за рамки нормальных значений. После терапии достоверной динамики уровня кортизола в сыворотке крови в среднем по группе не обнаружено. До начала исследования у всех пациентов зафиксированы уровни ТТГ, Т3 и Т4, соответствующие норме. На фоне проводимой 24-недельной монотерапии Глюкофажем не было выявлено достоверного изменения уровней ТТГ, Т3 и Т4. Субъективная переносимость Глюкофажа в дозе 1700 мг/сут была хорошей. На протяжении всего исследования ни у одного пациента не отмечалось побочных реакций. Случаев повышения активности ферментов печени, уровней общего билирубина и креатинина крови не зарегистрировано.
Обсуждение результатов
Ведущие ученые, занимающиеся проблемой МС, склонны рассматривать его как предстадию атеросклероза и СД 2 типа. Ключевыми факторами патогенеза МС являются ожирение, ИР и АГ. Разнообразие клинических и метаболических проявлений МС требует назначения нескольких препаратов с различными механизмами действия. Это гиполипидемические, сахароснижающие, влияющие на чувствительность к инсулину и антигипертензивные препараты. С учетом важной роли МС в сердечно-сосудистой заболеваемости и смертности использование препарата многопланового действия, способного повышать чувствительность к инсулину, улучшать углеводный и липидный обмен, а также снижать повышенный уровень АД, имеет высокую клиническую ценность.
По данным нашего исследования монотерапия Глюкофажем наряду с хорошим гипогликемическим эффектом оказывает также позитивное влияние на показатели липидного обмена, АД, массы тела и висцерального ожирения. Так, отмечено достоверное снижение уровня общего холестерина, ТГ и тенденция к повышению уровня ХС ЛПВП, что согласуется с результатами ранее проводимых исследований. Гиполипидемический эффект Глюкофажа объясняется способностью препарата снижать концентрацию СЖК, что не только улучшает чувствительность к инсулину, но и способствует профилактике прогрессирования нарушения секреции инсулина у больных с МС. В целом нормализация концентраций СЖК приводит к устранению эффектов липотоксичности на всех уровнях, включая печень, жировую и мышечную ткань и островки Ларгенганса.
Суммируя эти наблюдения, можно предположить, что действие Глюкофажа на метаболизм липопротеидов вносит значительный вклад в его кардиопротективный эффект.
На фоне терапии Глюкофажем у большинства пациентов отмечалось достоверное снижение массы тела, объема талии и индекса ОТ/ОБ. По результатам метаанализа 14 исследований показано, что лечение Глюкофажем приводит к достоверному снижению ИМТ, при этом наибольший эффект снижения ИМТ наблюдается у пациентов, принимавших его в дозе более 1500 мг/сут и длительностью более 8 недель [18].
В настоящем исследовании у больных с МС и АГ, получавших монотерапию Глюкофажем, отмечался хороший гипотензивный эффект по данным клинического измерения АД и показателей СМАД. По данным амбулаторного измерения АД целевого уровня менее 130/80 мм рт. ст. достигли 30% пациентов, а уровня АД менее 140/90 мм рт. ст. − 40% больных. По результатам СМАД выявлено достоверное снижение среднесуточных показателей САД. Гипотензивный эффект Глюкофажа может быть обусловлен снижением массы тела вследствие уменьшения гиперинсулинемии и угнетения аппетита [19]. Наряду со снижением массы тела, ОТ, индекса ОТ/ОБ, характеризующих выраженность абдоминального ожирения, на фоне терапии Глюкофажем заметные изменения отмечались и в динамике уровня лептина в виде его достоверного снижения. Схожие данные получены в результате исследования зависимости ИМТ и уровня инсулина натощак от концентрации лептина сыворотки крови у пациентов с ожирением и АГ.
В ходе настоящей работы не выявлено какого-либо значимого влияния Глюкофажа на секрецию гормона аденогипофиза пролактина, средние значения которого до и после лечения находились в пределах нормы. Наши данные согласуются с результатами исследований влияния препарата на функцию аденогипофиза у пациенток с МС и синдромом поликистозных яичников [20].
В группе больных, принимавших Глюкофаж, до начала терапии было зафиксировано превышение концентрации альдостерона плазмы крови у 11 пациентов. На фоне монотерапии этим препаратом отмечено достоверное снижение уровня альдостерона у 8 больных. Этот неожиданный для сахароснижающего препарата эффект можно объяснить его способностью уменьшать центральную симпатическую активность [21]. Кроме этого, результаты проведенных исследований показали, что уменьшение массы тела сопровождается снижением уровня альдостерона плазмы крови. Еще одним возможным механизмом влияния Глюкофажа на секрецию альдостерона является антиоксидантная активность препарата, заключающаяся в торможении клеточных окислительных реакций. Глюкофаж снижает концентрацию СЖК, предотвращает их окисление и усиливает реэстерификацию, тем самым уменьшая концентрацию стимулирующих секрецию альдостерона агентов.
Заключение
Больным с МС и АГ рекомендовано назначение Глюкофажа с целью коррекции метаболических нарушений, снижения массы тела и в целом снижения высокого риска развития сердечно-сосудистых заболеваний и СД 2 типа.
NB
Глюкофаж (действующее вещество – метформин) повышает чувствительность периферических рецепторов к инсулину и стимулирует усвоение глюкозы мышечными клетками. Задерживает всасывание углеводов в кишечнике. Кроме того, оказывает благоприятный эффект на метаболизм липидов: снижает содержание общего холестерина, липопротеидов низкой плотности и триглицеридов.
Глюкофаж (действующее вещество – метформин) повышает чувствительность периферических рецепторов к инсулину и стимулирует усвоение глюкозы мышечными клетками. Задерживает всасывание углеводов в кишечнике. Кроме того, оказывает благоприятный эффект на метаболизм липидов: снижает содержание общего холестерина, липопротеидов низкой плотности и триглицеридов.
1. Mancia G., Bombelli M., Corrao G. et al. Metabolic syndrome in the Pressioni Arteriose Monitorate E Loro Associazioni (PAMELA) study: daily life blood pressure, cardiac damage, and prognosis // Hypertension. 2007. Vol. 49. P. 40–47.
2. Reaven G.M. Role of insulin resistance in human disease // Diabetes. 1988. Vol. 37. P. 1595–1607.
3. Piatti P.M., Monti L.D. Forearm insulin-and-non-insulin mediated glucose uptake and muscle metabolism in man: role of free fatty acids and blood glucose levels // Metab. Clin. Exp. 1991. Vol. 40. P. 926–933.
4. Reaven G., Lithell H., Landsberg L. Hypertension and associated metabolic abnormalities – the role of insulin resistance and the sympatoadrenal system // N. Engl. J. Med. 1996. Vol. 334. P. 374–381.
5. Weigle D.S. Secretory products of adypocites modulate multiple physiological functions // Ann. Endocrinol. (Paris). 1997. Vol. 58. P. 132–136.
6. Filer J.S. Leptin resistance and obesity. Presented at the 60th Scientific Sessions of the American diabetes association. San-Antonio, 2000.
7. Fraze E. Ambient plasma free fatty acid concentration in noninsulin-dependent diabetes mellitus: evidence for insulin resistance // J. Clin. Endocrin. Metab. 1995. № 61.
8. Pickup J.C., Crook M.A. ATP-sensitive K+-channels and insulin secretion: their role in health and disease // Diabetologia. 1999. Vol. 42. P. 903–919.
9. Bell P.M., Hadden D.R. Metformin // J. Clin. Endocrinol. Metab. 1997. Vol. 26. № 3. P. 523–537.
10. DeFronzo R.A., Barzilai N., Simonson D.C. Machanism of metformin action in obese and lean non-insulin-dependent diabetic subjects // J. Clin. Endocrinol. Metab. 1991. Vol. 73. № 6. P. 1294–1301.
11. Koyama K., Chen G., Lee Y., Unger R.H. Tissue triglycerides, insulin resistance, and insulin production: implications for hyperinsulinemia of obesity // Am. J. Physiol. 1997. Vol. 273. P. 708–713.
12. Scarpello J.H., Howlett H.C. Metformin therapy and clinical uses. Diab. Vasc. Dis. Res. 2008. Vol. 5. № 3. P. 157–167.
13. Holl A., Mangels W., Dreyer M. Biguanide treatment increase the number of insulin receptor sites on human erythrocytes // N. Engl. J. Med. 1981. Vol. 305. P. 563–566.
14. Matthaei S., Hamann A., Klein H. et al. Association of metformin`s effect to increase insulin-stimulated glucose transport with potentiation of insulin-induced translocation of glucose transporters from intracellular pool to plasma membrane in rat adipocytes // Diabetes. 1991. Vol. 40. № 7. P. 850–857.
15. Fontbonne A., Charles M.A., Juhan-Vague I. et al. The effect of metformin on the metabolic abnormalities associated with upper-body fat distribution. BIGPRO study group // Diabetes Care. 1996. Vol. 19 . № 9. P. 920–926.
16. International Diabetes Federation (IDF). Global guideline for type 2 diabetes. 2005.
17. Мычка В.Б., Иванов К.П., Шишова Т.А., Масенко В.П. Метформин в лечении метаболического синдрома и сахарного диабета типа 2 // Consilium Medicum. Смежные проблемы кардиологии. 2011. Т. 13. № 5.
18. Nieuwenhuis-Ruifrok A.E., Kuchenbecker W.K.H., Hoek A. et al. Insulin sensitizing drugs for weight loss in women of reproductive age who are overweight or obese: systematic review and meta-analysis // Hum. Reprod. Update. 2009. Vol. 15. P. 57–68.
19. DeFronzo R.A. Pharmacologic therapy for type 2 diabetes mellitus // Ann. Intern. Med. 1999. Vol. 131. P. 281–303.
20. Trolle B., Flyvbjerg A., Kesmodel U. et al. Efficacy of metformin in obese and non-obese women with polycystic ovary syndrome: a randomized, double-blinded, placebo-controlled cross-over trial // Hum. Reprod. 2007. Vol. 22. P. 2967–2973.
21. Petersen J.S., DiBona G.F. Acute sympathoinhibitory actions of metformin in spontaneously hypertensive rats // Hypertension. 1996. Vol. 27. P. 619–625.
Новости на тему
13.02.2025
14.05.2024
Отправить статью по электронной почте
Ваш адрес электронной почты:
Интерес к проблеме метаболического синдрома (МС) в последнее время неуклонно возрастает. Во-первых, это обусловлено широкой распространенностью данного синдрома – до 30% в популяции.
Во-вторых, комплекс характерных для него метаболических нарушений ассоциируется с высоким риском развития сердечно-сосудистой патологии и сахарного диабета 2 типа (СД 2 типа), которые, по оценкам ВОЗ, занимают первое место среди причин смертности населения индустриально развитых стран мира [1].
Во-вторых, комплекс характерных для него метаболических нарушений ассоциируется с высоким риском развития сердечно-сосудистой патологии и сахарного диабета 2 типа (СД 2 типа), которые, по оценкам ВОЗ, занимают первое место среди причин смертности населения индустриально развитых стран мира [1].
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
