Кровотечения из верхних отделов желудочно-кишечного тракта язвенной этиологии: влияние эрадикации H.pylori на рецидивы кровотечения в отдаленном периоде
- Аннотация
- Статья
- Ссылки



Новые работы отечественных и зарубежных авторов с описанием многочисленных исследований, целью которых является снижение частоты язвенных кровотечений, повторных случаев кровотечения, оперативных вмешательств и уровня летальности, появляются на протяжении многих лет.
Постоянная работа над вопросами этиологии, диагностики и лечения язвенной болезни привнесла значительные результаты в изучение и понимание заболевания. Казалось бы, многое уже изучено и известно, достигнуты огромные успехи в диагностике и лечении кровотечений из верхних отделов желудочно-кишечного тракта. По данным ряда зарубежных авторов, действительно существует тенденция к снижению частоты язвенной болезни и ее осложнений кровотечением в экономически развитых странах (16, 19, 21), однако, по данным отечественных публикаций, подобная тенденция отсутствует (1, 2, 7).
По-прежнему, 42,1-59,4% всех острых желудочно-кишечных кровотечений являются следствием хронических и острых язв желудка и двенадцатиперстной кишки (11, 12, 14). Частота рецидивов кровотечения после лечения колеблется, по различным данным, от 8,9% до 40% (7, 15). Наиболее характерным для язвенных кровотечений является высокий уровень смертности, который составляет от 6 до 14% (3, 17). Летальность при рецидиве кровотечения остается также высокой и не имеет тенденции к снижению: ее уровень в среднем составляет 30-40% (13). Все это подчеркивает важность данной проблемы и необходимость ее дальнейшего изучения с целью уменьшения кровотечений, поиска адекватных методов лечения и профилактики. Вопросы лечения язвенных кровотечений рассматривались с момента описания первых случаев.
С каждым последующим десятилетием подходы к тактике ведения пациентов менялись, формировались представления о причинах и лечебные подходы. Отношение к хирургическому методу лечения, как методу выбора при гастродуоденальных кровотечениях, в последние 10-20 лет стало более сдержанным из-за высокого уровня послеоперационных осложнений и летальности, в связи с этим начали активно разрабатываться и совершенствоваться неоперативные методы.
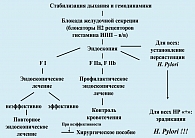
В настоящее время оптимальным является лечение гастродуоденальных кровотечений консервативными способами (6, 8, 9, 10) (схема 1).
Диагностика кровотечения
На первом этапе в комплекс необходимых мероприятий входят: купирование дыхательной недостаточности и стабилизация гемодинамических показателей (включающая инфузионную терапию).
Сравнительно недавняя разработка внутривенных форм препаратов, блокирующих желудочную секрецию, сделало реальным проведение адекватной консервативной терапии, а также возможным предотвращение ранних рецидивов кровотечения, отказа от хирургического вмешательства, а при необходимости такового, перевести хирургическое пособие в вариант отсроченного или планового. Ранее начало введения ИПП внутривенно создает оптимальную среду для тромбообразования. Данные средства обладают способностью уменьшать кровоток в слизистой оболочке ЖКТ, что приводит к уменьшению интенсивности кровотечения (4, 6, 7).
Развитие эндоскопической техники и связанные с этим возможности определения источника кровотечения и воздействия на него открыли новый этап в диагностике и лечении язвенных гастродуоденальных кровотечений (ЯГДК). Сегодня эндоскопический метод является основным в дифференциальной диагностике причин кровотечений из верхних отделов желудочно-кишечного тракта (5, 7).
Оценка интенсивности язвенного кровотечения осуществляется при помощи классификации язвенных кровотечений по Forrest (1974 г.), по которой возможно не только описать характер кровотечения, но также выбрать метод эндоскопического пособия. Эндоскопический гемостаз – это перспективный метод неоперативного воздействия на источник кровотечения, а также метод прогнозирования риска рецидива язвенного гастродуоденального кровотечения и контроля эффективности консервативного ведения пациента (15).
Методы гемостаза, часто применяемые при язвенных кровотечениях, – инъецирование, диатермокоагуляция, аргонно-плазменная коагуляция, эндоклипирование и их комбинации, обладают высокими гемостатическими возможностями и эффективностью, а в сочетании с современной медикаментозной терапией способны свести процент рецидива кровотечения к нулю.
По данным широкомасштабных исследований, проведенных в разных странах за последние годы, в 78-90% гастродуоденальные язвы, осложненные кровотечением, ассоциированы с Н.pylori-инфекцией (7, 8, 9, 10, 19, 21). Всем пациентам с язвенными гастродуоденальными кровотечениями обязательно определение НР-статуса. Согласно рекомендациям Маастрихт-3, всем НР-положительным пациентам, перенесшим ЯГДК, необходимо проведение эрадикационного лечения.
Обсуждение вопроса о рецидивах язвенного кровотечения в отдаленном периоде, а также об их профилактике крайне важно и актуально. Это связано с тем, что каждый последующий рецидив всегда тяжелее предыдущего, и данное обстоятельство ухудшает общий прогноз больных при очередном поступлении в стационар, приближая пациентов к хирургическому лечению, зачастую происходящему на неблагоприятном фоне: анемизация, гипопротеинемия, нескорригированная сопутствующая патология и т.д., что, естественно, влияет на исход лечения. Данное обстоятельство подчеркивает необходимость анализа и оценки результатов лечения пациентов, перенесших кровотечения, а также определение его эффективности в отдаленном периоде и влияние на рецидивы кровотечения.
Целью нашей работы было изучение эффективности эрадикационного лечения НР-инфекции в профилактике рецидивов гастродуоденальных язвенных кровотечений.
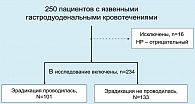
Проанализировано 250 больных с язвенными гастродуоденальными кровотечениями, находившихся на лечении в Центральной клинической больнице и ГКБ № 51 в период с 1997 по 2007годы. Мужчин было 184 (73,6%), женщин – 66 (26,4%), средний возраст больных составил 53±1,71года (от 19 до 82 лет) (схема 2).
Были проанализированы анамнестические данные пациентов: длительное течение язвенной болезни было у 119 (47,6%) больных, впервые выявленная язва – у 131 (52,4%). Ранее переносили язвенные гастродуоденальные кровотечения 47 (18,8%) больных: однократно – 29 (11,6%), 2 раза и более – 18 (7,2%). Прием НПВП был зарегистрирован у 25 (10,0%) пациентов, оперативные вмешательства на желудке и луковице двенадцатиперстной кишки по поводу осложнений язвенной болезни были у 23 (9,2%) пациентов.
У всех больных выполнялась экстренная ЭГДС, источниками гастродуоденального кровотечения послужили: язва двенадцатиперстной кишки (ЯДПК) – у 155 (62,0%), язва желудка (ЯЖ) – у 58 (23,2%), сочетанная форма язвенной болезни – 12 (4,8%), острые язвы желудка – 15 (6,0%), язвы гастроэнтероанастомоза – 10 (4,0%). Интенсивность кровотечения оценивалась по классификации Forrest: IА – 4%, IВ – 18,6%, IIА – 9%, IIВ – 33,5%, IIС – 36,5%.
Остановка кровотечений выполнялась у 147 больных, у 103 – эндоскопический гемостаз не проводился. Эндоскопическое вмешательство осуществлялось с помощью электрокоагуляции в 67 (26,8%) случаях, аргоноплазменной коагуляции (АПК) – в 25 (10,0%), инъецирования – в 23 (9,2%), комбинирования методов (инъецирования с электрокоагуляцией, инъецирования с АПК) – в 30 (12,0%) случаях, эндоклипирование – в 2 (0,8%) случаях.
НР-статус определялся у 139 (55,6%) пациентов: 123 (49,2%) пациентов были НР-положительными, 16 (6,4%) – НР-отрицательными. Для определения НР-статуса пациентов использовалась комбинация быстрого уреазного теста и морфологического исследования биоптатов слизистой оболочки желудка. У 111 (44,4%) больных, находящихся на лечении в период 1997-2003 гг., НР не определялся.
В последующее исследование и анализ отдаленных результатов лечения мы не включили 16 (6,4%) пациентов, у которых не было связи язвенного кровотечения с НР-инфекцией и причиной являлся прием НПВП.
Из 234 пациентов, включенных в исследование: – 175 (74,8%) мужчин, 59 (25,2%) женщин, – были сформированы две группы больных. Группа пациентов, с проведенной эрадикационной терапией, в которую вошли 101 человек, и группа, где эрадикационное лечение не проводилось, – 133 пациента.
Согласно статистической обработке данных, в двух группах достоверных различий по полу, возрасту, анамнестическим данным, а также по характеристикам язвенного кровотечения не было.
В группе больных, n=133, которым не проводили эрадикационное лечение, терапия включала антисекреторные препараты (Н2-блокаторы гистаминовых рецепторов, ингибиторы протонной помпы), гастропротекторы, антациды.
У НР-положительных пациентов, n=101, составляющих вторую группу, было проведено эрадикационное лечение (таблица 1).
Почему в использованной схеме эрадикации кларитромицин заменен на Вильпрафен и Флемоксин Солютаб? Это связано с тем, что резистентность НP к кларитромицину достигла 15%-20%, что является критичным и заставляет искать эффективную замену этому антибиотику (2, 20). О выявлении устойчивых к джозамицину штамов НР не сообщалось. Флемоксин Солютаб использовался потому, что его биодоступность составляет около 93%, а побочные эффекты сведены к минимуму.
Через 4-6 недель после завершения приема антибактериальных препаратов всем пациентам выполнялась контрольная ЭГДС с биопсией слизистой оболочки желудка, морфологическим определением НР-инфекции и проведением уреазного теста для оценки успешности проведенной эрадикации.
Эффективность эрадикационного лечения оценивали по частоте возникновения рецидивов кровотечения в отдаленные сроки. Для оценки отдаленных результатов лечения нами сравнивались результаты эрадикационного лечения НР-положительных пациентов с результатами лечения больных, которым эрадикация не проводилась.
Наблюдение за течением заболевания и возникновением рецидивов кровотечения осуществлялось от 1 года до 7 лет. В среднем, период наблюдения в группе, где эрадикация проводилась, составил 2,71±0,19 лет, а в группе сравнения, где эрадикация не проводилась – 3,53±0,16 года.
За время наблюдения в группе пациентов, которым эрадикация проводилась, рецидив кровотечения возник у 1 (0,99%) пациента, через год наблюдения. Причиной рецидива кровотечения был прием больших доз гепарина и НПВП, назначенных по поводу острого инфаркта миокарда.
В группе пациентов, где эрадикация не проводилась, рецидивы кровотечения возникли у 23 (17,3%) пациентов, через следующие промежутки времени: через год рецидив кровотечения был у двух пациентов, через 2 года – у 8, через 3 года – у 4, через 4 года – у 5 человек, 5 лет и более – у 4 пациентов (таблица 2).
Анализ отдаленных результатов лечения в отношении возникновения рецидива кровотечения у больных язвенной болезнью мы проводили с помощью метода Kaplan-Meier. Наличие базы данных о больных, а также специальной программы для расчета, позволило проанализировать и рассчитать возможность возникновения рецидивов за семилетний период наблюдения.
Результаты клинических исследований, а также статистические данные о возникновении рецидива кровотечения убедительно свидетельствуют о том, что эффективность эрадикационной терапии НР высока. Вероятность рецидива кровотечения у пациентов без эрадикационной терапии растет с увеличением срока от последнего перенесенного кровотечения, и, следовательно, задержка с выявлением НР-инфекции и своевременным проведением эрадикации НР у данной группы больных приводит к рецидивам кровотечения, как правило, более тяжелым. Вероятность развития рецидива кровотечения после проведенной эрадикации НР-инфекции минимальна, что подтверждается приведенными результатами нашего наблюдения и данными статистического анализа.
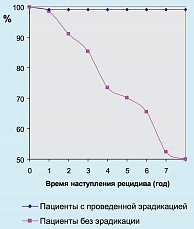
С помощью данного метода мы рассчитали вероятность благоприятного (безрецидивного) течения заболевания за семилетний период наблюдения за пациентами (таблица 3, рисунок 1).
Из представленной таблицы видно, что в течение года наблюдения рецидив кровотечения не возникает у 98,4% пациентов, а в течение 7 лет вероятность безрецидивного течения сохраняется у 52,4% больных. Другими словами, согласно нашим данным, рецидив кровотечения через год случается у 1,6% пациентов, а через 7 лет – у 47,6%.
Полученные нами результаты достоверны, Log rank 11,5, р = 0,0007 (р < 0,05).
Таким образом, по нашим данным частота кровотечений у больных с язвенными повреждениями верхних отделов ЖКТ составляет 10%. Основным диагностическим и лечебным методом в остром периоде является эндоскопическое вмешательство. Несомненно, что наряду с необходимостью проведения полноценной терапии язвенной болезни, осложненной кровотечением, главным резервом для сокращения рецидивов кровотечения является ранняя и активная диагностика НР-инфекции у данной группы больных, а также своевременное проведение полноценной эрадикационной терапии. Результаты нашего исследования подтверждают и подчеркивают тот факт, что успешное эрадикационное лечение является важным фактором профилактики повторных кровотечений в отдаленном периоде.
Таким образом, мероприятия, направленные на снижение этой неблагополучной тенденции, важны, оправданы и должны быть главным приоритетом научных исследований. Одним из направлений, практическая значимость которого доказана результатами наших исследований, является эрадикационное лечение, меняющее течение язвенной болезни. Оно уменьшает и со временем сводит на нет активность воспаления слизистой, заметно удлиняет ремиссию.
Другим направлением является отказ от использования или максимальное снижение применения препаратов с ульцерогенным эффектом, и если существует абсолютная необходимость в них, то терапия должна проводиться на фоне противоязвенного лечения.
Выводы
- Частота кровотечений у больных, страдающих язвенной болезнью желудка и двенадцатиперстной кишки, поступающих в многопрофильный стационар, составляет 10% (от всех поступивших с язвенной болезнью).
- Основным диагностическим и лечебным методом в остром периоде является эндоскопия (исследование, вмешательство).
- Обязательным диагностическим исследованием для язвенного больного с кровотечением является установление факта персистенции НP-инфекции и проведение эрадикационного лечения, эффективно предупреждающего повторное кровотечение.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.