Новые стратегии медицинской реабилитации пациентов с остеоартритом коленного сустава, основанные на принципах иммунологической толерантности
- Аннотация
- Статья
- Ссылки
- English
Рассмотрен клинический пример успешного ведения коморбидных пациентов с первичным ОА коленного сустава, осложненным синовитом, получавших биологически активную добавку Артнео (Artneo), в состав которой входят неденатурированный коллаген II, экстракт босвеллии, метилсульфонилметан, витамины D3 и С. Проанализирована патогенетическая роль каждого компонента Артнео в медицинской реабилитации больных, обусловленная их анальгетической и противовоспалительной активностью, а также формированием механизмов иммунологической толерантности к антигенным структурам хряща.
Прослеживается динамика клинического течения ОА, синовита и биохимической структуры хряща по данным МРТ коленного сустава в режиме Т2-картирования, в том числе на фоне лечения Артнео и через шесть месяцев наблюдения. Установлено, что важными преимуществами Артнео являются быстрое купирование болевого синдрома и уменьшение синовита при значительном сокращении сроков использования анальгетиков, в том числе у коморбидных пациентов с высоким риском развития сердечно-сосудистых осложнений, а также повышение функциональной активности и безопасность лечения.
Рассмотрен клинический пример успешного ведения коморбидных пациентов с первичным ОА коленного сустава, осложненным синовитом, получавших биологически активную добавку Артнео (Artneo), в состав которой входят неденатурированный коллаген II, экстракт босвеллии, метилсульфонилметан, витамины D3 и С. Проанализирована патогенетическая роль каждого компонента Артнео в медицинской реабилитации больных, обусловленная их анальгетической и противовоспалительной активностью, а также формированием механизмов иммунологической толерантности к антигенным структурам хряща.
Прослеживается динамика клинического течения ОА, синовита и биохимической структуры хряща по данным МРТ коленного сустава в режиме Т2-картирования, в том числе на фоне лечения Артнео и через шесть месяцев наблюдения. Установлено, что важными преимуществами Артнео являются быстрое купирование болевого синдрома и уменьшение синовита при значительном сокращении сроков использования анальгетиков, в том числе у коморбидных пациентов с высоким риском развития сердечно-сосудистых осложнений, а также повышение функциональной активности и безопасность лечения.
Введение
На сегодняшний день остеоартрит (ОА) лидирует среди патологий, приводящих к нетрудоспособности и инвалидизации общей популяции, что определяет необходимость профилактики его развития и повышения эффективности лечения и реабилитации [1, 2].
Важным компонентом сохранения функциональной активности суставов и, следовательно, качества жизни пациентов с ОА является медицинская реабилитация. Методы медицинской реабилитации отражены в европейских, международных и российских клинических рекомендациях.
В Российской Федерации создана трехэтапная система реабилитации (приказ Минздрава России от 29.12.2012 № 1705 «О порядке организации медицинской реабилитации») [3]. На первом этапе помощь больным оказывается в отделениях реабилитации и интенсивной терапии медицинских организаций по профилю основного заболевания. Второй этап осуществляется в стационарных условиях (реабилитационных центрах, отделениях реабилитации), третий этап – в амбулаторных условиях. Необходимо подчеркнуть, что методы медицинской реабилитации должны применяться уже на ранних стадиях ОА, что способствует замедлению прогрессирования заболевания и длительному сохранению функциональной способности суставов.
Патогенетические механизмы первичного остеоартрита коленного сустава
При ОА наблюдается поражение всех тканей сустава, включая суставной хрящ, синовиальную оболочку, субхондральную кость и капсулу, а также периартикулярные ткани [4]. Патология развивается вследствие нарушения баланса катаболических и анаболических процессов в суставном хряще, обусловленного локальными воспалительными изменениями. Последние сопровождаются выработкой провоспалительных цитокинов, стимулирующих синтез катаболических ферментов, включая матриксные металлопротеиназы, опосредующие деструкцию тканей сустава [5]. В число наиболее значимых для патогенеза ОА воспалительных медиаторов входят интерлейкин 1β (ИЛ-1β), фактор некроза опухоли α (ФНО-α), интерлейкин 6. Они активируют большое количество сигнальных путей, запускающих основные патогенетические реакции. Частью этого процесса является выработка хемокинов, опосредующих миграцию в пораженный сустав воспалительных клеток, что приводит к увеличению продукции провоспалительных факторов. На фоне хронического воспаления в суставе происходит постепенная утрата иммунологической толерантности против поврежденного коллагенового остова, что приводит к продукции антител против коллагена II и провоспалительных цитокинов синовиоцитами. Локальная выработка провоспалительных цитокинов не только усугубляет дегенеративные изменения тканей сустава, но и служит ключевым фактором возникновения болевых ощущений. Их формирование во многом связано с увеличением содержания ФНО-α. При ОА его концентрация в суставах коррелирует с интенсивностью боли и функциональной недостаточностью [6]. Ткани сустава, включая синовиальную оболочку, суставной хрящ, мениск и субхондральную кость, также являются мишенью для нейропептидов. Дегенеративные изменения тканей сустава при ОА отчасти обусловлены нарушением их иннервации и выработкой нейропептидов. Сенсорные нейротрансмиттеры имеют критическое значение для регуляции трофики тканей, во многом определяя их функциональные возможности и поддержание гомеостаза. Они модулируют свойства суставного хряща, субхондральной кости и синовиальной оболочки как в норме, так и при патологии.
Блокирование суставов из-за дистрофических изменений в капсульно-связочном аппарате и ригидности околосуставных мышц значительно ухудшает двигательные возможности пациентов [7].
Основные принципы медицинской реабилитации
Согласно рекомендациям Ассоциации ревматологов России, пятью основными принципами реабилитации при ОА являются [7]:
- уменьшение болевого синдрома и воспаления, восстановление тонуса скелетных мышц и двигательных реакций, контрактуры, снижение потребности в простых анальгетиках и нестероидных противовоспалительных препаратах (НПВП), а также улучшение качества жизни больного;
- одновременное воздействие на суставы, прилегающие группы мышц, биомеханику в целом;
- сочетание с любой медикаментозной терапией;
- воздействие на другие органы и системы с учетом наличия коморбидных состояний;
- составление персонифицированных программ реабилитации исходя из показаний и противопоказаний.
В пересматриваемые в настоящее время национальные клинические рекомендации по медицинской реабилитации пациентов с ОА были включены медикаментозные методы (симптоматические препараты замедленного действия (SYSADOA), НПВП, препараты гиалуроновой кислоты, глюкокортикоиды для внутрисуставного введения), а также немедикаментозные (лечебная физкультура, аэробика, аквааэробика и др.), ортезирование, физиотерапия (тепло-/холод-терапия, ультразвуковая терапия, электростимуляция, чрескожная электронейростимуляция, рефлексотерапия, массаж и мануальная терапия). Кроме того, обязательным компонентом программы реабилитации признаны образовательно-обучающие программы и коррекция (снижение) массы тела [8].
Согласно результатам рандомизированных международных и российских исследований, ОА относится к болезням с высокой коморбидностью [9, 10]. Наиболее часто ОА сочетается с артериальной гипертензией, атеросклерозом, ишемической болезнью сердца, ожирением, сахарным диабетом, заболеваниями желудочно-кишечного тракта и хронической обструктивной болезнью легких [11–13]. Поэтому медицинская реабилитация коморбидного пациента с ОА является непростой задачей и требует индивидуального подхода [14].
Патогенетические механизмы комплекса Артнео
Установлено, что регулярный низкодозовый прием per os молекулы с антигенными свойствами, в частности коллагена II в нативной форме, приводит к формированию пула Treg-клеток, специфичных к коллагену II, продукции противовоспалительных цитокинов (трансформирующего фактора роста β, ИЛ-10), подавлению выработки провоспалительных цитокинов и ферментов разрушения хряща, компенсируя или даже восстанавливая механизмы утраченной иммунологической толерантности [15].
Определено, что применение неденатурированного куриного коллагена II и витаминов С и D3 в комплексном лечении ОА в составе многокомпонентной добавки к пище Артнео ассоциируется со статистически значимым улучшением функциональной активности суставов и снижением выраженности болевого синдрома [16]. Метаанализ нескольких рандомизированных клинических испытаний показал, что компоненты, входящие в состав Артнео, а именно экстракт Boswellia serrata и неденатурированный коллаген II, по-видимому, оказывают более сильный симптоматический эффект в краткосрочной перспективе при ОА, чем наиболее широко используемые средства, такие как глюкозамин и хондроитин [17]. Подтвержден анальгетический и противовоспалительный эффект метилсульфометана и экстракта Boswellia serrata, активным компонентом которого является 3-O-ацетил-11-кето-β-босвеллиевая кислота – сильный ингибитор 5-липоксигеназы, играющий ключевую роль в биосинтезе лейкотриенов из арахидоновой кислоты в клеточном воспалительном каскаде [18, 19].
Оценка эффективности и безопасности комбинированного комплекса Артнео при остеоартрите коленного сустава
На базе медсанчасти № 157 Санкт-Петербурга проведено шестимесячное (апрель 2022 г. – март 2023 г.) открытое рандомизированное проспективное одноцентровое клиническое исследование эффективности и переносимости Артнео (АН) по сравнению с активным контролем у пациентов с ОА коленного сустава.
Целью исследования стала оценка эффективности поддерживающих свойств и безопасности Артнео.
В исследование были включены 70 пациентов с первой – третьей стадиями первичного ОА коленного сустава, которые были распределены на две группы. Основная группа (n = 35) получала АН по одной капсуле в сутки. Группе сравнения (n = 35) была назначена комбинация глюкозамина гидрохлорида (ГХ) 500 мг и хондроитина сульфата 500 мг по стандартной схеме.
Группы были сопоставимы по полу, возрасту, стадиям ОА и коморбидным состояниям.
Исследование предполагало девять визитов для оценки эффективности регулярно проводимой терапии: рандомизация, инициация терапии, а также 7 ± 1, 30 ± 2, 60 ± 2, 90 ± 3, 120 ± 3, 150 ± 3 и 180 ± 4 дни от начала приема препаратов. Во время каждого визита проводились измерение окружности целевого коленного сустава, оценка индекса остеоартрита Западного Онтарио и Университета Макмастера (Western Ontario and McMaster University Osteoarthritis Index, WOMAC) и его тяжести по индексу Лекена, выраженности боли по визуальной аналоговой шкале (ВАШ) (0–10 см), качества жизни по опроснику Short Form 36 (SF-36).
По окончании лечения эффективность проводимой терапии анализировалась врачом и пациентом по интегральной шкале оценки результатов лечения (Integrative Medicine Outcome Scale, IMOS). Кроме того, анализировались нежелательные явления и потребность в анальгетиках.
Исходно и по окончании лечения проводилась магнитно-резонансная томография (МРТ) целевого сустава с Т2-картированием хряща.
На протяжении шести месяцев в обеих группах наблюдали улучшение значений WOMAC и уменьшение выраженности боли. Большее снижение утренней скованности отмечено в группе АН.
Через три месяца тяжесть ОА уменьшилась с умеренной до слабой в группе АН и оказалась значимо ниже по сравнению с таковой в группе ГХ. В группе АН качество жизни, оцениваемое по опроснику SF-36, было выше. В группе АН наибольший эффект (> 0,6) получен по показателю «Телесная боль» (0,608) опросника SF-36, умеренный результат – по физическому компоненту здоровья и субшкалам «Ролевое функционирование», «Физическое функционирование» и «Социальное функционирование». В группе ГХ умеренный результат отмечен по физическому компоненту здоровья и субшкале «Телесная боль».
Через шесть месяцев в обеих группах зафиксировано улучшение ультраструктуры хряща (время T2-релаксации), в группе АН – более выраженное снижение площади синовита (в 2,95 и 1,37 раза соответственно).
У коморбидных пациентов с артериальной гипертензией и метаболическим синдромом на фоне применения АН и ГХ не отмечено клинически значимых нежелательных явлений и отклонений лабораторных показателей. Эффективность АН в медицинской реабилитации коморбидного пациента с ОА из рассматриваемой когорты убедительно демонстрирует приведенный ниже клинический случай.
Пациентка Д. 63 лет обратилась с жалобами на боль стартового характера в коленных суставах (больше слева), крепитацию в области коленных суставов при движении, припухлость левого коленного сустава, утреннюю скованность в суставах до десяти минут.
Боли механического характера в суставах беспокоили около двух лет. За последний год стали отмечаться припухлость левого коленного сустава после длительной ходьбы, вечерняя боль, ограничение движения и хруст в коленных суставах. Около десяти лет больную беспокоила боль в грудном и поясничном отделах позвоночника при длительном стоянии и после поднятия тяжести. Для снятия болевого синдрома принимала парацетамол в дозе 1500 мг/сут. Прием хондроитина сульфата около 12 месяцев назад кратковременно (четыре недели) без значимого эффекта с самостоятельной отменой.
Согласно данным лабораторного исследования, отсутствие признаков воспалительного поражения суставов, а также гиперурикемии.
Коморбидная патология была представлена:
- ишемической болезнью сердца (стенокардия напряжения, впервые выявленная), по поводу которой пациентка принимала Тромбо АСС в дозе 100 мг, бисопролол в дозе 2,5 мг, розувастатин в дозе 10 мг/сут;
- артериальной гипертензией, диагностированной в 52 года, с приемом лозартана в дозе 50 мг, амлодипина в дозе 10 мг, гипотиазида в дозе 25 мг/сут, артериальное давление – 140/90 мм рт. ст.;
- сахарным диабетом 2 типа, принимала глибенкламид в дозе 5 мг;
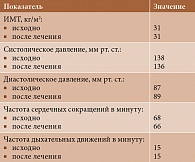
- ожирением первой степени (индекс массы тела (ИМТ) – 31 кг/м2);
- грыжей пищеводного отверстия диафрагмы;
- рефлюкс-эзофагитом, язвенной болезнью двенадцатиперстной кишки вне обострения;
- ранней хирургической менопаузой (в 38 лет ампутация матки и яичников в связи с множественным аденоматозным поражением).
При осмотре отмечалась припухлость левого коленного сустава. Движения активные и пассивные ограничены из-за сильной боли (ВАШ – 6 см). Пальпация левого коленного сустава болезненная по медиальной поверхности. При сгибании в суставах отмечался параартикулярный хруст. Окружность левого коленного сустава – 430 мм, правого – 412 мм. Общий балл по WOMAC – 31. Альгофункциональный индекс Лекена – 6 баллов (средняя тяжесть заболевания).
Рентгенография левого коленного сустава: сужение суставной щели, субхондральный склероз, формирование остеофитов.
Заключение: ОА второй стадии по классификации Келлгрена – Лоуренса.
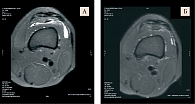
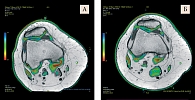
По данным МРТ левого коленного сустава: синовит, площадь синовита – 8,1 мм2.
Т2-цветное картирование хряща: время релаксации – 40 мс.
Программа лечения пациентки Д. включала лечебную физкультуру, ходьбу с опорой, коррекцию веса, прием парацетамола по требованию. Из-за коморбидной патологии при сильном болевом синдроме назначение НПВП было противопоказано, в качестве альтернативы SYSADOA рекомендован комплекс Артнео, который превосходит по эффективности комбинации хондроитина сульфата и глюкозамина гидрохлорида по таким показателям, как уменьшение МРТ-признаков синовита, тяжести течения гонартроза по индексу Лекена и боли.
Пациентка Д. получала Артнео по одной капсуле в сутки во время еды в течение 180 дней.
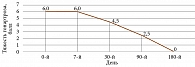
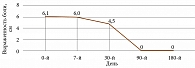
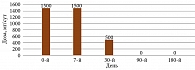
Оценка динамики суставного синдрома проводилась через 7, 30, 90 и 180 дней.
Клинически значимое снижение тяжести течения ОА по индексу Лекена, болевого синдрома по ВАШ и потребности в парацетамоле наблюдалось уже через 30 дней (рис. 1–3). Через 90 дней значения индекса Лекена уменьшились в 2,5 раза, боль по ВАШ – до 0 см, а также потребность в приеме парацетамола. К 180-му дню применения Артнео наблюдалась медикаментозно индуцированная ремиссия ОА (индекс Лекена – 0 баллов, ВАШ – 0 см, суточная доза парацетамола – 0 мг).
Согласно данным МРТ левого коленного сустава, через шесть месяцев приема Артнео площадь синовита уменьшилась в 5,4 раза – с 8,1 до 1,5 см2 (рис. 4).
Исходя из результатов цветового картирования, к концу наблюдения отмечена тенденция к снижению времени Т2-релаксации хряща – с 40 до 36 мс, которое, как известно, повышается по мере прогрессирования деградации хряща (рис. 5).
Важно отметить, что анализ клинических и лабораторных показателей в динамике на фоне терапии Артнео свидетельствовал об отсутствии их достоверных изменений через шесть месяцев наблюдения (табл. 1–3).
Заключение
В ходе проведенного открытого рандомизированного одноцентрового проспективного исследования в параллельных группах установлено, что у коморбидных пациентов с ОА коленного сустава эффективность поддерживающих свойств комплекса Артнео не ниже, а по ряду показателей даже выше активного контроля препаратом ГХ. Это заключается в достоверном снижении выраженности болевого синдрома, скованности, окружности целевого коленного сустава и улучшении функции сустава по ВАШ и WOMAC, а также в уменьшении тяжести ОА по индексу Лекена через 30 дней от начала лечения и более значимой положительной динамике через шесть месяцев [20]. Выявленные нами факты согласуются с результатами ранее проведенных российских [21, 22] и международных исследований и имеют важное практическое значение для выбора симптоммодифицирующей терапии коморбидным пациентам (сахарный диабет, неконтролируемая артериальная гипертензия, хроническая болезнь почек) с противопоказаниями для назначения НПВП.
Важным оказалось проведение МРТ коленных суставов с Т2-картированием хряща. По итогам МРТ у большей части пациентов к завершающему визиту определялось снижение площади выпота и/или улучшение ультраструктуры хряща, статистически значимых различий между группами не выявлено. Однако следует отметить, что через шесть месяцев терапии более выраженную положительную динамику площади синовита наблюдали в группе АН, чем в группе ГХ (в 2,95 и 1,37 раза соответственно). Полученные данные свидетельствуют о значимом противовоспалительном эффекте АН, обусловленном входящими в его состав неденатурированным коллагеном II, метилсульфометаном и экстрактом Boswellia serratа, и возможности его применения у пациентов с синовитами при метаболическом и воспалительном фенотипах ОА.
При оценке качества жизни по опроснику SF-36 у пациентов, получавших АН или ГХ, только у первых продемонстрирован большой эффект по показателю «Телесная боль».
Представленные данные согласуются с оценкой проводимой терапии врачом по IMOS по окончании курса лечения. Она подтверждает достоверное улучшение в группе АН по сравнению с группой ГХ.
Таким образом, сопоставимость клинического эффекта АН с активным контролем ГХ и отсутствие клинически значимых нежелательных явлений и отклонений лабораторных показателей на фоне применения АН свидетельствуют об эффективности, хорошей переносимости и безопасности последнего, в том числе у коморбидных пациентов с артериальной гипертензией, сахарным диабетом и метаболическим синдромом, у которых ограничено применение НПВП.
Комплекс Артнео может быть рекомендован к применению в комплексной терапии ОА у этой категории пациентов.
Важными преимуществами Артнео стали быстрое купирование болевого синдрома и уменьшение признаков синовитов при значительном сокращении сроков использования анальгетиков у пациентов с высоким риском развития сердечно-сосудистых осложнений, что повысило функциональную активность и безопасность медикаментозной реабилитации в данной когорте.
I.B. Belyayeva, MD, PhD, Prof., V.I. Mazurov, Academician of the RASci., MD, PhD, Prof., I.E. Itskovitch, MD, PhD, A.L. Burulev, PhD
North-Western State Medical University named after I.I. Mechnikov
Contact person: Irina B. Belyayeva, belib@mail.ru
Discussed the mechanisms of formation of primary osteoarthritis (OA) of the knee joint. Presented the recommendations of the Association of Rheumatologists of Russia on the basic principles of rehabilitation in OA, including drug and non-drug methods of pain correction, improvement of motor activity and quality of life of patients.
A clinical example of successful management of comorbid patients with primary knee OA complicated by synovitis who received the biologically active supplement Artneo, which includes non-denatured collagen II, boswellia extract, methylsulfonylmethane, vitamins D3 and C. Analyzed the pathogenetic role of each component of Artneo in the medical rehabilitation of such patients due to their analgesic and anti-inflammatory activity, as well as the formation of mechanisms of immunological tolerance to antigenic structures of cartilage.
The dynamics of the clinical course of OA, synovitis and the biochemical structure of cartilage are traced according to MRI of the knee joint in the T2-mapping mode, including against the background of Artneo treatment and after six months of observation. It has been established that an important advantage of Artneo is the rapid relief of pain syndrome and reduction of synovitis with a significant reduction in the duration of use of analgesic therapy, including comorbid patients with a high risk of developing cardiovascular complications, as well as increased functional activity and safety of treatment.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.