Осложненная беременность: терапия ради здоровья будущего малыша
- Аннотация
- Статья
- Ссылки





Применение Дюфастона в лечении привычного невынашивания беременности
Сегодня мы поговорим о препаратах прогестерона (гестагенах) и их применении в акушерской практике.
У гинекологов иногда возникает представление о том, что один прогестерон может быть безболезненно заменен другим. Однако каждый лекарственный препарат, который содержит прогестерон, уникален и имеет свою точку приложения.
Все препараты прогестеронов получают из растительного сырья. Однако говорить о натуральности этих препаратов не совсем правильно. Полученный из растительного сырья диосгенин путем сложного химического синтеза превращается в прогестерон. Затем добавляется еще одно звено синтеза – длительное облучение прогестерона ультрафиолетом. В результате получают новый препарат – дидрогестерон (Дюфастон®), биологическая доступность которого увеличиваетсяв 10-20 раз по сравнению с его предшественником – прогестероном.
К сожалению, молекула прогестерона при пероральном применении активно метаболизируется в печени, прежде чем достигает органов-мишений, что вызывает побочные эффекты.
Дюфастон® метаболизируется в печени минимально, причем при метаболизме образуется всего один основной активный метаболит – дигидродидрогестерон. Этот метаболит обладает исключительно прогестагенными свойствами и у него отсутствуют нежелательные эффекты, присущие метоболитам других гестагенов. Дюфастон® высоко специфичен в отношении прогестероновых рецепторов (см. таблицу). При этом прогестерон имеет связывающую способность 50, дидрогестерон – 75. Кроме того, дидрогестерон не взаимодействует с глюкокортикоидными и минералокортикоидными рецепторами, что определяет его безопасность для матери и плода.
Дюфастон® существенно отличается от других прогестинов. Он обеспечивает секреторную трансформацию эндометрия, не обладает андрогенным и анаболитическим эффектом, не оказывает отрицательного действия на углеводный обмен, не вызывает изменений в системе гемостаза, не блокирует овуляцию.
Несомненно важным является иммуномодулирующее действие прогестероновых препаратов, применяемых в акушерской практике. При патологическом течении ранних сроков беременности иммунный ответ матери в отношении плода реализуется через Th-лимфоциты первого типа, которые продуцируют огромное количество провоспалительных цитокинов, которые в свою очередь обладают прямым эмбриотоксическим действием и ограничивают рост и развитие трофобласта. В результате на УЗИ видно образование ретрохориальных гематом на ранних этапах беременности с последующим формированием первичной плацентарной недостаточности. Мощным иммуномодулятором в такой ситуации является именно Дюфастон®, который увеличивает синтез PIBF (прогестерон-индуцированного блокирующего фактора) и модулирует иммунный ответ в матери в направлении сохранения беременности.
Привычное невынашивание беременности нередко обусловлено тромбофилическими нарушениями. В этом случае необходимо уточнить причину тромбофилии, восстановить гемодинамику применением вазоактивных препаратов.
Также необходимо уточнить источник гормональных нарушений. Это может быть гиперандрогения надпочечникового генеза, гиперандрогения яичникового генеза, гиперпролактинемия, гипотиреоз. В зависимости от типа нарушений должен быть разный подход к подготовке и ведению беременности.
Примерно у 25% женщин с привычной потерей беременности наблюдаются сочетанные патологии.
При обследовании по тестам функциональной диагностики у 85% женщин при невынашивании беременности наблюдается недостаточность лютеиновой фазы (НЛФ). Гормонально обусловленная НЛФ связана с гипоэстрогенией на этапе развития доминантного фолликула. Существует определенная тактика подготовки к беременности женщин при гормонально обусловленной НФЛ. В практике нашего отделения мы используем циклическую гормональную терапию (2-3 цикла) с последующей стимуляцией овуляции: Фемостон® 2/10 с 1-го дня цикла, с 16 по 26 день целесообразно добавить Дюфастон® 10 мг.
Когда проводится такая терапия, то необходимо поддерживать этих женщин и во время беременности, потому что при стимуляции овуляции и хорошем фолликулогенезе будет избыток эстрогенов, и будет не хватать прогестерона, т.к. невозможно полностью нормализовать показатели, довести их до совершенно здорового состояния у этих женщин. В этом случае мы рекомендуем Дюфастон® 10 мг 2-3 раза до 16-20 недель беременности. Кроме того, целесообразна профилактика плацентарной недостаточности. Очень часто недостаточность лютеиновой фазы обусловлена хроническим эндометритом с высоким уровнем NK-клеток, повышенным уровнем провоспалительных цитокинов, наличием сенсибилизации к прогестерону.
Важно отметить, что при хроническом эндометрите не меняется архитектоника эндометрия, однако рецепторный баланс эндометрия и страдает рецепторный аппарат. В результате даже при нормальном уровне прогестерона адекватной ответной реакции эндометрия не будет. В этом случае необходимо восстановить рецептивность эндометрия (физиотерапия, иглорефлексотерапия) и только потом назначать циклическую гормональную терапию. В случае хронического эндометрита назначают антибактериальную терапию, физиотерапию, а затем – гормональную терапию – Дюфастон® на вторую фазу менструального цикла, а затем до 16-20 недель беременности.
Итак, Дюфастон® способствует сохранению беременности, формированию нормального кровообращения в системе мать-плод и профилактике фетоплацентарной недостаточности.
Перинатальные аспекты преодоленного невынашивания
По данным Р. Benstein, на выхаживание новорожденного с экстремально низкой массой тела (до 1000 г) затрачивается 150 тыс. долларов, но выживают только 44%. Стоимость выхаживания ребенка с массой 1100 г значительно снижается – она составляет 30 тыс. долларов, выживаемость таких детей сегодня не только в зарубежных, но и в российских клиниках, составляет 97%.
На долю недоношенных детей приходится 60-70% ранней неонатальной смертности и 65-75% детской смертности. Эти цифры позволяют сделать вывод о том, что проблемы преодоления невынашивания беременности приобретают социальную значимость.
К факторам риска невынашивания беременности относят социально-биологические проблемы, экстрагенитальную патологию, осложненный акушерско-гинекологический анамнез, который должен быть тщательно проанализирован, и осложненное течение предыдущих беременностей.
Говоря об основных причинах невынашивания беременности, следует иметь в виду, что обычно акушеру-гинекологу приходится сталкиваться с целым комплексом причин. Итак, выделяют следующие причины невынашивания беременности: генетические, эндокринные, патологии матки, инфекционные, тромбофилические и иммунологические осложнения.
Эндокринная патология – это краеугольный камень невынашивания беременности. Особенно это связано с недостаточным уровнем прогестерона во второй фазе менструального цикла, что в результате приводит к запоздалой имплантации или ее отсутствию. В этом случае малые дозы Дюфастона (10 мг 2 раза в сутки) запускают механизмы, которые способствуют сохранению и нормальному прогрессированию беременности.
Иммунологические причины невынашивания беременности. При АФС происходит активация реакции внутреннего звена гемостаза, что приводит к патологической активации внутрисосудистого свертывания крови и формированию микротромбоза в сосудах плацентарного русла, нарушается кровоснабжение матка–плацента–плод.
При наличии иммунологических факторов невынашивания беременности применяется плазмаферез (при появлении признаков эндотоксикоза). Кроме того, используются низкомолекулярные гепарины и иммуноцитотерапия лимфоцитами доноров.
Мы применяем иммуноцитотерапию и видим очень хороший эффект только в тех случаях, когда доказана гистосовместимость по системе HLA более, чем по двум антигенам.
Инфекционные причины невынашивания беременности.
На раннем сроке беременности мы лишены возможности воздействовать на инфекции, поэтому выявлять и лечить инфекционные заболевания необходимо до наступления беременности. Особенно опасными для беременных являются вирусы герпетической группы – ЦМВ и ВПГ. И если в отношении герпеса у нас есть современные эффективные препараты – ацикловир, за изобретение которого ученые получили Нобелевскую премию, то в отношении цитомигаловирусной инфекции пока такого препарата нет.
К маточным причинам невынашивания беременности относят, в первую очередь, пороки развития матки, истмико-цервикальную недостаточность, опухоли матки, генитальный инфантилизм, нарушение механизма трансформации эндометрия функционального и органического генеза и др. Существует определенный алгоритм ведения беременности при аномалиях развития матки. В I триместре назначается поддерживающая гормональная терапия (Дюфастон®). Во II триметре: оценка риска ИЦН (26-18 недель); коррекция ИЦН (до 22 недель); оценка фетоплацентарного комплекса (20-24 недели). В III триместре – выбор оптимального метода и срока родоразрешения. Если эта схема ведения беременности применена, то перинатальные исходы у женщин с аномалиями матки по данным нашим данным – и по невынашиванию, и по преждевременным родам – улучшаются в три раза.
В Уральском НИИ Охраны материнства и младенчества было проведено исследование, целью которого было проследить здоровье новорожденных от женщин с преодоленным невынашиванием.
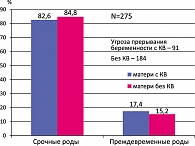
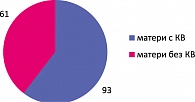
В нашей клинике одновременно лежат 110 беременных, из них 70% – с той или иной степенью угрозы прерывания беременности. Результаты преодоленного невынашивания представлены на рисунке 1. С 2002 по 2004 гг. в исследование было включено 275 женщин, среди них 91 пациентка – с угрозой прерывания беременности с кровянистыми выделениями (КВ), 184 – без кровянистых выделений.
Нами использовался дидрогестерон (Дюфастон®) по обычной схеме (рисунок 2). То есть, при выраженной угрозе, если она сопровождалось кровянистыми выделениями, это была ударная доза – в первые сутки 40 мг, затем переходили на поддерживающую дозировку (20 мг в сутки), как правило, до 16 недель. То есть, сам показатель выраженной угрозы диктует необходимость пролонгированного применения Дюфастона.
В результате, при одинаковом лечении, мы получили примерно одинаковые результаты преодоления невынашивания беременности как в группе женщин с КВ, так и без КВ (рисунок 1).
За этот период от матерей с кровянистыми выделениями родилось 82,6% доношенных детей, от матерей без кровянистых выделений – 84,8% (рисунок 3). То есть мы имеем примерно одинаковый показатель. То же самое можно сказать и о показателе недоношенных детей – 17,4% и 15,2% соответственно. Но если говорить о степени недоношенности, то от матерей с КВ, несмотря на то что у них терапия гормональной поддержки была более основательной, детей с массой менее 1,5 кг родилось больше, чем в группе без КВ (8,7% и 2,5% соответственно).
Следовательно, если кровянистые выделения в целом на соотношение доношенных и недоношенных детей не оказывают серьезного влияния, то на степень недоношенности их влияние гораздо ощутимее.
Следующий этап нашего исследования – заболеваемость новорожденных в неонатальный период и состояние здоровья детей раннего возраста (3 года).
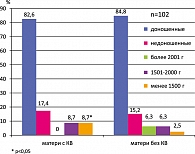
В три года мы оценили состояние здоровья 102 детей. 95-98% трехлетних детей, рожденных от женщин с преодоленным невынашиванием, соответствует в развитии своему возрасту. Мы боролись за здоровых детей – у женщин с кровянистыми выделениями их 95,6%, у женщин без кровянистых выделений – 98,7% в три года. Поэтому, когда возникает угроза прерывания беременности, я вас призываю лечить таких женщин. Все разговоры о том, что дидрогестерон напрямую связан с формированием пороков развития, научно необоснованны.
Мы считаем, что комплексное лечение угрозы прерывания беременности с применением дидрогестерона (Дюфастона) позволяет пролонгировать беременность до доношенного срока у 85% женщин. В группе женщин с максимальной манифестацией угрозы прерывания беременности удельный вес глубоконедоношенных детей достоверно выше. Ранняя неонатальная заболеваемость новорожденных от женщин с преодоленным невынашиванием составляет только 34%, это неплохой результат. Основной патологией является церебральная ишемия II степени и синдром задержки развития плода. Но к 3 годам жизни физическое развитие этих детей соответствует возрасту у 98%. Применение Дюфастона для лечения угрозы невынашивания беременности в ранние сроки позволяет сохранить желанную беременность. На состояние здоровья детей в большей степени влияет тяжесть симптомов угрозы прерывания беременности.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.