Особенности антикоагулянтной терапии у пациентов с неклапанной фибрилляцией предсердий в отделениях терапевтического профиля многопрофильных стационаров Северо-Кавказского федерального округа
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. В исследовании участвовали 436 пациентов с ФП, госпитализированных в отделения терапевтического профиля многопрофильных стационаров СКФО. У всех пациентов анализировали клинико-демографические показатели, сопутствующие заболевания, данные проведенного обследования, лекарственные назначения, а также показания к назначению антикоагулянтной терапии (АКТ) в соответствии со шкалой CHA2DS2VASc и рекомендации при выписке из стационара по применению антикоагулянтов.
Результаты. Распространенность ФП среди пациентов, госпитализированных в терапевтические отделения стационаров СКФО, составила 5,9, 3,75 и 6,3% в кардиологических, терапевтических и неврологических отделениях соответственно. Показания к назначению антикоагулянтной терапии имели место в 435 (99,8%) случаях. Антикоагулянтная терапия рекомендована 331 (75,7%) пациенту при выписке. Антикоагулянты в дозах, предусмотренных клиническими рекомендациями по ФП, назначены лишь 243 (55,7%) пациентам. В кардиологических отделениях достоверно чаще назначали АКТ согласно рекомендациям (р < 0,0001).
Заключение. По данным исследования, в двух многопрофильных стационарах СКФО частота назначения антикоагулянтов практически соответствовала данным международных регистров. Тем не менее лишь у половины пациентов препараты назначались в дозах, предусмотренных клиническими рекомендациями.
Материал и методы. В исследовании участвовали 436 пациентов с ФП, госпитализированных в отделения терапевтического профиля многопрофильных стационаров СКФО. У всех пациентов анализировали клинико-демографические показатели, сопутствующие заболевания, данные проведенного обследования, лекарственные назначения, а также показания к назначению антикоагулянтной терапии (АКТ) в соответствии со шкалой CHA2DS2VASc и рекомендации при выписке из стационара по применению антикоагулянтов.
Результаты. Распространенность ФП среди пациентов, госпитализированных в терапевтические отделения стационаров СКФО, составила 5,9, 3,75 и 6,3% в кардиологических, терапевтических и неврологических отделениях соответственно. Показания к назначению антикоагулянтной терапии имели место в 435 (99,8%) случаях. Антикоагулянтная терапия рекомендована 331 (75,7%) пациенту при выписке. Антикоагулянты в дозах, предусмотренных клиническими рекомендациями по ФП, назначены лишь 243 (55,7%) пациентам. В кардиологических отделениях достоверно чаще назначали АКТ согласно рекомендациям (р < 0,0001).
Заключение. По данным исследования, в двух многопрофильных стационарах СКФО частота назначения антикоагулянтов практически соответствовала данным международных регистров. Тем не менее лишь у половины пациентов препараты назначались в дозах, предусмотренных клиническими рекомендациями.

Введение
Фибрилляция предсердий (ФП) считается наиболее частой наджелудочковой тахикардией: 1–2% в общей популяции, 15% – в популяции пожилых людей. В настоящее время в мире зарегистрировано не менее 20,9 млн мужчин и 12,6 млн женщин с ФП с наибольшей распространенностью заболевания среди населения развитых стран [1]. Чаще ФП регистрируется у пожилых, а также у пациентов с одной из следующих патологий: артериальная гипертензия (АГ), ишемическая болезнь сердца, сердечная недостаточность, клапанные пороки сердца, ожирение, сахарный диабет и хроническая болезнь почек (ХБП). Точное количество пациентов с ФП в Российской Федерации установить сложно, поскольку при статистическом анализе заболеваемости и распространенности нозологий традиционно учитывается основное закодированное заболевание. В то же время ФП чаще кодируется как осложнение. По данным отечественных регистров, частота ФП составляет 2,3% наблюдений при анализе данных региональной поликлиники [2], 4,2% всех случаев госпитализации за год в многопрофильный стационар [3] и 21% всех госпитализированных за год в кардиологическое отделение стационара [4].
ФП служит независимым фактором риска плохого прогноза, увеличивая общую смертность в два раза у женщин и в 1,5 раза у мужчин. Повышение общей смертности при ФП происходит преимущественно за счет увеличения сердечно-сосудистой смертности, внезапной смерти, сердечной недостаточности и фатального инсульта. 20–30% всех инсультов связано с ФП. У пациентов с инсультом выявляется «немая» ФП. ФП также негативно влияет на систолическую функцию левого желудочка, снижая ее и/или способствуя прогрессированию систолической дисфункции.
Для профилактики тромбоэмболических осложнений (ТЭО) пациентам с ФП и высоким риском ТЭО показана антикоагулянтная терапия (АКТ). АКТ при ФП – единственный вид терапии, влияющий на долгосрочный прогноз пациентов (уменьшает смертность и количество инсультов).
По данным отечественных регистров, частота применения АКТ колеблется от 4,3% [5] на амбулаторном этапе до 20–70% после госпитализации в многопрофильные стационары [3]. Более оптимистичные данные демонстрируют субанализы российской популяции крупных международных регистров [6] – 88,4%, что скорее всего связано с особенностями задействованных в исследовании учреждений. Тем не менее данных о приверженности пациентов АКТ после выписки из стационара практически нет. Так, по данным выборки пациентов с острым коронарным синдромом (ОКС) и ФП из регистра РЕКОРД-3 [7], после выписки из стационара АКТ назначали 1/3 больных, приверженность терапии через 6–12 месяцев снижалась с 28 до 18%.
Изучаемый нами регион (СКФО) не входил в состав отечественных регистров. В состав СКФО входит семь субъектов Российской Федерации. Регион отличается наибольшим в РФ количеством долгожителей (в 2020–2022 гг. средняя продолжительность жизни в СКФО составила 77 лет [8]) и самой низкой в РФ смертностью от сердечно-сосудистых заболеваний (по данным 2016 г., смертность от болезней системы кровообращения в РФ составила 152,7 на 100 тыс. человек, в СКФО – 86,3 на 100 тыс. человек [9]).
Среди причин смерти от болезней системы кровообращения лидирующие позиции занимают ишемический инсульт, субарахноидальное кровоизлияние и другие поражения сосудов мозга, инфаркт миокарда [10].
На основании полученных данных проведен анализ частоты назначения и применения антикоагулянтной терапии у пациентов с ФП в СКФО.
Материал и методы
Проведено открытое многоцентровое проспективное наблюдательное исследование применения антикоагулянтов у пациентов с неклапанной ФП, госпитализированных в отделения терапевтического профиля многопрофильного стационара. Набор пациентов проводился с января по декабрь 2018 г. в Ставропольской краевой клинической больнице и Карачаево-Черкесской республиканской клинической больнице. Исследование одобрено локальным комитетом по этике.
В исследовании участвовали пациенты с диагнозом ФП, госпитализированные в отделения терапевтического профиля (кардиология, терапия, неврология). Следует отметить, что Ставропольская краевая клиническая больница является региональным сосудистым центром Ставропольского края (единственным в крае), поэтому в больнице функционируют отделения кардиореанимации и два кардиологических отделения для пациентов с инфарктом миокарда. В больницу направляются больные с диагнозом ОКС или инфаркта миокарда. Пациенты с направительным диагнозом ФП поступают в другие стационары Ставропольского края. В Карачаево-Черкесской республиканской клинической больнице анализировали истории болезни пациентов терапевтического, кардиологического и неврологического отделений.
На основании историй болезни и выписок пациентов с ФП оценивали клинико-демографические показатели, сопутствующие заболевания, данные обследования, а также терапевтические назначения. Отдельно анализировали показания к назначению АКТ и рекомендации при выписке из стационара по применению антикоагулянтов.
Статистический анализ результатов проводили с использованием программного обеспечения SPSS STATISTICS 23.0. Для оценки нормальности распределения данных использовали тест Колмогорова – Смирнова. Для переменных с нормальным распределением данные представлены как среднее и стандартное отклонение, для переменных с непараметрическим распределением – в виде медианы с указанием интерквартильного интервала (25-го и 75-го процентилей). Основные характеристики групп сравнивали с помощью критерия χ2 и точного критерия Фишера для порядковых переменных. Различия считались достоверными при p < 0,05.
Результаты
Проанализировано 8615 историй болезни пациентов, госпитализированных в отделения терапевтического профиля Ставропольской краевой клинической больницы (n = 4270) и Карачаево-Черкесской республиканской клинической больницы (n = 4345). В Ставропольской краевой клинической больнице анализировали данные 1984 больных инфарктом миокарда кардиологических и 2286 пациентов терапевтических отделений, в Карачаево-Черкесской республиканской клинической больнице – данные 1678 пациентов терапевтических и 2667 пациентов неврологических отделений.
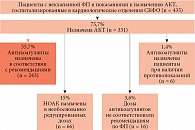
Выявлено 436 пациентов с ФП: 118 из кардиологических, 149 из терапевтических и 169 из неврологических отделений. Таким образом, распространенность ФП среди пациентов, госпитализированных в терапевтические отделения стационаров СКФО, составила 5,9, 3,75 и 6,3% в кардиологических, терапевтических и неврологических отделениях соответственно.
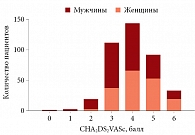
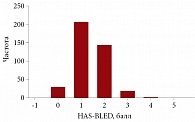
В таблице 1 представлены клинико-демографические характеристики пациентов, включенных в исследование. На рисунках 1 и 2 показано распределение включенных в исследование пациентов по баллам по шкалам CHA2DS2VASс и HAS-BLED. Следует отметить, что для большинства больных был характерен высокий риск тромбоэмболических осложнений. У одного пациента насчитывалось 0 баллов по шкале CHA2DS2VASс, у двух (пациенты мужского пола) – 1 балл. Таким образом, показания к назначению антикоагулянтной терапии имели место у 435 (99,8%) пациентов. Для большинства пациентов был характерен умеренный или низкий риск кровотечений. Высокий риск кровотечений по шкале HAS-BLED (≥ 3 баллов) отмечался у 24 (5,5%) пациентов.
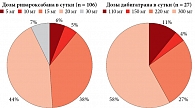
Антикоагулянтную терапию назначали 331 (75,7%) пациенту. Чаще назначали апиксабан – 166 (38,1%) пациентов. За ним следовали ривароксабан – 106 (24,3%), варфарин – 32 (7,3%), дабигатран – 27 (6,2%) пациентов. При анализе доз антикоагулянтов выявлены значительные отклонения от рекомендаций, особенно среди пациентов, которым назначали ривароксабан и дабигатран (рис. 3). В частности, 11 и 15% пациентов, которым рекомендовали ривароксабан и дабигатран соответственно, получали дозы ниже рекомендованных в целях профилактики тромбозов при ФП. Причины такого снижения доз препаратов в медицинской документации не указаны. В связи с этим мы исключили этих пациентов из дальнейшего анализа. Ривароксабан 30 мг получали пациенты с острой тромбоэмболией легочной артерии.
В последующий анализ было включено 315 пациентов, которым назначались антикоагулянты в стандартных дозах.
Необходимо отметить, что большинство пациентов получали редуцированные дозы новых оральных антикоагулянтов (НОАК) (54,5 против 45,5% в стандартных дозах). Апиксабан достоверно чаще пациентам назначали в редуцированной дозе (p < 0,0001).
Причины назначения редуцированных доз НОАК (n = 152):
- обоснованные – 86 (56,1%) пациентов:
- сочетанное применение НОАК и антиагрегантов (n = 80);
- ХБП, скорость клубочковой фильтрации менее 50 мл/мин/1,73 м2 для ривароксабана и дабигатрана и менее 30 мл/мин/1,73 м2 для апиксабана (n = 2);
- возраст старше 80 лет для дабигатрана (n = 4);
- необоснованные – 66 (43,9%) пациентов:
- возраст старше 80 лет для ривароксабана (n = 1);
- только возраст старше 80 лет для апиксабана (n = 11);
- анемия, гемоглобин менее 90 г/л (n = 6);
- причина не уточнена (n = 48).
В шести случаях АКТ назначалась пациентам при наличии противопоказаний:
- анемия, гемоглобин менее 60 г/л (n = 2);
- дабигатран 220 мг/сут через 14 дней после геморрагического инсульта (n = 1);
- варфарин после геморрагического инсульта (n = 2).
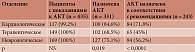
Проанализирована частота назначения АКТ в зависимости от отделения, в котором пациенты проходили лечение (табл. 2). Показано, что в кардиологических и неврологических отделениях достоверно чаще, чем в отделениях терапии, назначали АКТ (р = 0,019). В соответствии с рекомендациями, АКТ также достоверно чаще назначали в кардиологических отделениях (р < 0,0001).
Таким образом, из 435 пациентов с показаниями к назначению АКТ 331 (75,7%) пациент получал антикоагулянты, причем в дозах, соответствовавших клиническим рекомендациям по ФП, – только 243 (55,7%) больных (рис. 4).
Обсуждение
По данным отечественных регистров (РЕКВАЗА ФП-ТУЛА), частота ФП составляет 4,2% всех случаев госпитализации за год в многопрофильный стационар [3]. Результаты нашего исследования продемонстрировали аналогичную статистику – 3,75, 6,3 и 5,9% в терапевтических, неврологических отделениях и отделении неотложной кардиологии соответственно.
Одной из особенностей проведенного исследования была низкая распространенность ФП среди пациентов, госпитализированных в кардиологические отделения многопрофильных стационаров СКФО. Согласно анализу данных отечественных регистров и результатам проспективных исследований, частота ФП в кардиологических отделениях варьируется от 15,53 [11] до 21% [4]. Возможной причиной такой распространенности ФП может быть то, что для анализа использовали данные пациентов, госпитализированных в Ставропольскую краевую клиническую больницу, которая является единственным сосудистым центром Ставропольского края. В связи с маршрутизацией пациентов кардиологического профиля в кардиологические отделения направляются больные с диагнозом ОКС или инфаркта миокарда. Таким образом, все пациенты кардиологических отделений, данные которых были включены в исследование, – пациенты с ОКС, среди которых распространенность ФП несколько ниже. Согласно зарубежным регистрам и данным клинических исследований, распространенность ФП при инфаркте миокарда может варьироваться от 2 до 21% [12].
В работах отечественных авторов частота ФП при ОКС/инфаркте миокарда составляет от 5,8 [13] до 18,2% [7]. Таким образом, наши данные отражают частоту ФП у пациентов с ОКС, характерную для РФ.
Большинству пациентов (более 95%) в исследовании была показана АКТ. Антикоагулянты назначались при выписке 75,7% пациентов, при этом отмечалась достаточно большая гетерогенность в таком назначении между отделениями госпитализации: чаще антикоагулянты назначали в кардиологических отделениях, реже – в неврологических и еще реже – в терапевтических отделениях. Подобный субанализ проведен впервые.
При анализе данных госпитальных регистров РЕКВАЗА (Курск, Тула, Москва), включавших 2235 пациентов с ФП, антикоагулянты назначались при выписке в 54% случаев. Следует отметить, что набор пациентов во все регистры РЕКВАЗА происходил в 2012–2014 гг. и около 20% больных выписывались, находясь на терапии варфарином [14].
Данные зарубежных регистров показывают совершенно иные цифры. Среди пациентов с высоким риском по шкале CHA2DS2VASс (более 2 баллов) антикоагулянты получали: 82,2% в регистре GLORIA-AF (2011–2014 гг.), 69% – в GARFIELD-AF (2010–2016 гг.), 87% – в ORBIT-AF (2010–2011 и 2013–2016 гг.), 84,5% – в EORP-AF (2013–2016 гг.) и 82,3% – в PREFER in AF (2012–2013 гг.). Субанализы российской популяции крупных международных регистров [6], а также отдельные одноцентровые регистры также показывают высокую долю пациентов, получавших АКТ: 88,4% – в российском субанализе GLORIA-AF и 88,1% – в РЕКВАЗА-КЛИНИКА.
Данные нашего исследования занимают промежуточное положение между данными зарубежных регистров и отечественными регистрами с набором пациентов в 2012–2014 гг. Помимо частоты назначения АКТ проанализировано соответствие доз назначенных антикоагулянтов рекомендованным. Установлены значительные различия между отделениями госпитализации при выборе оптимальной дозы антикоагулянта. Кроме того, особенностями исследования были частое и необоснованное использование редуцированных доз антикоагулянтов и назначение препаратов пациентам при наличии противопоказаний.
Заключение
Профилактика тромбоэмболических осложнений крайне важна для пациентов с ФП. В отечественных и зарубежных клинических рекомендациях по диагностике и лечению ФП особое внимание уделено стратификации риска тромбоэмболий и своевременному назначению АКТ. С 2011 г. в России доступны НОАК, что способствовало повышению приверженности данному виду лечения как врачей, так и пациентов. Несмотря на это, в нашем исследовании только 75,7% пациентов с показаниями к АКТ был рекомендован антикоагулянт при выписке из стационара. Более того, лишь 55,7% пациентов препараты были рекомендованы в дозах, соответствовавших рекомендациям. 5% больных назначали препараты при наличии противопоказаний или в дозах, не используемых при ФП.
Таким образом, обучение врачей и санитарно-просветительская работа с населением – важные составляющие профилактики тромбоэмболических осложнений у пациентов с ФП.
Z.A. Alimova, A.A. Bykova, PhD, Z.K. Salpagarova, PhD, M.I. Chashkina, PhD, D.A. Andreev, PhD, Prof., A.L. Syrkin, PhD, Prof., N.A. Novikova, PhD, Prof.
I.M. Sechenov First Moscow State Medical University
Stavropol Regional Clinical Hospital
ATLAS MEDICAL CENTER
Contact person: Aleksandra А. Bykova, aabykowa@yandex.ru
Purpose – to assess the frequency of use of anticoagulant therapy in patients with non-valvular atrial fibrillation (AF) in the North Caucasus Federal District (NCFD).
Material and methods. The study included 436 patients with atrial fibrillation (AF) who were hospitalized in the departments of internal medicine of multidisciplinary hospitals in the North Caucasus Federal District (NCFD). Clinical and demographic characteristics, comorbidities, performed examinations, and prescribed therapy were analyzed in all patients. Additionally, indications for anticoagulant therapy were evaluated according to the CHA2DS2VASc score and recommendations for anticoagulants at discharge from the hospital.
Results. The prevalence of AF among patients hospitalized in internal medicine departments of multidisciplinary hospitals in the NCFD was 5.9% in cardiology departments, 3.75% in internal medicine departments, and 6.3% in neurology departments. Indications for anticoagulant therapy were found in 435 patients out of 436 (99.8%). Anticoagulant therapy was recommended for 331 (75.7%) patients at discharge. However, only 243 (55.7%) patients received anticoagulants at doses corresponding to clinical recommendations for AF. Significantly more anticoagulants was prescribed according to recommendations in cardiology departments (p < 0.0001).
Conclusion. The study data from two multidisciplinary hospitals in NCFD show that the frequency of anticoagulant therapy prescription is almost consistent with that of international registries. However, only half of the patients receive anticoagulants in doses recommended by clinical guidelines.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.