Остеопороз – безмолвная эпидемия XXI века
- Аннотация
- Статья
- Ссылки









Остеопороз как медико-социальная проблема
Остеопороз – прогрессирующее системное заболевание скелета, характеризующееся снижением массы кости и нарушением структуры костной ткани, приводящим к увеличению хрупкости кости и риска переломов. Эта нозология чрезвычайно распространена, около 200 млн женщин во всем мире страдает этим заболеванием. Клиническое значение остеопороза определяется в первую очередь высоким риском переломов костей скелета. Наиболее частыми и характерными являются переломы позвоночника, дистального отдела лучевой кости и проксимального отдела бедренной кости. Остеопоретические переломы позвоночника и предплечья сопровождаются хроническими болями, приводящими к снижению качества жизни, а нередко – и к инвалидности. Но самое серьезное последствие остеопороза – переломы бедра, после которых треть пациентов становятся инвалидами, а каждый пятый умирает в течение года после травмы. Почти каждая четвертая женщина старше 50 лет имеет уже один или более переломов. Остеопоретические переломы бедра по частоте занимают третье после стенокардии и инсульта у женщин старше 65 лет. Отсюда социальная значимость этой проблемы.
А если мы говорим о мужчинах, то каждый пятый случай остеопороза – это остеопороз у мужчин. Почти треть всех остеопоретических переломов бедра приходится на долю представителей сильного пола. А показатели смертности в течение первого года после переломов у мужчин даже выше, чем у женщин. Можно сказать, что для мужчин остеопороз – более тяжелое заболевание.
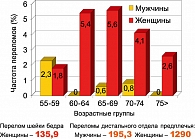
В России распространенность остеопороза довольно высока. Чаще всего об этом заболевании узнают, когда случается осложнение, а именно переломы. Исследования, проведенные в нашем институте, в которые были включены 16 городов России, показали, что частота переломов шейки бедра среди городского населения России – 115 на 100 тыс. населения.
Частота переломов дистального отдела предплечья среди городского населения России – 563 случая на 100 тыс. населения. Чрезвычайно распространенная патология! Частота новых случаев переломов кости и периферического скелета за 9 лет наблюдений еще более впечатляет (рисунок 1).
Впрочем, эти российские показатели в целом соответствуют распространенности остеопоретических переломов в некоторых странах Западной и Восточной Европы. Если же говорить о нарушении функций в результате переломов шейки бедра, то в нашей стране ситуация более неблагополучная, чем в развитых странах. Прикованы к постели практически 14% через два года после переломов. Резко ограничены в передвижении размерами квартиры – более половины. Полное восстановление функций наблюдается только у 19,5% пациентов с переломом шейки бедра. Итак, очевидно, что остеопороз имеет огромное медицинское значение, риск любых переломов, и периферических, и тел позвонков, составляет 30-40%, то есть практически каждая третья женщина после 65 лет может иметь тот или иной перелом. Эта проблема имеет еще и экономический аспект, поскольку значительная часть переломов, особенно бедра, требует лечения в стационаре.
Человек с переломом костей скелета испытывает хронические боли. Возникает необходимость использования большого количества препаратов. Переломы костей скелета ведут к снижению качества жизни, снижению продолжительности жизни и увеличению риска сопутствующих заболеваний. Все это определяет медицинское значение остеопороза. Между тем, по затратам на лечение остеопороза и остеопоретических переломов мы существенно уступаем США и Европе. Хотелось бы, чтобы наши органы здравоохранения уделяли большее внимание лечению переломов различной локализации.
Если говорить о классификации данной нозологии, остеопороз делится на две большие группы. Это первичный остеопороз и вторичный остеопороз. Два самых распространенных вида первичного остеопороза – постменопаузальный (1 тип) и сенильный (2 тип). Помимо этого мы различаем ювенильный остеопороз и идиопатический остеопороз, когда не ясна причина заболевания. Вторичный остеопороз обычно является осложнением различных заболеваний (эндокринных, ревматологических, гематологических, гастроэнтерологических и др.) или лекарственной терапии – например, глюкокортикоидный остеопороз (рисунок 2).
Существуют факторы риска развития остеопороза – немодифицированные и модифицированные, одни не поддаются нашему влиянию, на другие мы можем воздействовать, и это является профилактическим направлением в лечении остеопороза (рисунок 3).
Необходимо обратить внимание на модифицированные факторы. В последние годы огромное значение придается проблеме дефицита витамина Д. Здесь и снижение минеральной плотности кости, и падения в старческом возрасте, связанные также с дефицитом витамина Д. Поэтому программа по управлению остеопорозом включает в себя и воздействие на факторы риска. И, пожалуй, это одно из немногих заболеваний, которые можно, так сказать, профилактически лечить.
Что касается патогенетической терапии, сегодня у нас есть достаточно много препаратов, чье действие направлено на ингибицию резорбции кости, на стимулирование костеобразования. На этом симпозиуме мы услышим доклад о применении золотого стандарта в лечении остеопороза – это препараты группы бифосфонатов.
Мне посчастливилось быть в музее инков в Перу. Оказалось, что в XIV веке люди уже знали, что такое остеопороз, они умели определять это заболевание. Понадобилось более 500 лет, чтобы мы тоже обратили внимание на это страдание и стали эффективно им заниматься. Период с 2000 по 2010 гг. ВОЗ провозгласила декадой заболеваний костей и суставов. Остеопоретические переломы бедра и сам остеопороз являются одной из центральных проблем этой большой ВОЗовской программы. И я надеюсь, что такое бурное развитие и признание этой нозологии даст нам возможность помогать нашим больным и справляться с этим тяжелым недугом.
Бифосфонаты – золотой стандарт в лечении остеопороза
Основная цель лечения остеопороза – предотвращение переломов. А для того, чтобы предотвратить переломы и оценить тем самым качество проводимой терапии, нам необходимо добиться улучшения качества кости, предотвратить падения, которые очень часто наблюдаются, особенно в пожилом возрасте, и увеличить минеральную плотность кости. Естественно, вы знаете, что, если стандартное отклонение Т-индекса от -1 до -2,5, мы не можем утверждать, что это остеопороз, мы говорим об остеопеническом состоянии. Но там, где есть стандартное отклонение уже более чем -2,5, необходимо таким пациентам назначать препараты патогенетического действия, ибо у них действительно остеопороз, и риск переломов становится высоким (таблица 1).
Чем раньше поставлен диагноз, тем раньше может быть начато лечение. К сожалению, до сих пор иногда пытаются диагностировать остеопороз с помощью рентгеновского снимка. Рентгенологически диагноз остеопороза может быть поставлен, когда уже 20-30% массы кости потеряно, что для нас категорически неприемлемо. Вот когда будет перелом, тут без рентгена действительно не обойтись! Но наша задача – начать лечение до первого перелома.
Сегодня для ранней диагностики остеопороза используются различные методы костной денситометрии, позволяющие выявить уже 2-5% потери массы кости. Применяются изотопные методы, рентгеновские и ультразвуковые. Наиболее универсальным является применение двухэнергетической рентгеновской абсорбциометрии, позволяющей измерять содержание костного минерала в любом участке скелета, а также определять содержание солей кальция, жира и мышечной массы во всем организме. Сейчас и в Москве, и в регионах лечебные учреждения закупают подобные аппараты, но в целом по стране своевременное выявление остеопороза пока не стало системой.
Со своевременно начатым лечением тоже существуют проблемы. Считаю, что необходимо более активно обучать не только врачей, но и пациентов. В этом смысле я всегда призываю брать пример с эндокринологов: школы диабетиков дали очень хорошие результаты во всем мире. Мне бывает стыдно, когда пациент приходит ко мне и говорит, что доктор посоветовал ему сварить яйца и скорлупу не выбрасывать, а мелко растолочь и употреблять внутрь. Мол, средство, проверенное многолетним опытом. Думаю, что такого рода «опыт» годился долгое время, пока на арену не пришла доказательная медицина. Надо создать у врачей первичного звена и у больных восприятие остеопороза как очень серьезного заболевания, которое требует незамедлительного лечения – так же, как сахарный диабет, артериальная гипертония и другие социально значимые хронические заболевания.
В настоящее время зарегистрировано немало антиостеопоретических препаратов, некоторые из них нам давно и хорошо известны, другие появились сравнительно недавно (таблица 2).
Почему именно бифосфонаты получили титул золотого стандарта в лечении остеопороза? Это обусловлено их высокоселективным действием на костную ткань. Бифосфонаты связываются с гидроксиапатитом кальция именно на той поверхности, которая подвержена резорбции. И точкой приложения этих препаратов являются остеокласты, кстати, самые крупные клетки в нашем организме, клетки, которые вырабатывают лизосомальные ферменты, способные рассасывать кость. Клеточный механизм действия бифосфонатов заключается в прямом ингибировании активности и подвижности остеокластов и в блокировании их связывания с костной тканью. Помимо антирезорбтивного действия, бифосфонаты обладают способностью стимулировать образование новой кости. Важно отметить и то, что бифосфонаты положительно влияют на механическую прочность кости.
Антирезорбтивная активность бифосфонатов различна. Азотсодержащие бифосфонаты – более сильные ингибиторы остеокластической активности и остеолиза, чем препараты первого поколения, не содержащие в своей структуре атомов азота. Говоря об ибандронате, можно с уверенностью отметить две клинически важные вещи. Во-первых, это один из наиболее активных бифосфонатов (таблица 3).
Во-вторых, эффективность ибандроната зависит от его общей дозы, а не от режимов его применения. Клиническая эффективность ибандроната была подтверждена результатами целого ряда многоцентровых исследований. Доказано, что ежедневный прием ибандроната достоверно снижает риск переломов тел позвонков на 62%, а внепозвоночных переломов – на 69%, и это касается больных с высоким риском переломов. Таковы результаты двойного слепого плацебо-контролируемого исследования BONE. Очень важно, что ибандронат увеличивает массу и плотность кости в местах повышенной нагрузки – в позвоночнике, бедре.
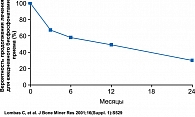
У ежедневного приема бифосфонатов есть одна, скажем так, особенность: далеко не все пациенты способны придерживаться такого режима в течение длительного времени (рисунок 4).
Приверженность больных остеопорозом лечению – это особая проблема. Мой знакомый профессор, клиницист, серьезный человек и к тому же дама, страдающая остеопорозом, через 4-5 месяцев приема хорошего препарата при встрече со мной сказала: «Послушайте, а он не помог, я не чувствую никаких перемен к лучшему…» К сожалению, она не одинока. «Я не вижу эффекта» – довольно типичная причина прекращения приема препаратов. Но у нее за эти 4-5 месяцев переломов не было? Нет! Вот это и есть нужный нам эффект.
Поэтому вопрос о наиболее удобном и приемлемом для пациентов режиме приема бифосфонатов можно считать совсем не праздным, а очень актуальным. В связи с этим очень интересны результаты двух крупных исследований препарата Бонвива (ибандроновая кислота). В исследовании BONE, помимо антирезорбтивной активности, оценивалось влияние на качество кости двух разных режимов приема ибандроната – ежедневного в дозе 2,5 мг и интермиттирующего, 20 мг, 12 раз каждые три месяца. Пациенткам надо было придерживаться обычных рекомендаций при назначении бифосфонатов: прием натощак, в течение одного часа после приема препарата не принимать горизонтальное положение. Запивать простой чистой водой, никакими соками, ибо эффективность будет снижаться.
Оказалось, что ежедневный прием и интермиттирующий терапевтически эквивалентны, разницы практически не было в показателях повышения минеральной плотности кости и снижения риска переломов. А переносимость препарата была такой же, как в группе плацебо, что для приверженности лечению тоже немаловажно.
Все это открывало очень интересные перспективы, которые были подтверждены в ходе двойного слепого сравнительного исследования МOBILE. Были рандомизированы 1609 женщин постменопаузального периода, сравнивались показатели эффективности и безопасности ежемесячного приема ибандроната с таковыми при его ежедневном приеме. Существенное повышение минеральной плотности костной ткани (МПК) поясничных позвонков наблюдалось во всех группах: 5,0%, 5,3%, 5,6% и 6,6% в группах ежедневного и ежемесячного приема (50 +50 мг, 100 мг и 150 мг) соответственно. Было подтверждено, что все ежемесячные режимы приема как минимум столь же эффективны, как и ежедневный, а кроме того, получены доказательства, что режим приема 150 мг ежемесячно по эффективности и безопасности даже превосходил ежедневный прием препарата.
Отмечалось также существенное повышение МПК проксимального отдела бедра; прием 150 мг сопровождался самым выраженным эффектом. Отчетливое снижение уровня sCTX, биохимического маркера костной резорбции, наблюдавшееся во всех группах спустя 3 месяца от начала терапии, поддерживалось на протяжении всего периода наблюдения. Анализы результатов исследования продемонстрировали, что повышение МПК поясничных позвонков и бедра, а также уменьшение содержания sCTX в крови до определенной величины спустя 2 года достигалось у значительно большего числа женщин, получавших ибандронат по 150 мг ежемесячно, чем принимавших препарат ежедневно. Это чрезвычайно важное обстоятельство, поскольку повышение МПК позвонков и снижение уровня биохимических маркеров резорбции кости являются независимыми прогностическими факторами эффективности в плане профилактики перелома. Ибандронат хорошо переносился, частота нежелательных явлений во всех группах была примерно одинаковой.
Таким образом, режим ежемесячного перорального приема ибандроната может обеспечить бoльшую эффективность благодаря потенциально большей приверженности лечению. При анонимном опросе 71% пациенток отдали предпочтение ежемесячному приему. Такое выраженное предпочтение пациентками ежемесячного режима приема препарата Бонвива способно трансформироваться в более высокую приверженность терапии. Это позволяет нам сделать предположение о том, что ежемесячный прием ибандроната дает дополнительные преимущества над современными стратегиями лечения, в частности, над еженедельным приемом препарата. Ежемесячный прием ибандроната с большой долей вероятности сможет обеспечить эффективное и удобное для пациенток лечение постменопаузального остеопороза.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.