Патология печени и желчного пузыря у пациентов с воспалительными заболеваниями кишечника
- Аннотация
- Статья
- Ссылки
- English
Цель – изучить частоту встречаемости, проанализировать структурные и функциональные особенности печени и желчного пузыря во взаимосвязи с фенотипом, клинико-эндоскопической активностью процесса, характером течения, эффективностью терапии ВЗК.
Материал и методы. В простом открытом одномоментном нерандомизированном исследовании участвовали 157 пациентов с язвенным колитом (ЯК) и 37 пациентов с болезнью Крона (БК), которые находились на лечении в гастроэнтерологическом отделении городской клинической больницы № 5 г. Саратова в период 2016–2019 гг. Проводились комплексные клинико-биохимические и инструментальные исследования (ультразвуковое исследование (УЗИ) органов брюшной полости, фиброгастродуоденоскопия и колоноскопия, общеморфологическое исследование колонобиоптатов).
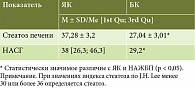
Результаты. Неалкогольная жировая болезнь печени (НАЖБП) верифицирована у 10,8% пациентов с ЯК (у 3,8% выявлен неалкогольный стеатогепатит (НАСГ), у 7% – стеатоз печени) и у 27% пациентов с БК (НАСГ – 5,4% случаев, стеатоз печени – 21,6%). Дисфункциональные расстройства и структурные изменения желчного пузыря выявлены у 14,3% пациентов с ЯК и 20,8% с БК. Из них желчнокаменная болезнь обнаружена у 9,5% пациентов с ЯК и 10,8% с БК. При анализе ассоциации факторов риска патологии гепатобилиарной зоны с вариантом ВЗК отмечалась связь НАЖБП с типом течения ВЗК (рецидивирующее течение для БК), локализацией процесса (при ЯК – с левосторонним колитом, при БК – с терминальным илеитом), операционным анамнезом на кишке при БК, продолжительностью БК более пяти лет, избыточной массой тела при ЯК, эффектами базисной терапии (стероидорезистентностью). Патология желчного пузыря ассоциирована с продолжительностью ВЗК более трех лет, непрерывным течением ЯК, оперативными вмешательствами на кишечнике при БК. При анализе лабораторных и структурных маркеров стеатоза отмечено, что при ЯК преобладали высокие значения индекса стеатоза (по J.H. Lee). При УЗИ брюшной полости чаще выявлялся мягкий (41% при ЯК, 40% при БК) и умеренный (47,1% при ЯК, 50% при БК) стеатоз печени. При анализе клинических особенностей гепатобилиарной системы установлено, что патологию печени выявляли по инструментальным и лабораторным критериям, патология желчного пузыря характеризовалась клинически симптомами билиарной диспепсии при отсутствии приступов желчной колики.
Заключение. Выявленные в ходе исследования особенности патологии печени и желчного пузыря могут быть использованы при оптимизации тактики ведения пациентов с ВЗК.
Цель – изучить частоту встречаемости, проанализировать структурные и функциональные особенности печени и желчного пузыря во взаимосвязи с фенотипом, клинико-эндоскопической активностью процесса, характером течения, эффективностью терапии ВЗК.
Материал и методы. В простом открытом одномоментном нерандомизированном исследовании участвовали 157 пациентов с язвенным колитом (ЯК) и 37 пациентов с болезнью Крона (БК), которые находились на лечении в гастроэнтерологическом отделении городской клинической больницы № 5 г. Саратова в период 2016–2019 гг. Проводились комплексные клинико-биохимические и инструментальные исследования (ультразвуковое исследование (УЗИ) органов брюшной полости, фиброгастродуоденоскопия и колоноскопия, общеморфологическое исследование колонобиоптатов).
Результаты. Неалкогольная жировая болезнь печени (НАЖБП) верифицирована у 10,8% пациентов с ЯК (у 3,8% выявлен неалкогольный стеатогепатит (НАСГ), у 7% – стеатоз печени) и у 27% пациентов с БК (НАСГ – 5,4% случаев, стеатоз печени – 21,6%). Дисфункциональные расстройства и структурные изменения желчного пузыря выявлены у 14,3% пациентов с ЯК и 20,8% с БК. Из них желчнокаменная болезнь обнаружена у 9,5% пациентов с ЯК и 10,8% с БК. При анализе ассоциации факторов риска патологии гепатобилиарной зоны с вариантом ВЗК отмечалась связь НАЖБП с типом течения ВЗК (рецидивирующее течение для БК), локализацией процесса (при ЯК – с левосторонним колитом, при БК – с терминальным илеитом), операционным анамнезом на кишке при БК, продолжительностью БК более пяти лет, избыточной массой тела при ЯК, эффектами базисной терапии (стероидорезистентностью). Патология желчного пузыря ассоциирована с продолжительностью ВЗК более трех лет, непрерывным течением ЯК, оперативными вмешательствами на кишечнике при БК. При анализе лабораторных и структурных маркеров стеатоза отмечено, что при ЯК преобладали высокие значения индекса стеатоза (по J.H. Lee). При УЗИ брюшной полости чаще выявлялся мягкий (41% при ЯК, 40% при БК) и умеренный (47,1% при ЯК, 50% при БК) стеатоз печени. При анализе клинических особенностей гепатобилиарной системы установлено, что патологию печени выявляли по инструментальным и лабораторным критериям, патология желчного пузыря характеризовалась клинически симптомами билиарной диспепсии при отсутствии приступов желчной колики.
Заключение. Выявленные в ходе исследования особенности патологии печени и желчного пузыря могут быть использованы при оптимизации тактики ведения пациентов с ВЗК.


Введение
Воспалительные заболевания кишечника (ВЗК) – язвенный колит (ЯК) и болезнь Крона (БК) остаются значимой проблемой современной гастроэнтерологии и в России [1], и в мире [2]. Актуальность этой патологии обусловлена влиянием как на физический статус пациентов, так и на психоэмоциональную, социальную, профессиональную сферы жизни [3]. Системные проявления, прогредиентное течение, недостаточный эффект терапии существенно снижают качество жизни пациентов с ВЗК [4].
Одним из внекишечных проявлений ВЗК является патология печени и желчного пузыря [5]. До 30% пациентов с ЯК и БК имеют отклонения показателей функциональной активности печени без клинических симптомов [6].
Неалкогольная жировая болезнь печени (НАЖБП) – самый частый вариант патологии печени при ВЗК: до 55% случаев выявляют при ЯК, до 39% – при БК [7]. К традиционным факторам риска НАЖБП при ВЗК относят мужской пол, возраст, диету с высокой калорийностью и большой долей жиров [8–10]. В качестве триггеров также рассматривают синдром мальабсорбции с дефицитом белка, изменения микробиоты и гепатотоксические эффекты базисной терапии [11, 12].
Жечнокаменная болезнь (ЖКБ) также описана как внекишечное проявление ВЗК [13, 14]. Данные о связи структурно-функциональных изменений гепатобилиарной зоны с фенотипом ВЗК, особенностями течения и ответом на терапию единичны [15], а их результаты противоречивы [16].
Цель – изучить частоту патологии печени и желчного пузыря у пациентов с ВЗК, проанализировать структурные и функциональные особенности печени и желчного пузыря во взаимосвязи с фенотипом, течением и особенностями терапии ВЗК.
Материал и методы
В простое открытое одномоментное нерандомизированное исследование были включены 194 пациента с ВЗК (157 пациентов с ЯК и 37 пациентов с БК), проходивших обследование и лечение в гастроэнтерологическом отделении городской клинической больницы № 5 г. Саратова в период 2016–2019 гг. (клиническая база кафедры терапии, гастроэнтерологии и пульмонологии Саратовского государственного медицинского университета им. В.И. Разумовского).
Критерии включения в исследование:
- пациенты с ВЗК в возрасте от 18 до 65 лет;
- наличие внекишечных проявлений ВЗК (НАЖБП, структурные изменения желчного пузыря);
- подписанное информированное согласие пациента на участие в исследовании.
Критерии исключения из исследования:
- сопутствующие заболевания органов сердечно-сосудистой, дыхательной, эндокринной, мочевыделительной систем;
- беременность;
- дивертикулярная болезнь кишечника;
- микроскопический колит;
- острые и хронические кишечные инфекции и паразитарные инвазии желудочно-кишечного тракта (ЖКТ);
- прием противопаразитарных, нестероидных противовоспалительных препаратов, за исключением препаратов 5-АСК, в ближайшие 12 недель до включения в исследование;
- обострение заболеваний внутренних гениталий у лиц обоего пола;
- неоплазия любой локализации;
- алкогольные, вирусные заболевания печени;
- постхолецистэктомический синдром;
- язва желудка и/или двенадцатиперстной кишки (по данным гастродуоденоскопии);
- хронический панкреатит в фазе обострения;
- отказ от участия в исследовании.
Протокол исследования был одобрен этическим комитетом Саратовского государственного медицинского университета им. В.И. Разумовского.
Средний возраст пациентов с ЯК (n = 157) составил 44 [33; 60] года, средний возраст пациентов с БК (n = 37) – 47,76 ± 15,12 года. Контрольную группу составили 30 практически здоровых лиц (15 мужчин и 15 женщин) в возрасте 41,3 ± 11,3 года.
Верификация ЯК и БК соответствовала клиническим рекомендациям Российской гастроэнтерологической ассоциации (РГА) 2017 г. [17, 18]. Диагностика НАЖБП соответствовала критериям РГА, EASL [19, 20]. При определении степени стеатоза печени использовалась классификация L. Needleman 1986 г. [21]. Определяли индекс стеатоза печени по J.H. Lee [22], индекс массы тела (ИМТ) [23]. Диагностика дисфункциональных расстройств желчного пузыря и ЖКБ при ВЗК соответствовала стандартам [24–26]. При УЗИ брюшной полости на ультразвуковой системе Hitachi (Япония) оценивали форму, содержимое, функциональную активность желчного пузыря. Терапия ВЗК проводилась в соответствии с федеральными стандартами и клиническими рекомендациями, при этом выделяли группу пациентов со стероидорезистентностью [17, 18].
Статистическую обработку полученных данных проводили с помощью программ Microsoft Office Excel 2016 (Microsoft, США) и R-Studio Version 1.1.383 (R-Tools Technology, США). Использовали критерии Колмогорова – Смирнова, Шапиро – Уилка. Сравнение групп независимых данных осуществлялось с помощью t-критерия Стьюдента и критериев Вилкоксона, хи-квадрат Пирсона с поправкой Йетса (χ2). Критерии Пирсона и Спирмена использовались для корреляционного анализа (критический уровень значимости при p < 0,05).
Результаты
Внекишечные проявления с вовлечением печени и билиарного тракта выявлены у 25,5% пациентов с ЯК и 54,1% пациентов с БК. Включенные в исследование пациенты с ВЗК были разделены на группы: ЯК + НАЖБП (n = 17), из которых 11 – со стеатозом печени, шесть – с неалкогольным стеатогепатитом (НАСГ); ЯК + ЖКБ (n = 15); ЯК + бескаменный холецистит (БХ; n = 2); ЯК + дисфункциональные расстройства желчного пузыря (ДЖВП) (n = 6); БК + НАЖБП (n = 10), из них восемь пациентов со стеатозом печени, два пациента – с НАСГ; БК + ЖКБ (n = 4); БК + БХ (n = 2); БК + ДЖВП (n = 4).
В таблице 1 представлены результаты биохимического анализа крови при НАЖБП на фоне ВЗК. Анализ липидного профиля выявил повышение уровня общего холестерина (r = 0,38; р = 0,042), триглицеридов (r = 0,39; р = 0,046). Снижение ЛПВН и увеличение ЛПНП было типичным для ВЗК, без значимой разницы между ЯК и БК. Количественные характеристики синдромов цитолиза и холестаза отражали активность НАСГ, при этом максимальные изменения определялись при ЯК.
Индексы стеатоза по J.H. Lee у пациентов с НАЖБП представлены в табл. 2.
В контрольной группе значение индекса стеатоза по J.H. Lee составило 32,43 ± 2,5, значимое повышение выявлено при ЯК (табл. 2).
Для НАЖБП на фоне ВЗК при УЗИ были типичны повышение эхогенности печеночной паренхимы, обеднение и нечеткость сосудистого рисунка, снижение визуализации диафрагмы и задней части правой доли печени.
Авторами впервые при ВЗК определены структурные характеристики стеатоза печени в соответствии с ультразвуковыми критериями.
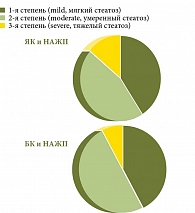
Распределение пациентов с ВЗК и НАЖБП по УЗ-степени стеатоза с учетом классификации L. Needleman (1986) представлено на рис. 1.
По данным УЗИ при НАЖБП чаще выявлялся мягкий (41% для ЯК, 40% для БК) и умеренный (47,1% для ЯК, 50% для БК) стеатоз печени.
У пациентов с ЯК при УЗИ брюшной полости в 53,3% случаев выявлена ЖКБ, которая сочеталась с деформацией желчного пузыря, утолщением его стенки до 5 мм. При ЖКБ на фоне БК в 75% случаев диагностирована деформация желчного пузыря; толщина его стенки составила 3−4 мм.
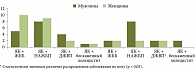
Анализ возможных механизмов развития патологии печени и желчного пузыря при ВЗК позволил выявить некоторые традиционные факторы риска НАЖБП − пол и ИМТ пациентов, а также связь внекишечных проявлений с особенностями течения и эффектами терапии ЯК и БК.
Распределение пациентов с ВЗК и внекишечными проявлениями с учетом пола представлено на рис. 2.
Выявлена корреляционная связь средней силы НАЖБП с принадлежностью к мужскому полу (r = 0,25; р = 0,044) при БК.
Особенности анамнеза пациентов с внекишечной патологией и ВЗК приведены в табл. 3.
Стоит отметить, что частота НАЖБП увеличивается при продолжительности ВЗК более пяти лет.
Определена корреляция между анамнестическими данными об операциях (резекциях) на кишке и НАЖБП при БК (r = 0,43; р = 0,028).
Патологию желчного пузыря чаще выявляли при длительности ВЗК более пяти лет. ЖКБ значимо чаще была связана с непрерывным течением ЯК (r = 0,38; р = 0,031), с оперативными вмешательствами на кишке − при БК (r = 0,33; р = 0,036). Дисфункциональные расстройства желчного пузыря были ассоциированы с непрерывным течением ЯК (r = 0,41; р = 0,021) и рецидивирующим течением БК (r = 0,28; р = 0,041).
При анализе связи НАЖБП с локализацией патологического процесса в кишке установлены корреляции средней силы с левосторонней локализацией процесса при ЯК (r = 0,39; р = 0,026), с терминальным илеитом − при БК (r = 0,36; р = 0,037).
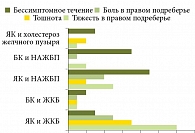
Особенности клинических проявлений гепатобилиарной патологии при ВЗК представлены на рис. 3.
НАЖБП выявляли в основном по совокупности биохимических и ультразвуковых критериев. В клинической картине ЖКБ преобладали симптомы билиарной диспепсии (тошнота после еды, горечь во рту, вздутие живота, болезненность в правом подреберье). Приступы желчной колики в анамнезе и на этапе госпитализации у таких пациентов отсутствовали. ЖКБ впервые выявлена в период текущей госпитализации у 1,9% пациентов с ЯК и у 5,4% пациентов с БК.
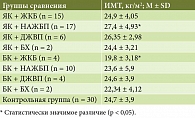
Описана связь метаболических нарушений в печени и желчном пузыре с ИМТ [27]. В таблице 4 представлены ИМТ пациентов с внекишечными проявлениями на фоне ВЗК.
Выявлено, что НАЖБП ассоциирована с избыточной массой тела пациентов с ЯК (r = 0,35; р = 0,038). Абсолютные показатели ИМТ при ЖКБ у пациентов с БК значимо меньше по сравнению с группой пациентов с ЯК (r = 0,34; р = 0,032).
Анализ ответа на терапию у включенных в исследование пациентов выявил четыре случая стероидорезистентности при БК, три – при ЯК. У всех пациентов со стероидорезистентностью выявлен НАСГ.
Заключение
В результате проведенного исследования взаимосвязи ВЗК с развитием патологии печени и желчного пузыря выявлено, что к факторам риска НАЖБП при БК могут быть отнесены мужской пол, терминальный илеит, продолжительность анамнеза БК более пяти лет, операции (резекции) на кишке, дефицит массы тела. НАЖБП при ЯК с одинаковой частотой встречалась у лиц обоего пола, чаще − при левостороннем поражении и избыточной массе тела.
Одним из механизмов ассоциации ВЗК с НАЖБП и патологией желчного пузыря становится несостоятельность барьерной функции кишки, повышенная проницаемость которой обеспечивает поступление гепатотоксических субстанций, в том числе бактериальных эндотоксинов, через портальную вену в печень [28] с последующим развитием стеатоза и стеатогепатита [29].
Стероидорезистентность при ВЗК у пациентов с НАЖБП может быть связана с тем, что при высокой концентрации стероидов повышено образование жирных кислот и триглицеридов, избыточна активность глюкозо-6-фосфатазы и фосфоенолпируваткиназы, усилена резорбция углеводов из ЖКТ, что способствует жировой дистрофии и воспалению печени [30]. В то же время при НАСГ возникают парадоксальные реакции на лекарственные препараты, что также может способствовать развитию стероидорезистентности [31].
Непрерывное течение ЯК, оперативные вмешательства на кишке при БК определяли риски ЖКБ и дисфункциональных расстройств желчного пузыря у пациентов с анамнезом ВЗК более пяти лет. Одним из факторов, способствующих развитию дисфункциональных нарушений и ЖКБ, может быть длительное нарушение энтерогепатической циркуляции желчных кислот [32].
Авторы заявляют об отсутствии конфликта интересов.
M.M. Kudishina, I.V. Kozlova, PhD, Prof., A.L. Pakhomova, PhD, A.P. Bykova, PhD
Saratov State Medical University named after V.I. Razumovsky
Contact person: Mariia M. Kudishina, aleshechkina-mary@mail.ru
Pathology of the liver and gallbladder is one of the extra-intestinal manifestations of inflammatory bowel diseases (IBD). Targeted examination indicates clinical, laboratory, and structural changes in the liver and gallbladder in 30% of patients with IBD. However, information about the state of the hepatobiliary zone in comparison with the IBD phenotype, the features of the course, and the nature of therapy are few, and their results are contradictory.
The aim − to study the frequency of occurrence, to analyze the structural and functional features of the liver and gallbladder in relation to the phenotype, clinical and endoscopic activity of the process, the nature of the course, and the effectiveness of IBD therapy.
Material and methods. A simple, open, single-stage, non-randomized study involved 157 patients with ulcerative colitis (UC) and 37 patients with Crohn's disease (CD) who were treated in the Gastroenterology Department of the City Clinical Hospital No. 5 in Saratov in the period of 2016−2019. Complex clinical, biochemical, and instrumental studies were performed (ultrasound examination of the abdominal organs, fibrogastroduodenoscopy and colonoscopy, general morphological examination of colonobioptates).
Results. Non-alcoholic fatty liver disease (NAFLD) was verified in 10.8% of patients with UC (3.8% had non-alcoholic steаthohepatitis (NASH), 7% − liver steatosis) and in 27% of patients with CD (NASH – 5.4% of cases, liver steatosis – 21.6%). Dysfunctional disorders and structural changes of the gallbladder were detected in 14.3% of patients with UC and 20.8% with CD. Of these, cholelithiasis was found in 9.5% of patients with UC and 10.8% with CD. When analyzing the association of risk factors for hepatobiliary pathology with a variant of IBD, NAFLD was associated with the type of IBD course (recurrent course for CD), localization of the process (in UC – with left-sided colitis, in CD – with terminal ileitis), an operational history on the intestine in CD, the duration of CD for more than five years, overweight in UC, and the effects of basic therapy (steroid resistance). The pathology of the gallbladder is associated with the duration of IBD for more than three years, the continuous course of UC, and surgical interventions on the intestine in CD. When analyzing laboratory and structural markers of steatosis, it was noted that high values of the steatosis index prevailed in UC (according to J.H. Lee). Abdominal ultrasound revealed mild (41% in UC, 40% in CD) and moderate (47.1% in UC, 50% in CD) liver steatosis more often. When analyzing the clinical features of the hepatobiliary system, it was found that liver pathology was detected by instrumental and laboratory criteria, and gallbladder pathology was characterized clinically by symptoms of biliary dyspepsia in the absence of biliary colic attacks.
Conclusion. The features of liver and gallbladder pathology identified during the study can be used to optimize the management of patients with IBD.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.