Подводные рифы медикаментозного ринита
- Аннотация
- Статья
- Ссылки
- English
Однако есть пациенты, которых, по подсчетам специалистов, 6,7–8,5% от всего населения, требующие помощи и лечения. Кроме того, в последнее время данная патология значительно помолодела. Постоянное использование деконгестантов отмечается не только у взрослых, но и у подростков и даже детей. Длительность использования сосудосуживающих капель колеблется от нескольких месяцев до нескольких десятилетий. Часть пациентов требуют хирургического лечения, но других можно вести консервативно с положительной динамикой. Однако все еще очень ограничен выбор препаратов, которые могут помочь врачу в борьбе с изменениями слизистой оболочки при медикаментозном рините. Для оценки эффективности применения препарата Эуфорбиум композитум Назентропфен С спрей назальный у пациентов с медикаментозным ринитом на кафедре оториноларингологии Российского университета медицины было проведено простое открытое неинтервенционное сравнительное проспективное наблюдательное исследование.
Анализ данных, полученных при проведении наблюдательного исследования, продемонстрировал, что наибольшую эффективность в купировании назальной обструкции, улучшении носового дыхания и снижении нагрузки деконгестантами (либо полном отказе от применения данной группы препаратов) оказывает комбинированная терапия: Эуфорбиум композитум Назентропфен С спрей назальный + Мометазона фуроат спрей. Монотерапия Эуфорбиумом композитумом Назентропфеном С спреем назальным имела несколько меньшую эффективность, однако также позволила достичь положительной динамики в исследуемой группе пациентов.
Однако есть пациенты, которых, по подсчетам специалистов, 6,7–8,5% от всего населения, требующие помощи и лечения. Кроме того, в последнее время данная патология значительно помолодела. Постоянное использование деконгестантов отмечается не только у взрослых, но и у подростков и даже детей. Длительность использования сосудосуживающих капель колеблется от нескольких месяцев до нескольких десятилетий. Часть пациентов требуют хирургического лечения, но других можно вести консервативно с положительной динамикой. Однако все еще очень ограничен выбор препаратов, которые могут помочь врачу в борьбе с изменениями слизистой оболочки при медикаментозном рините. Для оценки эффективности применения препарата Эуфорбиум композитум Назентропфен С спрей назальный у пациентов с медикаментозным ринитом на кафедре оториноларингологии Российского университета медицины было проведено простое открытое неинтервенционное сравнительное проспективное наблюдательное исследование.
Анализ данных, полученных при проведении наблюдательного исследования, продемонстрировал, что наибольшую эффективность в купировании назальной обструкции, улучшении носового дыхания и снижении нагрузки деконгестантами (либо полном отказе от применения данной группы препаратов) оказывает комбинированная терапия: Эуфорбиум композитум Назентропфен С спрей назальный + Мометазона фуроат спрей. Монотерапия Эуфорбиумом композитумом Назентропфеном С спреем назальным имела несколько меньшую эффективность, однако также позволила достичь положительной динамики в исследуемой группе пациентов.





Введение
Медицина достаточно точная наука, поэтому любую патологию специалисты досконально изучают и классифицируют. Но есть заболевания, которые часто встречаются на амбулаторном приеме, в клинике, при этом не подходят под рубрикацию Международной классификации болезней. Также до конца не изучены их этиология и патогенез [1–3], поэтому тактика лечения четко не определена. К таким патологиям относится медикаментозный ринит. Среди населения он определяется как зависимость от капель, хронический насморк. Согласно современной научной концепции, медикаментозный ринит – это заболевание, спровоцированное длительным применением лекарственных средств [4], не обязательно деконгестантов и даже не обязательно топических. Критерии установления у пациента медикаментозного ринита были сформулированы J.S. Walker еще в 1952 г. и с тех пор не претерпели изменений. Это сбор анамнеза, а именно:
- история длительного применения лекарственных препаратов, прежде всего деконгестантов;
- включение других веществ, которые также могли стать причиной заболевания;
- наличие постоянной назальной обструкции;
- уменьшение отека слизистой оболочки полости носа при воздействии сосудосуживающих средств [5].
И в итоге исследователи пришли к выводу, что у медикаментозного ринита нет клинических рекомендаций, нет четкого определения понятия, нет единой теории патогенеза.
Кроме того, в последнее время данная патология значительно помолодела. Постоянное использование деконгестантов отмечается не только у взрослых, но и у подростков и даже детей. Длительность использования сосудосуживающих капель колеблется от нескольких месяцев до нескольких десятилетий [6–9]. При формировании гипертрофического ринита, выраженного искривления перегородки носа и других отягчающих состояние изменений таким пациентам показано хирургическое лечение. В остальных случаях следует вести пациентов консервативно с положительным эффектом. Но терапия медикаментозного ринита все равно остается крайне сложной задачей, поскольку самостоятельное восстановление слизистой оболочки является продолжительным процессом [10], и пациенты, отказывающиеся от использования сосудосуживающих препаратов, как правило, плохо переносят этот период.
Золотым стандартом лечения пока остаются интраназальные глюкокортикостероиды [11]. Кто-то дополняет их применением гипертонических или изотонических растворов морской воды, иногда с добавлением декспантенола или других препаратов, участвующих в восстановлении слизистой оболочки.
Однако поиск средств, помогающих добиться главной цели консервативной терапии медикаментозного ринита – уменьшения жалоб при сохранении функции – остается актуальной задачей для оториноларингологов на сегодняшний день.
Цель – для оценки эффективности применения препарата Эуфорбиум композитум Назентропфен С спрей назальный у пациентов с медикаментозным ринитом на кафедре оториноларингологии Российского университета медицины Минздрава России было проведено проспективное наблюдательное исследование.
Материал и методы
В исследование вошли три клинические группы. Пациенты первой группы (n = 10) получали Эуфорбиум композитум Назентропфен С спрей назальный по две дозы в каждую половину полости носа пять раз в день в течение 14 дней + Оксиметазолин спрей по две дозы в каждую половину полости носа по необходимости.
Пациенты второй группы (n = 10) получали Мометазона фуроат по две дозы в каждую половину полости носа два раза в день в течение 14 дней + Оксиметазолин спрей по две дозы в каждую половину полости носа по необходимости.
Пациенты третьей группы (n = 10) получали Эуфорбиум композитум Назентропфен С спрей назальный по две дозы в каждую половину носа пять раз в день в течение 14 дней + Мометазона фуроат по две дозы в каждую половину полости носа два раза в день + Оксиметазолин спрей по две дозы в каждую половину носа по необходимости.
Оценка динамики носового дыхания и применения деконгестанта проводилась в следующие дни терапии: 0 (1), 3, 7, 14. На второй день для контроля результатов с пациентом проводили беседу по телефону. Субъективная оценка носового дыхания проводилась по 4-балльной шкале, где 0 – свободное носовое дыхание, а 3 – тяжелая назальная обструкция.
Для объективного подтверждения субъективной оценки выполнялась передняя активная риноманометрия (ПАРМ) и учитывались результаты суммарного носового сопротивления и суммарного носового потока на вдохе и на выдохе.
Субъективная и объективная оценка носового дыхания выполнялась утром до применения любых исследуемых препаратов. Пациенты самостоятельно в течение дня заполняли дневники самонаблюдения с отметками о кратности и длительности приема деконгестантов.
Результаты
В первой группе (Эуфорбиум композитум Назентропфен С) во время визита в первый в день 0 (1) наблюдались следующие клинические признаки:
- восемь пациентов отметили свое носовое дыхание как умеренно затрудненное (2 балла);
- два пациента – как тяжелую назальную обструкцию (3 балла).
Ко второму визиту в день 3 ± 1 эти показатели в данной группе сохранялись, а во время третьего визита в день 7 ± 1 у пациентов уже была отмечена положительная динамика:
- три человека оценили носовое дыхание как незначительно затрудненное (1 балл);
- шесть человек – как умеренно затрудненное (2 балла);
- только у одного пациента сохранялась тяжелая назальная обструкция (3 балла).
К четвертому визиту результаты были такими:
- шесть пациентов – незначительно затрудненное дыхание (1 балл);
- трое – умеренно затрудненное (2 балла);
- один пациент – тяжелое дыхание (3 балла).
К моменту пятого (телефонного) контакта с врачом в день 21 ± 2 четыре пациента первой группы отмечали назальную обструкцию легкой степени (1 балл), пять пациентов – средней степени (2 балла), один пациент испытывал тяжелую обструкцию (3 балла).
Результаты объективной оценки носового дыхания с помощью объективной риноманометрии на первом визите в день 0 (1) продемонстрировали, что у пациентов первой группы назальная обструкция соответствовала референсным значениям от умеренной до сильной, что подтверждало субъективную оценку.
Ко второму визиту в день 3 ± 1 показатели ПАРМ улучшились, хотя все еще сохранялись в пределах от умеренной до тяжелой обструкции. Однако к третьему визиту в день 7 ± 1 у части пациентов на фоне общей положительной динамики были отмечены результаты, соответствующие слабой назальной обструкции, что также подтверждала субъективная оценка самих пациентов.
Во время четвертого визита в день 14 ± 2 сохранялась положительная динамика по показателям ПАРМ.
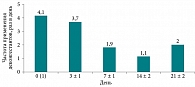
Пациенты первой группы в день 0 (1) применяли деконгестанты два – шесть раз в сутки. На втором визите в день 3 ± 1 общая кратность была такой же, однако отдельные пациенты уменьшили использование деконгестантов до одного-двух раз в сутки.
Во время третьего визита в день 7 ± 1 частота применения деконгестантов в группе составляла один – три раза в сутки, а во время четвертого визита в день 14 ± 2 частота применения составила ноль – три раза.
Во время пятого (телефонного) контакта с врачом в день 21 ± 2 пациенты первой группы указывали на применение деконгестантов от одного до трех раз в сутки (рис. 1).
Во второй группе (Мометазона фуроат) во время первого визита к врачу в день 0 (1) семь пациентов отметили, что их носовое дыхание умеренно затрудненное (2 балла), три пациента назвали свое дыхание тяжелой назальной обструкцией (3 балла).
Ко второму визиту в день 3 ± 1 у двух пациентов отмечена положительная динамика: умеренно затрудненное дыхание отмечали уже девять пациентов (2 балла), у одного сохранялась тяжелая обструкция (3 балла).
К третьему визиту в день 7 ± 1 легкая назальная обструкция (1 балл) отмечена у двух пациентов, у семи сохранялось умеренно затрудненное носовое дыхание (2 балла) и один пациент страдал тяжелой назальной обструкцией (3 балла).
К четвертому визиту в день 14 ± 2 один пациент отмечал свое дыхание как свободное (0 баллов), три пациента – как незначительно затрудненное (1 балл), пятеро – как умеренное (2 балла) и один пациент продолжал страдать тяжелой обструкцией (3 балла).
После окончания терапии во время пятого контрольного контакта с врачом в день 21 ± 2 четыре пациента оценивали свое дыхание как незначительно затрудненное (1 балл) и шесть пациентов – как умеренно затрудненное (2 балла).
Результаты объективной оценки носового дыхания с помощью передней активной риноманометрии на первом визите в день 0 (1) продемонстрировали, что у пациентов второй группы назальная обструкция соответствовала значениям от умеренной до сильной, что подтверждало субъективную оценку, и во время второго визита в день 3 ± 1 такие показатели ПАРМ сохранялись.
На третьем визите в день 7 ± 1 показатели были в пределах легкой и умеренной назальной обструкции.
Как показал четвертый визит в день 14 ± 2 согласно ПАРМ, отмечена продолжающаяся положительная динамика и уже у трех пациентов данные соответствовали легкой обструкции, а у двух – умеренной.
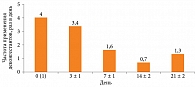
Пациенты второй группы в день 0 (1) применяли деконгестанты два – шесть раз в сутки. На втором визите в день 3 ± 1 кратность приема была такой же, как и на первом визите, на третьем визите в день 7 ± 1 частота применения деконгестантов составляла один – три раза в сутки.
К четвертому визиту в день 14 ± 2 пациенты пользовались сосудосуживающими препаратами ноль – два раза в сутки.
При контроле во время телефонного разговора в день 21 ± 2 пациенты отметили, что использовали деконгестанты всего один-два раза в сутки (рис. 2).
В третьей группе (Эуфорбиум композитум Назентропфен С + Мометазона фуроат) на первом визите в день 0 (1) пациенты так охарактеризовали свое состояние:
- пятеро назвали свое носовое дыхание умеренно затрудненным (2 балла);
- пятеро – как тяжелую назальную обструкцию (3 балла).
Ко второму визиту в день 3 ± 1 ситуация была такая:
- у шести пациентов отмечено незначительно затрудненное носовое дыхание (1 балл);
- у двух – умеренно затрудненное (2 балла);
- еще у двух – тяжелое дыхание (3 балла).
К третьему визиту в день 7 ± 1 у пациентов отмечена положительная динамика:
- свободное носовое дыхание (0 баллов) – у одного пациента;
- легкая назальная обструкция (1 балл) – у шести;
- умеренно затрудненное носовое дыхание (2 балла) сохранялось у двоих;
- тяжелое дыхание (3 балла) – у одного пациента.
Во время четвертого визита в день 14 ± 2:
- три пациента охарактеризовали носовое дыхание как свободное (0 баллов);
- пятеро – как легкую назальную обструкцию (1 балл);
- два пациента – как умеренную назальную обструкцию (2 балла).
В результате контрольного, пятого контакта с врачом (телефонный разговор) в день 21 ± 2 отмечено сохранение достигнутых результатов на основании субъективной оценки носового дыхания.
Результаты объективной оценки носового дыхания с помощью передней активной риноманометрии на первом визите в день 0 (1) продемонстрировали, что у пациентов третьей группы назальная обструкция соответствовала референсным значениям от умеренной до сильной, что подтверждало субъективную оценку.
Ко второму визиту в день 3 ± 1 показатели ПАРМ соответствовали назальной обструкции от слабой до тяжелой. На третьем визите в день 7 ± 1 показатели сохранялись в пределах достигнутых значений.
На четвертом визите в день 14 ± 2 данные ПАРМ были в пределах свободного носового дыхания, у части – в пределах слабой и умеренной назальной обструкции.
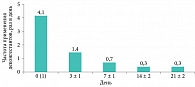
В день 0 (1) пациенты третьей группы применяли деконгестанты два – семь раз в сутки. На втором визите в день 3 ± 1 кратность составляла один – четыре раза, на третьем визите в день 7 ± 1 – один – три раза в сутки. К четвертому визиту в день 14 ± 2 четыре пациента отказались от применения сосудосуживающих препаратов и одному потребовалось однократное их использование в течение дня. На пятом визите в день 21 ± 2 такие результаты сохранялись (рис. 3).
Для большей наглядности и удобства сравнения между группами был проведен анализ субъективной оценки носового дыхания в зависимости от варианта терапии (табл. 1).
Авторы выполнили анализ суммарного носового потока (СНП) на вдохе при давлении 150 Па в зависимости от варианта терапии (табл. 2), проанализировали суммарное носовое сопротивление (СНС) на вдохе при давлении 150 Па в зависимости от варианта терапии (табл. 3).
Далее выполнили анализ СНП на выдохе при давлении 150 Па в зависимости от варианта терапии (табл. 4) и анализ СНС на выдохе при давлении 150 Па в зависимости от варианта терапии (табл. 5).
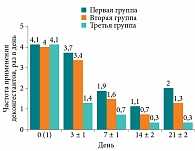
Также были проанализированы частота и длительность применения деконгестантов в зависимости терапии (рис. 4).
Заключение
Анализ данных, полученных при проведении наблюдательного исследования, продемонстрировал, что наибольшую эффективность в купировании назальной обструкции, улучшении носового дыхания и снижении нагрузки деконгестантами (либо полном отказе от применения данной группы препаратов) оказывает комбинированная терапия: Эуфорбиум композитум Назентропфен С спрей назальный + Мометазона фуроат спрей. Монотерапия препаратом Эуфорбиум композитум Назентропфен С спрей назальный имела эффективность, сравнимую с группой Мометазона, однако также позволила достичь положительной динамики в исследуемой группе пациентов.
Таким образом, спрей Эуфорбиум композитум Назентропфен С может быть рекомендован к применению при медикаментозном рините как монотерапия в качестве альтерантивы применению ГКС (например, при наличии противопоказаний к их использованию), а также в комплексной терапии с препаратами ГКС для повышения эффективности лечения.
A.Yu. Ovchinnikov, N.A. Miroshnichenko, Yu.O. Nikolaeva, E.M. Khon, A.V. Bakotina
Russian University of Medicine
Contact person: Andrey Yu. Ovchinnikov, lorent1@mail.ru
Drug-induced rhinitis is a disease caused by prolonged use of medications. Criteria for determining a patient's medical rhinitis: collection of an anamnesis, which shows that the cause of the disease may be prolonged use of medications, primarily decongestants, as well as other substances. In addition, the presence of permanent nasal obstruction is recorded, a decrease in swelling of the nasal mucosa when exposed to vasoconstrictors. Today, medical rhinitis has no clinical recommendations, there is no clear definition of the concept, and there is no unified theory of pathogenesis.
However, there are patients, of whom experts estimate 6,7–8,5% of the total population, who require help and treatment. In addition, this pathology has recently become much younger. The constant use of decongestants is noted not only in adults, but also in adolescents and even children. The duration of use of vasoconstrictor drops ranges from several months to several decades. Some patients require surgical treatment, but others can be managed conservatively with positive dynamics. However, there is still a very limited choice of medications that can help the doctor in combating mucosal changes in rhinitis. To evaluate the effectiveness of using Euphorbium compositum Nazentropfen with nasal spray in patients with drug-induced rhinitis, a simple open-label, non-interventional, comparative prospective observational study was conducted at the Department of Otorhinolaryngology at the Russian University of Medicine. An analysis of the data obtained during an observational study demonstrated that combination therapy: Euphorbium compositum Nazentropfen With nasal spray + Mometasone furoate spray has the greatest effectiveness in relieving nasal obstruction, improving nasal breathing and reducing the load of decongestants (or completely abandoning the use of this group of drugs). Monotherapy with Euphorbium compositum Nazentropfen with nasal spray was somewhat less effective, but it also allowed to achieve positive dynamics in the study group of patients.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.