Применение инсулина деглудек у беременных с сахарным диабетом 1 типа в реальной клинической практике
- Аннотация
- Статья
- Ссылки
- English
Цель исследования – оценить эффективность и безопасность инсулина деглудек по сравнению с таковыми инсулина детемир у беременных с сахарным диабетом 1 типа в условиях реальной клинической практики.
Материал и методы. Проведено проспективное когортное исследование в период 2023–2024 гг. с участием 53 беременных с сахарным диабетом 1 типа, которые с момента зачатия до родов получали инсулин деглудек (n = 20) или инсулин детемир (n = 33).
В качестве первичной конечной точки исследования выбран уровень HbA1c перед родами, в качестве вторичных конечных точек – эффективность и безопасность для матери, а также исходы беременности.
Результаты. Исходные характеристики беременных были сопоставимы, однако средний уровень HbA1c в начале беременности у применявших инсулин деглудек был выше, чем у получавших инсулин детемир, – 7,9 ± 1,8 против 7,2 ± 1,6% (p = 0,77). Использование обоих инсулинов во время беременности привело к снижению уровня HbA1c, однако инсулин деглудек продемонстрировал более выраженное и стабильное снижение показателя после 24 недель беременности. Перед родами уровень HbA1c в обеих группах оказался схожим – 6,0 ± 0,8% в группе инсулина деглудек и 6,3 ± 0,5% в группе инсулина детемир (p = 0,79). Частота эпизодов гипогликемии была одинаковой у женщин, применявших инсулины деглудек и детемир. Существенных различий в акушерских и неонатальных исходах между группами не обнаружено.
Заключение. Гликемический контроль и исходы беременности оказались сопоставимыми у женщин, получавших инсулин деглудек и инсулин детемир во время беременности. Прием инсулина деглудек, начатый до зачатия, может быть продолжен в период беременности и лактации.
Цель исследования – оценить эффективность и безопасность инсулина деглудек по сравнению с таковыми инсулина детемир у беременных с сахарным диабетом 1 типа в условиях реальной клинической практики.
Материал и методы. Проведено проспективное когортное исследование в период 2023–2024 гг. с участием 53 беременных с сахарным диабетом 1 типа, которые с момента зачатия до родов получали инсулин деглудек (n = 20) или инсулин детемир (n = 33).
В качестве первичной конечной точки исследования выбран уровень HbA1c перед родами, в качестве вторичных конечных точек – эффективность и безопасность для матери, а также исходы беременности.
Результаты. Исходные характеристики беременных были сопоставимы, однако средний уровень HbA1c в начале беременности у применявших инсулин деглудек был выше, чем у получавших инсулин детемир, – 7,9 ± 1,8 против 7,2 ± 1,6% (p = 0,77). Использование обоих инсулинов во время беременности привело к снижению уровня HbA1c, однако инсулин деглудек продемонстрировал более выраженное и стабильное снижение показателя после 24 недель беременности. Перед родами уровень HbA1c в обеих группах оказался схожим – 6,0 ± 0,8% в группе инсулина деглудек и 6,3 ± 0,5% в группе инсулина детемир (p = 0,79). Частота эпизодов гипогликемии была одинаковой у женщин, применявших инсулины деглудек и детемир. Существенных различий в акушерских и неонатальных исходах между группами не обнаружено.
Заключение. Гликемический контроль и исходы беременности оказались сопоставимыми у женщин, получавших инсулин деглудек и инсулин детемир во время беременности. Прием инсулина деглудек, начатый до зачатия, может быть продолжен в период беременности и лактации.



Введение
Беременность при наличии сахарного диабета (СД) 1 типа сопряжена с повышенным риском развития осложнений как у матери, так и у ребенка [1]. Обязательным условием для снижения риска неблагоприятных исходов считается строгий контроль гликемии до зачатия и во время беременности, хотя гипогликемии у матери являются основным препятствием для достижения такого же уровня гликемии, как у здоровых беременных женщин [2]. Именно поэтому пациенткам с СД 1 типа следует рекомендовать использовать режим инсулинотерапии, который позволял бы безопасно достигать целевых показателей глюкозы.
В 2013 г. появился аналог инсулина длительного действия второго поколения – инсулин деглудек. Это базальный инсулин длительного действия, которое, в частности, обусловлено образованием депо растворимых мультигексамерных цепей после подкожной инъекции. Применение деглудека один раз в день обеспечивает устойчивую концентрацию инсулина, которая мало меняется от инъекции к инъекции. У небеременных пациенток с СД 1 типа, получавших лечение инсулином деглудек, наблюдался меньший риск возникновения гипогликемий, в том числе ночных, и более выраженное снижение уровня глюкозы в крови натощак по сравнению с теми, кто применял инсулины гларгин и детемир [3–6]. Таким образом, стабильный гликемический профиль и более низкая частота гипогликемий, зафиксированные вне беременности, могут быть полезны и во время беременности. Результаты, полученные в ходе рандомизированного многоцентрового клинического исследования EXPECT, подтвердили эффективность и безопасность инсулина деглудек как у беременных, так и у женщин, планирующих беременность [7, 8].
Изменение в инструкции инсулина деглудек, касающееся возможности его применения у беременных, было зарегистрировано 19 ноября 2022 г., у кормящих женщин – 28 марта 2025 г. [9]. Однако с учетом того, что период полувыведения инсулина деглудек составляет более 25 часов, а продолжительность его действия – более 42 часов [10], остаются опасения в отношении риска развития тяжелой гипогликемии у матери в первые несколько дней после родов из-за резкого снижения физиологической потребности в инсулине в данный период [11].
Цель исследования
Целью настоящего исследования стала оценка эффективности и безопасности инсулина деглудек по сравнению с таковыми инсулина детемир у беременных с СД 1 типа в условиях реальной клинической практики.
Материал и методы
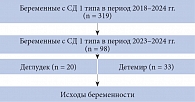
В период 2018–2024 гг. под нашим наблюдением находились 319 пациенток с СД 1 типа во время беременности и родов (рис. 1).
Набор участниц в проспективное когортное исследование был проведен в 2023 и 2024 гг.
Критерии включения в исследование:
- СД 1 типа длительностью один год и более;
- лечение инсулином детемир или деглудек;
- одноплодная беременность.
Критерии невключения:
- лечение другими базальными инсулинами;
- помповая инсулинотерапия.
Всего было отобрано 53 женщины, 20 из которых получали инсулин деглудек, 33 – инсулин детемир (см. рис. 1).
Первичной конечной точкой стал уровень гликированного гемоглобина (HbA1c) перед родами, вторичными конечными точками – эффективность и безопасность терапии для матери и новорожденного.
Все женщины комбинировали инсулин деглудек или инсулин детемир с аналогами инсулина ультракороткого действия.
Исследование соответствовало стандартам Хельсинкской декларации. Его проведение было одобрено комитетом по этике ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Министерства здравоохранения Российской Федерации (протокол № 9 от 12.12.2022). Все женщины дали письменное согласие на участие в исследовании.
Всем пациенткам было рекомендовано осуществлять самоконтроль уровня глюкозы в плазме не менее семи раз в день (перед и через один или два часа после приема пищи, на ночь, а также в три часа утра) [2]. Целевыми показателями гликемии во время беременности являются следующие: натощак/перед едой/на ночь/ночью – 3,9–5,3 ммоль/л, через один час после еды – 6,1–7,8 ммоль/л, через два часа после еды – 5,6–6,7 ммоль/л [1, 2].
Коррекция дозы инсулина деглудек проводилась еженедельно на протяжении всего периода проведения исследования и основывалась на среднем трех значений глюкозы в крови, измеренной перед завтраком за два дня до титрации и в день титрации. Точно также проводилась коррекция дозы инсулина детемир у пациенток, получавших его один раз в день. У женщин, которые применяли инсулин детемир два раза в день, утренняя его доза корректировалась в соответствии со средним трех значений глюкозы в крови, измеренной перед основным ужином за три дня до титрации, а вечерняя доза – в соответствии со средним трех значений глюкозы в крови, измеренной перед завтраком за два дня до титрации и в день титрации [7, 12]. Целевая гликемия при титрации базального инсулина составляла 3,9–5,3 ммоль/л утром натощак и перед основным ужином [1]. При значениях глюкозы в крови 5,1–10,0, 10,1–15,0 или более 15,0 ммоль/л дозу базального инсулина увеличивали на 2, 4 или 6 ЕД соответственно. При уровне глюкозы в крови 3,0–3,9 или менее 3,0 ммоль/л дозу базального инсулина снижали на 2 или 4 ЕД соответственно [7, 12].
Гипогликемия определялась при значениях менее 3,9 ммоль/л [1]. Под тяжелой гипогликемией понималась гипогликемия с таким нарушением когнитивных функций, для купирования которого требуется помощь другого лица [1].
Для снижения риска развития гипогликемии при плановом оперативном родоразрешении накануне операции дозу инсулина длительного действия уменьшали на 50% и не использовали его в день операции [13]. Если доза инсулина длительного действия не была скорректирована до начала родов или до проведения экстренного кесарева сечения, то во время родов использовали внутривенную капельную инфузию 5–10%-ной глюкозы под контролем гликемии каждые один-два часа в течение 12–24 часов [13]. Кроме того, женщинам рекомендовалось не использовать аналоги инсулина длительного действия в первый день после родов и уменьшить их дозу до 25% от предродовой со второго дня после родов с последующей титрацией на основании показателей гликемии [14]. В послеродовом периоде целевой уровень глюкозы плазмы составляет 6,0–8,5 ммоль/л [13].
Клинические методы обследования включали измерение артериального давления, роста, веса, расчет индекса массы тела (ИМТ) до беременности. Прибавка в весе во время беременности определялась как разница между весом до беременности и весом перед родами.
Лабораторные исследования включали общие клинические анализы крови и мочи, определение уровня глюкозы в крови и HbA1c. Целевой уровень HbA1c при беременности составляет менее 6,0% [1].
Информация о матери (течение беременности, срок и способ родоразрешения) была получена из обменной карты и истории родов, о ребенке (вес при рождении, первое значение глюкозы в плазме, измеренное через один-два часа после родов, количество баллов по шкале Апгар, факт лечения в отделении интенсивной терапии новорожденных) – из истории развития новорожденного.
Гипогликемия новорожденных диагностировалась при уровне глюкозы в крови менее 2,6 ммоль/л [15].
При рождении ребенок с малым или большим весом для гестационного возраста характеризовался как ребенок с весом при рождении ниже 10-го или выше 90-го процентиля соответственно с поправкой на пол и гестационный возраст [15].
Статистический анализ полученных результатов выполняли с помощью программы Statistica 10.0. Данные в тексте и таблицах представлены в виде среднего (M) и стандартного отклонения (SD) или абсолютного числа (абс.) и процентов (%). Проверку на нормальность распределения количественных показателей в группах проводили по критериям Колмогорова – Смирнова и Шапиро – Уилка. Для сравнения двух независимых выборок использовали критерий Стьюдента (t). Для оценки значимости различий между качественными признаками применяли критерий хи-квадрат (χ2). Критический уровень значимости (р) при проверке гипотез равен 0,05.
Результаты
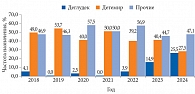
Количество беременных с СД 1 типа, получавших инсулин деглудек в период 2018–2024 гг., значительно варьировалось. В 2018 г. таковых было 4,1% (2 из 49), в 2019 г. – 0% (0 из 41), в 2020 г. – 2,5% (1 из 40), в 2021 г. – 0% (0 из 40), в 2022 г. – 3,9% (7 из 51), в 2023 г. – 14,9% (7 из 47), в 2024 г. –
25,5% (13 из 51) (рис. 2). При этом в 2024 г. количество получавших инсулин деглудек и инсулин детемир было практически одинаковым (см. рис. 2).
Исходно женщины, лечившиеся инсулинами деглудек и детемир, были сопоставимы по возрасту, массе тела и ИМТ до беременности (табл. 1). В начале беременности уровень HbA1c был выше у пациенток, принимавших инсулин деглудек, – 7,9 ± 1,8 против 7,2 ± 1,6% (p = 0,77). Целевой уровень HbA1c менее 6,5% в начале беременности был достигнут у 25,0% пациенток, находившихся на инсулине деглудек, и у 39,0% пациенток, получавших инсулин детемир (р = 0,32) (см. табл. 1). Нерожавшие женщины чаще получали инсулин деглудек, чем инсулин детемир, – 60,0 против 27,3% (р = 0,02). Повторнородящие, наоборот, чаще лечились инсулином детемир, чем инсулином деглудек, – 72,7 против 40,0% (р = 0,02) (см. табл. 1). У пациенток, применявших инсулин деглудек, имели место большая длительность СД 1 типа и большая частота таких диабетических микрососудистых осложнений, как ретинопатия и нейропатия (см. табл. 1). Инъекции аналогов инсулина длительного действия два раза в сутки выполняли 36,4% (12 из 33) пациенток, находившихся на инсулине детемир, один раз в сутки – 100% (20 из 20) пациенток, находившихся на инсулине деглудек. Максимальная средняя суточная доза инсулина во время беременности была на 17,7% (10,9 ЕД) выше у лечившихся инсулином детемир по сравнению с получавшими инсулин деглудек (72,4 ± 31,2 против 61,5 ± 24,8 ЕД; р > 0,05) (табл. 2). Максимальная средняя суточная доза инсулина детемир составила 25,1 ± 14,4 ЕД, тогда как инсулина деглудек – 21,8 ± 8,7 ЕД (р > 0,05). Дозы аналогов инсулина короткого действия тоже были выше у пациенток, получавших инсулин детемир (см. табл. 2).
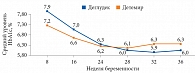
Применение обоих инсулинов способствовало снижению значений HbA1c во время беременности. Однако терапия инсулином деглудек характеризовалась более выраженным и стабильным снижением показателя после 24-й недели беременности. На поздних сроках беременности было отмечено сопоставимое уменьшение уровня HbA1c в группах инсулинов деглудек и детемир – до 6,00 ± 0,79 и 6,30 ± 0,53% соответственно (p = 0,79) (рис. 3). Уровень HbA1c менее 6,0% перед родами был достигнут у 50,0% пациенток группы инсулина деглудек и 36,4% пациенток группы инсулина детемир (р = 0,32) (табл. 3).
Никаких существенных различий акушерских и неонатальных исходов между группами выявлено не было (см. табл. 3). Не наблюдалось также клинически значимой разницы между группами лечения в отношении риска возникновения эпизодов гипогликемии, развития нежелательных явлений в период лечения или развития преэклампсии (см. табл. 3). Частота эпизодов гипогликемии была одинаковой у женщин, принимавших инсулины деглудек и детемир (см. табл. 1). Тяжелая гипогликемия во время беременности была зарегистрирована у одной пациентки из группы инсулина детемир. Ни у одной из принимавших инсулин деглудек во время беременности не наблюдалось тяжелой гипогликемии (см. табл. 1). Тяжелых гипогликемий после родов не зафиксировано ни у получавших детемир, ни у принимавших деглудек.
Срок родов и прибавка в весе во время беременности не различались между группами (см. табл. 3). Частота преждевременных родов была выше у пациенток, получавших инсулин детемир, а частота проведения кесарева сечения – у пациенток, получавших инсулин деглудек, но различия между группами оказались статистически незначимы (см. табл. 3).
Средний вес новорожденных от матерей с СД 1 типа, лечившихся инсулином деглудек, был незначительно выше (р > 0,05), чем средний вес новорожденных от матерей с СД 1 типа, лечившихся инсулином детемир (см. табл. 3). Крупных для срока гестации новорожденных было также больше в группе инсулина деглудек по сравнению с группой инсулина детемир (p > 0,05) (см. табл. 3). В обеих группах маленьких (менее 10-го процентиля) для гестационного возраста новорожденных, а также врожденных пороков развития отмечено не было (см. табл. 3). Не выявлено статистически значимых различий между группами и по таким показателям, как гипогликемия новорожденного, оценка по шкале Апгар менее 7 баллов на пятой минуте, лечение в отделении интенсивной терапии новорожденных (см. табл. 3).
Обсуждение
Инсулин деглудек – аналог человеческого инсулина сверхдлительного действия. Пролонгированное действие и гибкость времени инъекции, а также хороший профиль безопасности (низкий риск развития гипогликемии) делают его эффективным средством для поддержания стабильности уровня глюкозы в крови в течение всего дня [3–6].
В нашем исследовании у 20 женщин с СД 1 типа, лечившихся инсулином деглудек, контроль гликемии, частота встречаемости гипогликемии во время беременности и сразу после родов, а также исходы беременности были сопоставимы с таковыми у женщин, принимавших инсулин детемир. Инсулин детемир был выбран в качестве препарата сравнения, поскольку широко используется во время беременности. Инсулин детемир был одобрен для лечения CД во время беременности после получения результатов большого рандомизированного контролируемого исследования, в котором были продемонстрированы более низкие уровни глюкозы натощак с аналогичной частотой эпизодов гипогликемии и значениями HbA1c на фоне терапии инсулином детемир по сравнению с применением инсулина-изофан [16]. Безопасность инсулина детемир также была подтверждена в большом многонациональном наблюдательном исследовании [16, 17].
В нашем исследовании уровень HbA1c в начале беременности был выше у женщин, принимавших инсулин деглудек. Эта разница может быть связана с тем, что инсулин деглудек мог быть назначен до беременности пациенткам с нестабильной гликемией или частыми эпизодами гипогликемии с целью достижения лучшего гликемического контроля и снижения риска развития гипогликемии. Однако на поздних сроках беременности значения HbA1c в обеих группах терапии практически не различались. Следовательно, для пациенток с исходно высокими значениями HbA1c инсулин деглудек может оказаться предпочтительнее.
Максимальная средняя суммарная суточная доза инсулина, доза базального инсулина у принимавших инсулин деглудек были ниже, чем у использовавших инсулин детемир. Все женщины, находившиеся на терапии инсулином деглудек, получали одну инъекцию препарата в день, в то время как 36,4% женщин, находившихся на терапии инсулином детемир, требовалось две инъекции в сутки. Полученные нами данные согласуются с данными других исследователей [7, 17]. Эта разница в дозе и количестве требуемых инъекций аналога человеческого инсулина длительного действия, вероятно, может быть связана с большей продолжительностью действия инсулина деглудек [10].
Распространенность гипогликемии во время беременности была сопоставима между группами и составила 95,0% в группе инсулина деглудек и 97,0% в группе инсулина детемир. Эти данные соответствуют результатам других исследований [7, 18–21]. После родов потребность в инсулине резко падает, и из-за длительного периода полувыведения инсулина деглудек [3, 4] тяжелая гипогликемия в течение первых нескольких дней после родов может стать проблемой для пациенток. Решить эту проблему удается с помощью выполнения ряда правил. Так, в нашем исследовании ни одна из женщин, принимавших инсулин деглудек, не испытала тяжелой гипогликемии сразу после родов благодаря стратегии снижения дозы инсулина длительного действия накануне и после родов. Для сокращения риска развития гипогликемии, связанной с изменением физиологической потребности в инсулине, рекомендуются уменьшение дозы инсулина деглудек на 50–70% за два дня до родов [1], приостановка лечения инсулином деглудек в первый день после родов, а на второй-третий день после родов – уменьшение дозы инсулина деглудек до 25% от предродовой дозы [14].
Среди факторов, ассоциированных с увеличением длительности пребывания в стационаре после родов, указывают преждевременные роды и неонатальную заболеваемость. Распространенность как преждевременных родов, так и неонатальной заболеваемости была сопоставима в обеих группах и с таковой в других исследованиях [22].
В нашем исследовании не было выявлено ни тяжелых врожденных пороков развития, ни перинатальной смертности детей, рожденных от матерей с СД 1 типа, принимавших инсулин деглудек.
Необходимо отметить, что опыт применения инсулина деглудек во время беременности продолжает накапливаться. Так, было опубликовано несколько отчетов об отдельных случаях и серии случаев использования препарата во время беременности [23–27]. Они убедительно свидетельствуют об отсутствии эмбрионально-фетальной токсичности инсулина деглудек [23–27]. С 2017 по 2019 г. было проведено открытое международное многоцентровое рандомизированное контролируемое исследование EXPECT в 56 медицинских центрах 14 стран, в том числе России [7]. В исследование было включено 225 женщин с СД 1 типа на сроке беременности от 8 до 14 недель или только планирующих беременность. Из них 111 получали инсулин деглудек и 114 – инсулин детемир. Инсулин деглудек оказался не менее эффективным в снижении гликемии, чем инсулин детемир. Так, среднее значение НbА1с на последнем дородовом визите составило 6,2 ± 0,07% в группе инсулина деглудек и 6,3 ± 0,07% в группе инсулина детемир. При этом между группами не наблюдалось клинически значимых различий по неблагоприятным исходам для матери в виде риска возникновения эпизодов гипогликемии, нежелательных явлений или преэклампсии. Исходы для плода и младенца в обеих группах были в целом схожими по основным врожденным аномалиям и ранней потере плода. Согласно результатам исследования EXPECT, тенденция к повышению риска рождения младенцев с большим весом для гестационного возраста в группе инсулина деглудек по сравнению с группой инсулина детемир была несколько выше – 64 против 51% [7].
В нашем исследовании была отмечена аналогичная тенденция у новорожденных от матерей, лечившихся инсулином деглудек, по сравнению с новорожденными от матерей, лечившихся инсулином детемир, – 45 против 39,4%. Возможно, это было связано с более высоким уровнем HbA1c в начале беременности [28].
В недавнем постфактум-анализе результатов исследования EXPECT, посвященном оценке возможной корреляции между неонатальной гипогликемией и уровнем инсулина деглудек в пуповинной крови, было установлено, что у новорожденных с гипогликемией 1,7 ммоль/л и менее таковой корреляции не наблюдалось, что подтверждает безопасность данного лечения у беременных с СД [8].
Инсулин деглудек является сильным агонистом рецептора инсулина и имеет минимальное сродство с рецептором инсулиноподобного фактора роста 1, что обусловливает низкое соотношение митогенной/метаболической активности и поэтому представляет особый интерес для применения во время беременности [10, 29]. Инсулин деглудек также характеризуется минимальным риском иммуногенности. Не было выявлено существенной связи между развитием перекрестно реагирующих антител с общей дозой инсулина, уровнями HbA1с и эпизодами гипогликемии [29].
В целом опыт применения инсулина деглудек во время беременности подтверждает необходимость взвешенного подхода с учетом благоприятного влияния на гликемию и тщательной оценкой рисков.
Заключение
Полученные в исследовании данные подтверждают эффективность и безопасность применения инсулина деглудек у беременных в условиях реальной клинической практики. Гликемический контроль и исходы беременности были сопоставимы у получавших инсулин деглудек и инсулин детемир во время беременности. Применение инсулина деглудек, начатое до зачатия, можно продолжать во время беременности и кормления грудью. Титрация дозы инсулина деглудек у беременных – критически важный аспект с учетом физиологических изменений во время беременности и риска развития гипо- и гипергликемии как у матери, так и у плода. Индивидуализация и корректировка дозы базального инсулина у женщин с СД 1 типа, начиная с периода, предшествующего зачатию, и заканчивая родами, должны быть целью для достижения оптимальных исходов беременности как для матери, так и для плода и новорожденного. Возможность добиваться адекватного гликемического контроля с использованием меньших доз инсулина может служить дополнительным аргументом в пользу выбора инсулина деглудек.
Кроме того, глобальная стратегия по обновлению поколений инсулинов, отражающая персонализированный подход к терапии сахарного диабета с применением более эффективных и удобных форм инсулинотерапии, предполагает постепенный, в течение нескольких лет, вывод из обращения инсулина детемир (препарата Левемир®) [30].
Результаты исследований свидетельствуют о возможности планового перехода на базальный аналог человеческого инсулина второго поколения – инсулин деглудек для беременных и планирующих беременность пациенток с сахарным диабетом, нуждающихся в инсулинотерапии, поскольку он доказал не меньшую эффективность и безопасность в данной когорте, чем базальный аналог человеческого инсулина первого поколения – инсулин детемир. Кроме того, согласно текущей инструкции к препарату, противопоказания к применению инсулина деглудек у женщин в период лактации отсутствуют.
Источники финансирования. Автор заявляет об отсутствии спонсорской поддержки при проведении исследования.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов, связанных с публикацией настоящей статьи.
E.G. Deryabina, MD, PhD
Urals State Medical University
Ural Scientific Research Institute for Maternal and Child Care
Contact person: Elena G. Deryabina, helen_mic@mail.ru
Insulin degludec promotes flat, steady, peakless and predictable insulin concentrations, with minor intra- and inter-individual variability. However, data on its use during pregnancy are limited.
The aim of this study was to evaluate the efficacy and safety of insulin degludec compared with insulin detemir in pregnant women with type 1 diabetes mellitus in real clinical practice.
Material and methods. A prospective cohort study in 2023–2024, which included 53 pregnant women with type 1 diabetes mellitus who were treated with insulin degludec (n = 20) or insulin detemir (n = 33) from conception to delivery.
The HbA1c level before childbirth was chosen as the primary endpoint of the study, with efficacy and safety for the mother, as well as pregnancy outcomes.
Results. The initial characteristics of pregnant women were comparable, but the average HbA1c level at the beginning of pregnancy in those who used insulin degludec was higher than in those who received insulin detemir, 7.9 ± 1.8 versus 7.2 ± 1.6% (p = 0.77). Before delivery, the HbA1c level in both groups was similar – 6.0 ± 0.8% in the degludec insulin group and 6.3 ± 0.5% in the detemir insulin group (p = 0.79). The incidence of hypoglycaemic episodes was similar in women taking insulin degludec and detemir. No significant differences in obstetrical and neonatal outcomes were found between the groups.
Conclusion. Glycemic control during pregnancy as well as pregnancy outcome were comparable in women on insulin degludec or insulin detemir. Insulin degludec initiated preconceptionally may be continued in pregnancy and lactation.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.