Реабилитация пациенток с неврологическими нарушениями после гистерэктомии
- Аннотация
- Статья
- Ссылки
- English
Результаты. Тревожно-депрессивный синдром выявлен у 39 (52,8%) пациенток основной и 32 (51,7%) контрольной группы после операции и у 28 (37,9%) и 27 (43,5%) пациенток соответственно – через три месяца. Указанная симптоматика наблюдалась у 21 (28,3%) обследованной основной и 22 (35,4%) контрольной группы через шесть месяцев и у 13 (17,5%) и 18 (29,0%) больных соответственно через год. У 17 (23,0%) пациенток основной и 15 (24,1%) пациенток контрольной группы имела место гинекологическая патология. Через три месяца жалобы отмечались у 10 (15,3%) больных основной и 9 (16,3%) контрольной группы, через шесть месяцев – у 5 (7,7%) и 5 (9,0%), через год – у 1 (1,5%) и 3 (5,4%) пациенток соответственно.
Заключение. Реабилитация после гистерэктомии сокращает срок физического и психоэмоционального восстановления больных.
Результаты. Тревожно-депрессивный синдром выявлен у 39 (52,8%) пациенток основной и 32 (51,7%) контрольной группы после операции и у 28 (37,9%) и 27 (43,5%) пациенток соответственно – через три месяца. Указанная симптоматика наблюдалась у 21 (28,3%) обследованной основной и 22 (35,4%) контрольной группы через шесть месяцев и у 13 (17,5%) и 18 (29,0%) больных соответственно через год. У 17 (23,0%) пациенток основной и 15 (24,1%) пациенток контрольной группы имела место гинекологическая патология. Через три месяца жалобы отмечались у 10 (15,3%) больных основной и 9 (16,3%) контрольной группы, через шесть месяцев – у 5 (7,7%) и 5 (9,0%), через год – у 1 (1,5%) и 3 (5,4%) пациенток соответственно.
Заключение. Реабилитация после гистерэктомии сокращает срок физического и психоэмоционального восстановления больных.
Введение
В оперативной гинекологии частота гистерэктомии достигает 23–35% [1–3]. После удаления матки, даже при сохранении яичниковой ткани, наблюдается менопаузальная клиническая картина, проявляющаяся психоэмоциональными и нейровегетативными изменениями. Отмечаются также нарушения в обменно-эндокринной системе из-за гормональных нарушений половых стероидов [4, 5].
Наиболее частое проявление неврологического осложнения у пациенток с гистерэктомией в послеоперационном периоде, согласно теории центральной сенсибилизации, – хроническая тазовая боль [6–8].
Выявляемая после удаления матки, травматическая неврома снижает качество жизни и значительно ограничивает повседневную деятельность женщин. При этом возникают хронический болевой синдром, усиливающийся при физической нагрузке, боль при акте дефекации, диспареуния [9, 10]. На фоне гормонального дефицита половых стероидов, депрессивного состояния и снижения самовосприятия, которое часто встречается после операции, наблюдается снижение полового влечения и либидо [11–13].
Хронический болевой синдром, озноб и жар, гипер- и инсомния, громкий храп, нарушение дыхания во сне, периодический кашель и другие клинические симптомы, которые регистрируются у каждой второй пациентки после гистерэктомии, приводят к нарушению качества сна, усугубляют тревожно-депрессивные проявления и снижают качество жизни. При этом сохраняется риск развития депрессивно-подобных аффективных расстройств из-за эстроген-дефицитного состояния после гистерэктомии [14, 15].
Стрессовое недержание мочи, чувство неполного опорожнения мочевого пузыря, потребность в многократном мочеиспускании в течение дня и/или ночи, затрудненное и болезненное мочеиспускание – далеко не все нарушения мочевыводящей системы, наблюдаемые у 25% женщин после удаления матки [16, 17].
Таким образом, психологический дискомфорт после гистерэктомии влечет за собой неврологические нарушения, такие как хроническая тазовая боль, расстройство сна, сексуальные расстройства, изменения мочевыделительного тракта, невропатии и травматические невромы.
Материал и методы
Проведено комплексное обследование 136 пациенток с неврологическими расстройствами после гистерэктомии (средний возраст – 44,7 ± 1,3 года). Обследованные были разделены на две группы – основную и контрольную. В основную группу вошли 74 (54,4%) больные, которым в комплексе реабилитационных мероприятий назначали менопаузальную гормональную терапию (МГТ) (Дивигель) с антидепрессантом (Бринтелликс). Контрольную группу представляли 62 (45,6%) пациентки, применявшие Дивигель местно. Бринтелликс назначали в дозе 5–20 мг один раз в сутки. У пациенток с нарушением сна допускалось назначение небольших доз транквилизаторов на ночь. В рамках МГТ пациентки получали препарат Дивигель 1,0 г – гель для трансдермального применения.
Наряду с общепринятыми методами обследования (гематологические, биохимические, бактериоскопические) использовались госпитальная шкала тревоги и депрессии HADS, шкала Гамильтона, шкала самооценки депрессии Бека (Beck Depression Inventory – BDI) и опросник качества жизни.
Результаты и обсуждение
При обследовании выявлены 36 (26,4%) пациенток с хроническим болевым синдромом, 4 (3,0%) – с травматической невромой, 2 (1,4%) – мононевропатией, 42 (30,9%) – расстройствами сексуальной функции, 32 (23,6%) – нарушением высшей мозговой деятельности, 15 (11,0%) – расстройством сна, 5 (3,7%) – дисфункцией нижних мочевыводящих путей и кишечника.
Для оценки общей депрессии после операции применялась шкала Бека BDI. После гистерэктомии умеренная степень выраженности депрессивного состояния в основной группе соответствовала 12,20 ± 2,79 балла. Через год отмечалось значительное снижение – до 3,82 ± 2,47 балла (р < 0,001), что соответствовало категории «отсутствие клинически выраженной депрессии». В контрольной группе изначально отмечалась депрессия умеренной степени тяжести – 13,06 ± 3,19 балла. В отдаленном периоде данный показатель снизился до 7,82 ± 3,51 балла (р < 0,001) – депрессия легкой степени тяжести.
Тревожно-депрессивный синдром выявлен у 39 (52,8%) пациенток основной и 32 (51,7%) контрольной группы через месяц после операции и у 28 (37,9%) и 27 (43,5%) больных соответственно по истечении трех месяцев лечения. Указанная симптоматика наблюдалась у 21 (28,3%) обследованной основной и 22 (35,4%) пациенток контрольной группы через шесть месяцев и у 13 (17,5%) и 18 (29,0%) больных соответственно через год.
Развитие депрессивного состояния ассоциируется с соматовегетативными нарушениями, клинически тягостными для женщины проявлениями, такими как головная боль, приливы с потливостью, учащенное сердцебиение. При динамическом наблюдении у таких пациенток отмечается разрыв между вегетативным пароксизмом и компонентами тревожного синдрома, хотя изначально имела место «спаянность» тревожного аффекта с соматовегетативными проявлениями. Именно нарушением сна, отдыха, аппетита, снижением массы тела, либидо и сексуальности была представлена соматическая симптоматика обследованных женщин.
Психоэмоциональное состояние пациенток, изученное в динамике, свидетельствовало о возможности психической адаптации. В основной группе после гистерэктомии устойчивое психоэмоциональное состояние зафиксировано у 18 (24,3%) пациенток, астеноневротическое и ипохондрическое – у 48 (64,8%) и 8 (10,9%), в контрольной – у 14 (22,6%), 41 (66,2%) и 7 (11,2%) больных соответственно (р > 0,05). На фоне применения комплексной МГТ с антидепрессантами отмечалось значительное повышение устойчивого психоэмоционального состояния – 74,3% случаев. В контрольной группе этот показатель составил 46,8%. В основной группе астеноневротическое состояние сохранялось у 16 (21,7%) пациенток, психоэмоциональное – у 3 (4,0%), в контрольной – у 27 (43,5%) и 6 (9,7%) больных соответственно.
У пациенток, получавших комплексную МГТ с антидепрессантами, оценивали качество жизни по пяти категориям:
- физическая активность: основная группа – 1,78 балла, контрольная – 2,43 балла;
- психическое состояние – 1,98 и 2,58 балла;
- социальное функционирование – 1,33 и 1,74 балла;
- ролевое функционирование – 1,13 и 1,58 балла;
- сексуальное функционирование – 1,62 и 2,21 балла соответственно.
В основной группе общая самооценка состояния здоровья соответствовала 1,03 балла, в контрольной – 2,08 балла, общая самооценка качества жизни – 1,15 и 2,08 балла соответственно.
Применение МГТ с антидепрессантами при неврологических расстройствах после удаления матки важно для психоэмоционального статуса, воздействия на адаптационный механизм организма женщины, улучшения качества жизни.
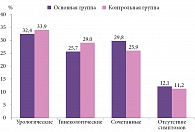
Среди обследованных 65 (87,9%) пациенток основной и 55 (88,8%) пациенток контрольной группы предъявляли жалобы урологического и гинекологического характера (рисунок).
Урологические симптомы (зуд, жжение, резь и учащенное мочеиспускание, недержание мочи, потребность в многократном мочеиспускании в течение дня и/или ночи) отмечались у 24 (32,4%) пациенток основной и 21 (33,9%) больной контрольной группы, гинекологические (диспареуния, сухость влагалища, зуд, жжение и патологические, с запахом, выделения из половых путей) – у 19 (25,7%) и 18 (29,0%) больных соответственно. Сочетание урологических и гинекологических расстройств выявлено у 22 (29,8%) пациенток основной и 16 (25,9%) пациенток контрольной группы, отсутствие симптомов – у 9 (12,1%) и 7 (11,2%) пациенток соответственно.
В отдаленном периоде после операции и расширения объема хирургического вмешательства (экстирпация матки) зарегистрировано усиление урологических жалоб. Клинические признаки цистита и уретрита зафиксированы у 2 (2,8%) пациенток основной и 2 (3,2%) больных контрольной группы через три месяца, у 4 (5,4%) и 6 (9,7%) пациенток – через шесть месяцев и у 5 (6,8%) и 9 (14,5%) больных соответственно – через год.
При анализе очевидным был эндокринный характер генеза нарушения изменений уровня Е2 и клинических проявлений мочевыводящей системы. При наличии симптоматики цистоуретрита средний уровень Е2 составил 85,5 ± 5,8 пг/мл, в отсутствие указанной патологии гормональный фон был достоверно ниже – 125,8 ± 18,5 пг/мл. В постменопаузе снижение эндокринного фона нередко наблюдается и при атрофическом генезе заболевания.
У 17 (23,0%) пациенток основной и 15 (24,1%) больных контрольной группы имела место гинекологическая патология, в частности опущение стенок влагалища с образованием цисто- и ректоцеле – 5 (6,8%) и 3 (4,9%) случаев соответственно. Через три месяца жалобы на такие нарушения оставались у 10 (15,3%) больных основной и 9 (16,3%) пациенток контрольной группы, через шесть месяцев – у 5 (7,7%) и 5 (9,0%), через год – у 1 (1,5%) и 3 (5,4%) больных соответственно.
Серьезные изменения анатомических структур вследствие гистерэктомии приводят к диспареунии, снижению либидо. Гистерэктомия влияет и на психологическую составляющую. Дискомфорт и боль во время полового акта, сухость во влагалище и снижение уровня Е2 определяют корреляционную зависимость между сексуальными расстройствами и гормональными изменениями.
Реабилитационные мероприятия следует проводить с первых месяцев после операции. Лечебная физкультура, направленная на укрепление анатомических структур, физиотерапевтические процедуры, контрастный душ, лечение в санаторно-курортных условиях направлены на повышение физической активности. При обострении соматической патологии на фоне психоэмоционального стресса после оперативного вмешательства целесообразна консультация кардиолога, терапевта и других узких специалистов.
Индивидуальный подход к выбору доз препаратов антидепрессивной группы в комплексе с МГТ, назначение седативных средств с нейролептиками по показаниям крайне важны в случае вегетоневротических изменений и нарушений обмена.
Заключение
На психологическое состояние, эмоциональный статус и физическую активность женщин, перенесших гистерэктомию, влияет комплексная реабилитация, направленная на восстановление способности к выполнению повседневных обязанностей и адаптацию. Комплексная курсовая реабилитация после гистерэктомии сокращает период физического и психоэмоционального восстановления больных, количество применяемых препаратов.
Z.R. Umakhanova, T.S. Magomedova, L.G. Geibatova, A.E. Esedova
Dagestan State Medical University
Contact person: Teyli S. Magomedova, mteyli@mail.ru
Material and methods. 136 patients with neurological disorders after hysterectomy were examined, divided into 2 groups. 74 (54.4%) patients of the main group were prescribed Divigel with Brintellix. 62 (45.6%) patients of the control group were prescribed Divigel. Along with the generally accepted methods of examination, the hospital HADD scale of anxiety and depression, the Hamilton Scale, the Beck self-assessment questionnaire BDI and the quality of life questionnaire were used.
Results. Anxiety-depressive syndrome was detected in 39 (52.8%) patients of the main and 32 (51.7%) control groups after surgery and in 28 (37.9%) and 27 (43.5%), respectively, after 3 months. These symptoms were observed in 21 (28.3%) of the examined main and 22 (35.4%) control groups after 6 months and in 13 (17.5%) and 18 (29.0%), respectively, after a year. Gynecological pathology was observed in 17 (23.0%) patients of the main and 15 (24.1%) of the control group. After 3 months, complaints were detected in 10 (15.3%) patients of the main and 9 (16.3%) control groups, after 6 months in 5 (7.7%) and 5 (9.0%) and a year later in 1 (1.5%) and 3 (5.4%), respectively.
Conclusion. Rehabilitation after hysterectomy shortens the time of physical and psycho-emotional recovery of patients.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.