Результаты фитотерапии больных с патологией верхних дыхательных путей
- Аннотация
- Статья
- Ссылки


Как правило, ОРИ протекает с вовлечением в воспалительный процесс слизистой оболочки нескольких отделов верхних дыхательных путей (ВДП) и сопровождается сосудистыми нарушениями. Нередко процесс распространяется и на нижние дыхательные пути, проявляясь клиникой трахеита, бронхита или, реже, пневмонии. Респираторные вирусы оказывают первичное повреждающее действие на слизистую оболочку ВДП, что приводит к нарушению ее защитной функции, как механической (расстройство функций реснитчатого эпителия, нарушение продукции и реологических свойств слизи, что снижает эффективность мукоцилиарного клиренса), так и системы местной неспецифической (трансферрин, лизоцим и др.) и специфической иммунной защиты (снижается выработка секреторного иммуноглобулина А, интерферона и способность макрофагов к лизису бактерий).
Ежегодно каждый третий житель планеты заболевает ОРИ. Но наиболее остро эта проблема стоит перед детскими врачами (педиатрами и оториноларингологами).
Наличие четырех и более эпизодов ОРИ позволяет отнести детей к группе часто болеющих. Группа часто болеющих среди детей раннего возраста, посещающих организованные коллективы, составляет около 40%. При этом частые ОРИ в детском возрасте представляют не только медицинскую, но и социально-экономическую проблему, ухудшая качество жизни не только детей, но и их родителей. Это выражается в нетрудоспособности родителей этих детей, а также в дополнительных материальных затратах. Частые простудные заболевания также приводят к нарушению физического и нервно-психического развития ребенка, способствуют формированию рецидивирующих заболеваний и хронических очагов в области ВДП. Такие заболевания принимают характер психосоматических [7, 14].
Наиболее частым осложнением ОРИ среди взрослого населения является риносинусит. В последние годы наблюдается рост заболеваемости риносинуситом как в нашей стране, так и в мире. Среди причин этого явления основной является ухудшение экологической ситуации, что увеличивает нагрузку на иммунную систему. Это, в свою очередь, ведет к ее ослаблению и сбоям в иммунном ответе (развитию атопии). Кроме того, рост урбанизации населения повышает контагиозность, а значит, увеличивает прежде всего распространенность ОРИ и, как следствие, количество осложнений риносинусита. По отчетным данным, заболеваемость разными формами риносинусита в России составляет от 5 до 15% [8, 9].
Следует отметить, что слизь имеет двухфазную структуру, состоящую из водянистого слоя золя (перицилиарный слой, в котором реснички совершают движения) и более поверхностного слоя геля, лежащего над ресничками. Движения ресничек транспортируют слой геля. С химической точки зрения секрет – щелочной пептид, который при рН 7,5–7,6 превращается из золя в гель. При воспалительных процессах происходит сдвиг рН в щелочную сторону.
Необходимо отметить, что любое воспалительное заболевание в области ВДП сопровождается повышением продукции секрета, который имеет отклонения в своем составе, чаще обусловливая его сгущение и трудности в отношении удаления из организма. При этом в ряде случаев в связи с особенностями архитектоники полости носа и околоносовых пазух секрет не имеет возможности самостоятельно покидать воспаленные полости (околоносовые пазухи и среднее ухо). Это происходит за счет блокирования соустий пазух и слуховой трубы воспаленной, а следовательно, отечной слизистой оболочкой. В этой ситуации требуемая помощь заключается в разблокировке соустий пазух и слуховой трубы, восстановлении работы слизистой оболочки и эвакуации содержимого из вовлеченных в воспаление полостей.
Кроме того, в конце ХХ века сформировалось представление об особой форме организации микробной флоры, в том числе в организме человека, – биопленке (biofilm) – хорошо организованном взаимодействующем сообществе микроорганизмов, покрывающих поверхности слизистых оболочек.
В организме человека биопленки распространены повсеместно (кишечник, зубы, кожа и т. д.). Установлено, что свыше 95% существующих в природе бактерий находятся в биопленках. Бактерии в биопленке распределены неравномерно. Они сгруппированы в микроколонии, окруженные обволакивающим межмикробным матриксом. Матрикс пронизан каналами, по которым циркулируют питательные вещества, продукты жизнедеятельности, ферменты, метаболиты и кислород. Эти микроколонии имеют свои микросреды, отличающиеся уровнями рН, усваиваемостью питательных веществ, концентрациями кислорода. Бактерии в биопленке общаются между собой посредством химических раздражений (сигналов). Эти химические раздражители вызывают выработку бактериями потенциально вредных белков и ферментов.
Такая организация обеспечивает физиологическую и функциональную стабильность биопленки, поэтому таким сообществом трудно управлять извне – чувствительность микроорганизмов, ассоциированных в биопленку, к антибиотикам не соответствует установленной в лабораторных условиях на клинических изолятах чистых культур бактерий [7, 14, 15, 16, 18, 19].
В связи с этим терапия ОРИ должна быть комплексной, направленной на все звенья патологического процесса и профилактику возможных осложнений.
С юридических позиций и позиций доказательной медицины основным методом лечения бактериальных инфекций ЛОР-органов является системная антибиотикотерапия. В связи с тем, что она является эмпирической, необходимо основываться на знании типичных возбудителей, а также на регулярном мониторинге чувствительности и резистентности культур микроорганизмов, выявляемых в очагах воспаления ЛОР-органов. Однако не всегда выявленная чувствительность микроорганизмов in vitro является залогом эффективности антибактериальной терапии. Учитывая эти особенности, в международной оториноларингологии наметилась тенденция к использованию в терапии риносинуситов топических глюкокортикостероидов, фармакодинамика которых направлена на все звенья воспалительного процесса. На основании этого созданы рекомендательные документы по ведению пациентов, страдающих различными формами риносинусита (EPOS-3). Эти документы приняты в европейском сообществе оториноларингологов в качестве руководства к действию и находят одобрение и среди отечественных специалистов. В этих документах указан не только план действия врача при различных формах риносинусита, но и то, что терапия должна быть комплексной, причем все эти заключения сделаны на основании метаанализа результатов исследований, проведенных в разных странах. В рекомендованный комплекс терапии риносинусита составной частью входит муколитическая терапия с уровнем доказательности D. В России использование муколитиков получило широкое распространение в связи с тем, что они как раньше (сиропы от кашля, мукалтин и т. п.), так и теперь (препараты Синупрет, Геломиртол и т. п.) имеют природное происхождение, то есть производятся на основе растительного сырья [11, 16, 17, 18].
Следует отметить, что множество клинических исследований доказало высокую эффективность и безопасность препарата Синупрет при терапии различных заболеваний ЛОР-органов (ОРИ, ринит, риносинусит, ларингит).
Следует определить задачи мукоактивной терапии при ее использовании в комплексной терапии ЛОР-патологии. Эти задачи включают: стимуляцию выведения слизи, разжижение слизи, уменьшение внутриклеточного образования слизи, регидратацию. При этом следует учитывать: фармакодинамику каждого препарата, совместимость его с пищей, изменение всасываемости при остром воспалении. При назначении муколитиков необходимо помнить общие для этой группы препаратов противопоказания: язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, а также состояния, при которых отмечается легочное кровотечение. Кроме того, недопустимо одновременное использование противокашлевых и муколитических препаратов. В комплексной терапии болезней органов дыхания у детей выбор муколитических препаратов должен быть строго индивидуальным и учитывать механизм фармакологического действия лекарственного средства, характер патологического процесса, преморбидный фон и возраст ребенка [1, 2, 5, 6, 12, 16].
В настоящее время в России имеется множество препаратов, обладающих муколитическими свойствами, даже создана их рабочая классификация. В нашей практике еще с 1996 г. хорошо себя зарекомендовал препарат Синупрет, производимый компанией «Бионорика» (Германия) уже в течение более 75 лет. Синупрет является секретолитиком растительного происхождения, не проявляет негативного взаимодействия с другими препаратами, хорошо переносится больными, поэтому пригоден для долговременной терапии. Он выпускается в жидкой форме для приема внутрь и дозируется каплями, а также в виде драже для взрослых. В состав комбинированного препарата входит водноспиртовой экстракт корня горечавки, цветков первоцвета, травы щавеля и вербены, бузины. Входящие в состав вещества оказывают муколитическое, иммунокорригирующее, отхаркивающее и противовоспалительное действие, что способствует оттоку экссудата из полостей (околоносовых пазух и среднего уха) и уменьшению отека слизистой оболочки.
Дозирование препарата производят следующим образом: детям с 2-х лет назначают по 15 капель, с 5 до 8 лет – по 25 капель или по 1 драже 3 раза в день, детям старшего возраста и взрослым – по 50 капель или по 2 драже 3 раза в сутки. Капли Синупрет детям рекомендуют добавлять в чай, сок или растворять в воде. Однако капли можно употреблять и в неразведенном виде. Драже принимают внутрь, не раскусывая, с небольшим количеством жидкости. Длительность применения препарата определяется клинической картиной и динамикой процесса. В связи с отсутствием противопоказаний к применению препарата его можно назначать без каких-либо ограничений.
Препарат Синупрет имеет ряд преимуществ по сравнению с другими лекарственными средствами этого класса. Прежде всего, это оригинальный растительный препарат, который обладает уникальным сочетанием лечебных эффектов. Он оптимален для лечения риносинусита, пригоден для профилактики синусита при ОРИ и его рецидивах при хроническом течении, эффективен при экссудативных средних отитах, хорошо переносится, способствует повышению качества жизни больных хроническим синуситом, может назначаться детям с двух лет и беременным. Эти преимущества препарату присущи не только за счет особенной технологии выращивания и обработки растительного сырья, но и вследствие механизмов его действия. Как рефлекторный секретолитик, он регулирует секрецию и нормализует вязкость слизи; устраняет мукостаз; обладает противоотечным и противовоспалительным воздействием на слизистую оболочку; восстанавливает дренаж и вентиляцию околоносовых пазух; нормализует защитную функцию эпителия дыхательных путей против экзогенных и эндогенных повреждающих факторов; прерывает порочный круг при воспалении околоносовых пазух; достоверно улучшает результаты антибактериальной терапии; имеет положительное воздействие на внутренние защитные свойства (соотношение Т4/Т8). Кроме того, препарат Синупрет способен действовать на отек, которым обычно сопровождаются воспаление, манипуляции и микровмешательства.
Во многих клиниках России как у детей, так и у взрослых доказана терапевтическая эффективность препарата Синупрет. Нами было проведено исследование, целью которого было оценить возможности использования препарата Синупрет как средства профилактики рецидивов хронического риносинусита. Актуальность такого исследования была определена распространенностью хронической формы риносинусита как у детей, так и у взрослых. Такое течение заболевания наблюдается у пациентов с вторичным иммунодефицитом, существенно ухудшая качество жизни пациента. В связи с этим профилактика развития рецидивов хронического риносинусита является весьма актуальной задачей.
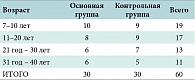
Мы провели неконтролируемое, проспективное, нерандомизированное, открытое клиническое исследование. В него было включено 60 пациентов (30 человек – основная группа и 30 человек – контрольная). Возраст больных находился в пределах от 7 до 40 лет (средний возраст – 21,0 ± 3,6 года). Распределение больных по возрасту отражено в таблице 1. Все пациенты проживали в городе Москве.
Препарат Синупрет в качестве профилактического средства назначали пациентам основной группы наблюдения, перенесшим очередное обострение (рецидив) хронического риносинусита. Общая длительность лечения в основной группе препаратом Синупрет составила 4 недели. Использовали препарат в форме капель для приема внутрь, соблюдая возрастной режим дозирования, рекомендуемый фирмой-производителем. Осуществляли наблюдение больных в процессе лечения и последующее наблюдение в течение года.
Контрольную группу составили 30 пациентов с аналогичным состоянием, которым после окончания терапии рецидива хронического риносинусита назначений не делали (обычная практика ведения таких пациентов). Их осматривали через год после первого визита.
В соответствии с критериями включения в исследование были включены пациенты, страдающие рецидивирующим хроническим инфекционным риносинуситом с числом рецидивов 3 и более раз в год.
В исследование не включались больные младше 7 и старше 40 лет, страдающие интермиттирующим аллергическим ринитом, назальным полипозом, психическими заболеваниями; перенесшие оперативные вмешательства на околоносовых пазухах; имеющие резкое затруднение носового дыхания, обусловленное нарушением архитектоники полости носа; пациенты, имеющие сопутствующие хронические воспалительные заболевания ЛОР-органов и острые воспалительные заболевания других органов и систем; а также лица, принимающие другие мукоактивные и иммунокорригирующие препараты; больные, не соблюдающие режим дозирования препарата.
Пациентам были разъяснены цель исследования и условия их участия в исследовании, ими было подписано информированное согласие на участие в исследовании.
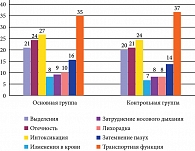
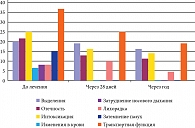
Методы исследования включали: осмотр общий и инструментальный, рентгенологическое и микробиологическое обследование, оценку состояния фагоцитоза, оценку тяжести состояния, уточнение количества рецидивов заболевания за предыдущий год. Обследование пациентов проводили при включении в исследование (визит 1), через 28 дней, то есть по окончании терапии (визит 2), и через 12 месяцев от момента включения в исследование (визит 3). При оценке тяжести состояния (в баллах от 0 до 3) учитывали: количество выделений из носа, затруднение носового дыхания, отечность слизистой оболочки полости носа, наличие лихорадки, симптомов общей интоксикации и изменений в показателях периферической крови, рентгенологических изменений околоносовых пазух на рентгеновском снимке, а также состояние транспортной функции слизистой оболочки полости носа. При этом максимальное количество баллов у пациентов было равно 24, а минимальное – 7 (рис. 1). При этом учитывали также качество жизни пациентов на основании оценки физического функционирования, ролевой деятельности, телесной боли и общего здоровья.
Первичный целевой критерий заключался в определении общего количества рецидивов риносинусита за год, прогнозируемого количества рецидивов риносинусита, шансов развития рецидивов риносинусита, среднего количества дней нетрудоспособности за год наблюдения за пациентом и состояния фагоцитоза на 1‑м и 3‑м визитах. Вторичным целевым критерием была оценка безопасности, которая основывалась на наличии, количестве и выраженности побочных реакций и осложнений.
Результаты, полученные по окончании исследования в основной и контрольной группах, отражены на рисунках 2 и 3.
Результаты отмеченных рецидивов риносинусита за год наблюдения в основной и контрольной группах отражены в таблице 2.
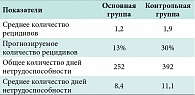
Сводные результаты в основной и контрольной группах отражены в таблице 3. Полученные данные свидетельствуют о снижении среднего количества рецидивов риносинусита за год наблюдения в основной группе по сравнению с контрольной. Полученное при статистической обработке прогнозируемое число рецидивов в основной группе также значительно ниже, чем в контрольной. Суммарное число дней нетрудоспособности в основной группе по сравнению с контрольной было значительно ниже (в 1,56 раза). Среднее число дней нетрудоспособности для пациентов в основной группе было 8,4, в то время как в контрольной – 11,1, что в 1,3 раза меньше. Эти данные свидетельствуют о значительном улучшении состояния пациентов основной группы по сравнению с контрольной группой в течение года после получения курса профилактической терапии препаратом Синупрет в возрастной дозировке. Кроме того, были зарегистрированы положительные изменения в состоянии фагоцитоза у больных контрольной группы, что указывает на иммунокорригирующие свойства использованного препарата. При статистической обработке отношение шансов развития рецидивов риносинусита составило 0,36, что также указывает на значительный терапевтический эффект такого подхода к ведению подобных больных. Также можно отметить высокие прогностические возможности назначения профилактического курса терапии препаратом Синупрет у пациентов, страдающих хроническим риносинуситом.
Заключение
Использование Синупрета с целью профилактики рецидивов хронического риносинусита дает высокий терапевтический эффект и значительно снижает шанс развития рецидивов риносинусита. Следовательно, целесообразно назначать препарат Синупрет детям и взрослым, перенесшим обострение хронического риносинусита или его острую форму.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.