Семейные случаи аутоиммунных заболеваний печени
- Аннотация
- Статья
- Ссылки
- English
Первичный билиарный холангит (ПБХ) и аутоиммунный гепатит (АИГ) относят к аутоиммунным заболеваниям печени. Несмотря на общность патогенеза, клинические особенности этих нозологий, а также течение болезни и ответ на терапию различны.
Первичный билиарный холангит (прежнее название – первичный билиарный цирроз) – хроническое аутоиммунное заболевание, характеризующееся прогрессирующим асептическим деструктивным воспалением мелких внутрипеченочных желчных протоков, их дальнейшим разрушением и исчезновением с последующим формированием фиброза и его конечной стадии – цирроза печени. Заболевание преобладает у женщин в постменопаузальном периоде, в 95% – в возрасте от 30 до 65 лет [1]. Семейные случаи ПБХ редки – 1–6%. В литературе указывается связь семейных случаев заболевания с человеческим лейкоцитарным антигеном (HLA) – DR8, который является фактором развития ПБХ [2]. Терапия урсодезоксихолевой кислотой (УДХК) замедляет прогрессирование болезни.
АИГ – хроническое аутоиммунное заболевание, которое характеризуется активным воспалением и гепатоцеллюлярным некрозом, с возможным развитием цирроза печени. Заболевание чаще встречается у молодых женщин, определены характерные аутоантитела и иммуногенетический фон с участием HLA-B8, DR3 или DR4 [2]. Семейные случаи АИГ редки. АИГ развивается у пациентов с семейным анамнезом только в 1% случаев [2].
Клинический случай 1
Пациентка С. 67 лет наблюдается в гастроэнтерологическом отделении ГАУЗ «Республиканская клиническая больница Минздрава Республики Татарстан» (РКБ МЗ РТ) с 2012 г. – жалобы на выраженную общую слабость, утомляемость, желтушность кожных покровов, кожный зуд по ночам, периодические боли в правом подреберье, сонливость в течение дня, тошноту. Диагностированы цирроз печени в исходе синдрома перекреста ПБХ (антимитохондриальные антитела (АМА) – результат положительный) и АИГ 1-го типа (антинуклеарные антитела (АНА) и гладкомышечные антитела (ГМА) – результат положительный), класс C по шкале Чайлда – Пью, активный, декомпенсированный, MELD 14. Имеют место синдром портальной гипертензии, варикозно расширенные вены пищевода (ВРВП), печеночно-клеточная недостаточность, печеночная энцефалопатия стадии II, спленомегалия с явлениями гиперспленизма, гепатогенная гастропатия, гипохромная анемия легкой степени смешанного генеза.
При установлении диагноза в 2012 г. исключены вирусные гепатиты, болезни накопления, выявлены аутоантитела – АНА, АМА и ГМА в диагностических титрах. Биопсия печени не проводилась, поскольку этиология цирроза печени сомнений не вызывала.
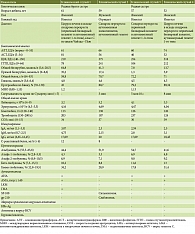
Результаты лабораторных исследований (таблица) показали гиперспленизм (анемия, лейкопения), незначительный цитолиз (аланинаминотрансфераза (АЛТ) – 61 ЕД/л, аспартатаминотрансфераза (АСТ) – 81 ЕД/л), синдром холестаза (щелочная фосфатаза (ЩФ) – 219 ЕД/л, гамма-глутамилтранспептидаза (ГГТП) – 78 ЕД/л, общий билирубин – 64,8 мкмоль/л), увеличение скорости оседания эритроцитов (СОЭ) (34 мм/с), повышение уровней С-реактивного белка (12 мг/л), иммуноглобулина (Ig) M (4,75 мг/мл), IgG (17,09 мг/мл), гамма-глобулинов (34,2%), синдром печеночно-клеточной недостаточности – гипопротеинемия (содержание общего белка – 58,8 г/л, альбумина – 44,4%), снижение протромбина по Квику (45%). Выявлены ВРВП.
Пациентке назначили преднизолон 7,5 мг утром, внутрь, УДХК 750 мг/сут, анаприлин 15 мг/сут под контролем пульса, омепразол 20 мг внутрь, L-орнитин по одному пакетику два раза в день, внутрь, лактулозу 20 мл утром, внутрь, курсы жирорастворимых витаминов (А, D, Е, К).
Клинический случай 2
У пациента С. 65 лет, родного брата пациентки С. (клинический случай 1), в 2013 г., через год после установления диагноза сестре, наблюдалось повышение СОЭ до 25–30 мм/ч. Однако больной не обследовался. В 2014 г. его беспокоили жалобы на общую слабость, иктеричность склер, темный цвет мочи, снижение массы тела на 7 кг за год. Выявлены изменения функциональных проб печени (ФПП). Пациент прошел обследование в ГАУЗ РКБ МЗ РТ, где ему диагностировали синдром перекреста: аутоиммунная холангиопатия (АМА – результат отрицательный), аутоиммунный гепатит (SP-100, gp-210 – положительно). При установлении диагноза выявлены аутоантитела SP-100, gp-210 в диагностических титрах, АНА, LKM, АМА – результат отрицательный. Болезни накопления исключены (значения церулоплазмина в норме, отсутствие колец Кайзера – Флейшера, уровни гемоглобина, сывороточного железа и ферритина в норме). Больному назначили УДХК 750 мг/сут.
Результаты лабораторных исследований (таблица): синдром цитолиза легкой степени (АЛТ – 66 ЕД/л, АСТ – 56 ЕД/л), синдром холестаза (ЩФ – 375 ЕД/л, ГГТП – 241 ЕД/л), печеночная желтуха – гипербилирубинемия за счет обеих фракций (общий билирубин – 41,3 мкмоль/л, прямой билирубин – 17,4 мкмоль/л), синдром мезенхимального воспаления (СОЭ – 37 мм/с, С-реактивный белок – 8 мг/л, IgG – 20 мг/мл, гамма-глобулины – 28,9%).
Ультразвуковое исследование показало наличие гепатомегалии.
При фиброгастродуоденоскопии (ФГДС) определена картина атрофического гастрита, OLGA – 1-я степень, H. рylori – результат положительный.
Биопсия печени подтвердила хронический гепатит с выраженной активностью, неполный портальный цирроз.
Диагностирован синдром перекреста: аутоиммунная холангиопатия (АМА – отрицательно), аутоиммунный гепатит (SP-100, gp-210 – положительно) легкой степени активности с выраженным холестазом. Хронический атрофический гастрит (OLGA – 1-я степень), ассоциированный с H. pylori, в стадии обострения. Рекомендованы прием УДХК 750 мг/сут, контроль ФПП один раз в три месяца, курсы жирорастворимых витаминов А, D, Е, К, эрадикационная терапия после нормализации ФПП.
Клинический случай 3
Пациентка Б. 62 лет поступила в ГАУЗ РКБ МЗ РТ с жалобами на невыраженный кожный зуд, сонливость, быструю утомляемость. С 2013 г. наблюдалась в ГАУЗ РКБ МЗ РТ с диагнозом синдрома перекреста: первичный билиарный холангит (АМА – положительно) и аутоиммунный гепатит 1-го типа (АНА – положительно). Назначена терапия УДХК 1000 мг/сут, преднизолон 15 мг/сут. Пациентка отказалась от приема преднизолона. Сопутствующее заболевание – аутоиммунный тиреоидит выявлен два года назад. Больная ежедневно принимает L-тироксин 50 мкг. В целях подбора терапии и проведения биопсии печени госпитализирована в ГАУЗ РКБ МЗ РТ.
Результаты лабораторных исследований (таблица): синдром цитолиза легкой степени (АЛТ – 60 ЕД/л, АСТ – 40 ЕД/л), холестаз (ЩФ – 254 ЕД/л, ГГТП – 104 ЕД/л), синдром мезенхимального воспаления (СОЭ – 30 мм/с, IgG – 20 мг/мл).
ФГДС: эрозии в антральном отделе желудка, H. pylori – результат отрицательный.
Биопсия печени подтвердила признаки хронического гепатита с минимальной активностью, фиброзом в пределах отдельных портальных трактов. Установлен клинический диагноз синдрома перекреста: первичный билиарный холангит (АМА – положительно) в сочетании с аутоиммунным гепатитом 1-го типа (АНА – положительно). Аутоиммунный тиреоидит, гипотиреоз. Хронический эрозивный гастрит антрального отдела, не ассоциированный с H. pylori, в стадии обострения. Билиарный сладж.
Назначены УДХК 750 мг/сут, омепразол 20 мг два раза в день, внутрь, L-тироксин 50 мкг утром, внутрь.
Клинический случай 4
Пациентка К. 55 лет, родная сестра пациентки Б. (клинический случай 3), поступила в ГАУЗ РКБ МЗ РТ с жалобами на кожный зуд в области живота и груди, усиливающийся к вечеру и ночью, усталость, нарушение сна (прерывистый сон), снижение массы тела на 8 кг за год. Впервые появление кожного зуда отмечала в 2015 г., спустя два года от момента установления диагноза синдрома перекреста родной сестре. Обследовалась в ГАУЗ РКБ МЗ РТ, диагностирован синдром перекреста: первичный билиарный холангит (АМА – результат положительный), аутоиммунный гепатит 1-го типа (АНА – результат положительный). Получала плазмаферез (пятикратно), УДХК 750 мг/сут с положительной динамикой (снижение выраженности кожного зуда, улучшение показателей ФПП).
Результаты лабораторных исследований (таблица): синдром цитолиза легкой степени (АЛТ – 74 ЕД/л, АСТ – 52 ЕД/л), выраженный синдром холестаза (ЩФ – 518 ЕД/л, ГГТП – 212 ЕД/л), синдром мезенхимального воспаления (СОЭ – 39 мм/с, IgM – 3,1 мг/мл, IgG – 18,45 мг/мл, гамма-глобулины – 31,4%), признаки гиперспленизма (лейкопения – 3,3 × 109/л, эритропения – 4,04 × 1012/л, тромбоцитопения – 124/л), гипоальбуминемия (41,6%).
ФГДС: поверхностный гастрит, инфекция H. pylori не выявлена.
Клинически диагностирован цирроз печени в исходе синдрома перекреста: первичный билиарный холангит (АМА – результат положительный), аутоиммунный гепатит 1-го типа (АНА – положительно), класс А по шкале Чайлда – Пью, с синдромом цитолиза, холестаза, спленомегалии с явлениями гиперспленизма (панцитопения). Хронический гастрит, не ассоциированный с H. pylori, в стадии обострения.
Назначены УДХК 750 мг/сут, длительно, преднизолон 10 мг утром, внутрь, курсы жирорастворимых витаминов (А, D, Е, К), контроль ФПП один раз в два месяца.
Обсуждение
Согласно данным литературы, семейные случаи аутоиммунных заболеваний редки – от 1 до 19% [3].
В рассмотренных клинических ситуациях в каждой семейной паре у второго сибса заболевание развивалось в более раннем возрасте: в первой паре сибсов сестра заболела в возрасте 61 год, брат – в 59 лет, во второй паре – в 57 и 52 года соответственно. У второго сибса, несмотря на наличие аутоиммунного заболевания печени у близкого родственника, скрининг не проводился, диагноз установлен только после появления клинических симптомов. В первой семейной паре у брата, несмотря на увеличение СОЭ, своевременное дообследование не выполнялось.
На сегодняшний день аутоиммунные заболевания печени – АИГ, ПБХ, первичный склерозирующий холангит представляют собой многофакторные аутоиммунные болезни, предположительно возникающие в результате сочетания генетических факторов и факторов окружающей среды [1, 4]. За последние несколько лет ассоциация общегеномных исследований (GWAS) и связанные с ними генетические исследования значительно расширили понимание генетической составляющей этих трех заболеваний. В многочисленных исследованиях были определены основные локусы, отвечающие за развитие аутоиммунных заболеваний печени. За ПБХ ответственны DENND1B, STAT4, CD80, NFKB1, IL7R, CXCR5, TNFRSF1A, RAD51L1, CLEC16A, MAP3K7IP1, PLCL2, RPS6KA4, TNFAIP2, за развитие первичного склерозирующего холангита – MST1, IL2RA, GPR35, TCF4. С АИГ 1-го типа связаны HLA, SH2B3 [5].
Все четыре клинических случая представлены синдромом перекреста, то есть сочетанием АИГ с ПБХ и АИГ с аутоиммунным холангитом. Из всех пациентов с аутоиммунными заболеваниями печени больные синдромом перекреста имеют наиболее выраженную генетическую предрасположенность. Наличие синдрома перекреста повышает риск развития аутоиммунных заболеваний печени [2, 3]. В ряде работ показан более высокий риск развития аутоиммунных заболеваний печени у пациентов с синдромом перекреста – от 2,1 до 19% [3, 6, 7].
Заключение
Данные клинические примеры демонстрируют вероятность развития семейных случаев аутоиммунных заболеваний печени. Наиболее высоким риском их развития характеризуются пациенты с синдромом перекреста. На наш взгляд, можно рекомендовать скрининг сибсов в клинической практике.
D.I. Abdulganieva, MD, PhD, Prof., A.Kh. Odintsova, PhD, D.D. Mukhametova, PhD, N.A. Cheremina
Kazan State Medical University
Republican Clinical Hospital (Tatarstan)
Contact person: Dilyara D. Mukhametova, muhdilyara@gmail.com
Family cases of autoimmune hepatitis or primary biliary cholangitis are rare – about 1% according to literature. The article presents family cases of autoimmune liver diseases in siblings. In all cases, the overlap syndrome was diagnosed – a combination of autoimmune hepatitis and primary biliary cholangitis.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.