количество статей
7380
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
XII Всероссийский научно-образовательный форум «Кардиология 2011»: Совершенствование медицинской помощи больным сердечно-сосудистыми заболеваниями
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Кардиология и Ангиология" №2
- Аннотация
- Статья
- Ссылки
15–17 февраля 2011 года в Москве состоялся XII Всероссийский научно-образовательный форум «Кардиология 2011», посвященный вопросам профилактики и лечения сердечно-сосудистых заболеваний. Организаторами мероприятия выступили Министерство здравоохранения и социального развития РФ, Всероссийское научное общество кардиологов (ВНОК), Государственный научно-исследовательский центр профилактической медицины Росмедтехнологий, Национальное научное общество «Кардиоваскулярная профилактика и реабилитация», конгресс-оператор компания «МЕДИ Экспо».
Сердечно-сосудистые заболевания по-прежнему занимают первое место среди причин преждевременной смерти населения, а значит, система специализированной медицинской помощи должна и дальше расти, развиваться и совершенствоваться. Государство уделяет достаточно большое внимание данной проблеме, например, выделяя средства на строительство сосудистых центров, однако очевидно, что без наличия достаточного количества квалифицированных специалистов, кардиологов и терапевтов, пациенты не смогут получить медицинскую помощь высокого уровня. В значительной мере повышению квалификации медиков способствуют научно-практические конференции, форумы, конгрессы и симпозиумы. Так, врачи, посетившие XII Всероссийский научно-образовательный форум «Кардиология 2011», получили информацию о новейших достижениях медицинской науки в области лечения и реабилитации кардиологических больных непосредственно от ведущих специалистов, лучших кардиологов Российской Федерации. На лекциях, симпозиумах, школах в течение трех дней работы форума «Кардиология 2011» ведущие российские кардиологи ознакомили гостей и участников и с новейшими достижениями профилактической кардиологии с позиций доказательной медицины. Фрагменты некоторых выступлений мы приводим в информационном обзоре пленарного заседания последнего дня форума.
Сердечно-сосудистые заболевания по-прежнему занимают первое место среди причин преждевременной смерти населения, а значит, система специализированной медицинской помощи должна и дальше расти, развиваться и совершенствоваться. Государство уделяет достаточно большое внимание данной проблеме, например, выделяя средства на строительство сосудистых центров, однако очевидно, что без наличия достаточного количества квалифицированных специалистов, кардиологов и терапевтов, пациенты не смогут получить медицинскую помощь высокого уровня. В значительной мере повышению квалификации медиков способствуют научно-практические конференции, форумы, конгрессы и симпозиумы. Так, врачи, посетившие XII Всероссийский научно-образовательный форум «Кардиология 2011», получили информацию о новейших достижениях медицинской науки в области лечения и реабилитации кардиологических больных непосредственно от ведущих специалистов, лучших кардиологов Российской Федерации. На лекциях, симпозиумах, школах в течение трех дней работы форума «Кардиология 2011» ведущие российские кардиологи ознакомили гостей и участников и с новейшими достижениями профилактической кардиологии с позиций доказательной медицины. Фрагменты некоторых выступлений мы приводим в информационном обзоре пленарного заседания последнего дня форума.
15–17 февраля 2011 года в Москве состоялся XII Всероссийский научно-образовательный форум «Кардиология 2011», посвященный вопросам профилактики и лечения сердечно-сосудистых заболеваний. Организаторами мероприятия выступили Министерство здравоохранения и социального развития РФ, Всероссийское научное общество кардиологов (ВНОК), Государственный научно-исследовательский центр профилактической медицины Росмедтехнологий, Национальное научное общество «Кардиоваскулярная профилактика и реабилитация», конгресс-оператор компания «МЕДИ Экспо».
Сердечно-сосудистые заболевания по-прежнему занимают первое место среди причин преждевременной смерти населения, а значит, система специализированной медицинской помощи должна и дальше расти, развиваться и совершенствоваться. Государство уделяет достаточно большое внимание данной проблеме, например, выделяя средства на строительство сосудистых центров, однако очевидно, что без наличия достаточного количества квалифицированных специалистов, кардиологов и терапевтов, пациенты не смогут получить медицинскую помощь высокого уровня. В значительной мере повышению квалификации медиков способствуют научно-практические конференции, форумы, конгрессы и симпозиумы. Так, врачи, посетившие XII Всероссийский научно-образовательный форум «Кардиология 2011», получили информацию о новейших достижениях медицинской науки в области лечения и реабилитации кардиологических больных непосредственно от ведущих специалистов, лучших кардиологов Российской Федерации. На лекциях, симпозиумах, школах в течение трех дней работы форума «Кардиология 2011» ведущие российские кардиологи ознакомили гостей и участников и с новейшими достижениями профилактической кардиологии с позиций доказательной медицины. Фрагменты некоторых выступлений мы приводим в информационном обзоре пленарного заседания последнего дня форума.
Сердечно-сосудистые заболевания по-прежнему занимают первое место среди причин преждевременной смерти населения, а значит, система специализированной медицинской помощи должна и дальше расти, развиваться и совершенствоваться. Государство уделяет достаточно большое внимание данной проблеме, например, выделяя средства на строительство сосудистых центров, однако очевидно, что без наличия достаточного количества квалифицированных специалистов, кардиологов и терапевтов, пациенты не смогут получить медицинскую помощь высокого уровня. В значительной мере повышению квалификации медиков способствуют научно-практические конференции, форумы, конгрессы и симпозиумы. Так, врачи, посетившие XII Всероссийский научно-образовательный форум «Кардиология 2011», получили информацию о новейших достижениях медицинской науки в области лечения и реабилитации кардиологических больных непосредственно от ведущих специалистов, лучших кардиологов Российской Федерации. На лекциях, симпозиумах, школах в течение трех дней работы форума «Кардиология 2011» ведущие российские кардиологи ознакомили гостей и участников и с новейшими достижениями профилактической кардиологии с позиций доказательной медицины. Фрагменты некоторых выступлений мы приводим в информационном обзоре пленарного заседания последнего дня форума.

Н.В. Перова, д.м.н., профессор, руководитель лаборатории дислипопротеидемий ГНИЦ профилактической медицины

Рис. 1. Традиционная пирамида здорового питания

Рис. 2. Пирамида здорового питания, построенная с учетом новейших рекомендаций диетологов и кардиологов

А.Л. Верткин, д.м.н., профессор, заведующий кафедрой терапии, клинической фармакологии и скорой помощи МГМСУ
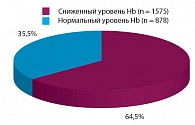
Рис. 3. Частота железодефицитной анемии у пациентов с острым коронарным синдромом без подъема сегмента ST

О.Н. Ткачева, д.м.н., профессор, руководитель терапевтического отделения Научного центра акушерства, гинекологии и перинатологии им. В.И. Кул

Таблица 1. Факторы риска развития сердечно-сосудистых заболеваний, появляющиеся в репродуктивном возрасте
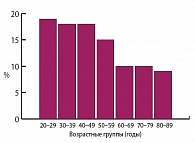
Рис. 4. Наибольшая распространенность курения среди женщин наблюдается именно в репродуктивном возрасте (Шальнова С.А., 1998)

М.Г. Бубнова, д.м.н., профессор, вице-президент Российского общества кардиосоматической реабилитации и вторичной профилактики
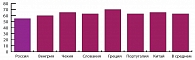
Рис. 5. Качество жизни у пациентов со стабильной стенокардией в разных странах

Рис. 6. Причины полного или частичного отказа от лечения стенокардии

Таблица 2. Динамика назначения препаратов больным стабильной стенокардией с 2001 по 2010 г. в исследованиях
Новые данные о связи факторов питания с клиническими проявлениями коронарного атеросклероза
Профессор Перова в начале выступления напомнила собравшимся критерии наличия избыточного веса. Как известно, наиболее опасным для кардиологических больных является абдоминальное ожирение. Окружность талии больше 88 см у женщин и 102 см у мужчин свидетельствует о необходимости внесения изменений в рацион. То же относится и к индексу массы тела – как только данный показатель превысил 25, нужно срочно принимать меры.
Рассчитывая калорийность потребляемых продуктов, следует обращать внимание на то, какие питательные вещества входят в состав того или иного блюда, а не только на количество калорий. Так, жиры могут составлять не более 30% калорийности, а значит, норма их потребления – 75–90 г для мужчин и 60–65 г для женщин. Доля насыщенных твердых жиров от общего количества потребляемых липидов не должна превышать 1/3, остальные 2/3 приходятся на долю поли- и мононенасыщенных (рыбных и растительных) масел. Углеводам в рационе кардиобольных отводится важнейшая роль, за счет этих питательных веществ пациенты должны получать 50–60% общей калорийности. При этом важно, чтобы в рационе преобладали сложные углеводы, содержащиеся, например, в хлебобулочных изделиях из муки грубого помола. А вот потребление так называемых «быстрых углеводов», например сахарозы, лучше сократить до 5% от общего количества углеводов. Белок, поступающий в составе пищи, должен обеспечивать 10–20% калорийности. Что же касается алкоголя, то профессор Перова в своем выступлении поспорила со сторонниками абсолютного запрета на употребление спиртных напитков. Существуют исследования, показывающие отсутствие вреда от приема небольших количеств этанола: в пределах 30 г для мужчин и 20 г для женщин.
На сегодняшний день медики во всем мире уделяют значительное внимание вопросам взаимосвязи питания и сердечно-сосудистых заболеваний. Так, в 2009 году была опубликована статья «Систематизированный обзор данных, показывающий причинную связь между факторами питания и коронарной болезнью сердца», подготовленная канадскими специалистами. В ней были описаны результаты системного метаанализа опубликованных в мировой научной литературе результатов 223 проспективных когортных исследований и 56 рандомизированных контролированных профилактических программ, изучавших связь диет разного типа и отдельных компонентов питания с риском острых эпизодов коронарной болезни сердца. Для оценки причинной связи в ходе работы использовались рекомендации Bradford Hill, основными критериями которых являются сила связи, ее логичность, связь со временем и согласованность результатов когортных исследований и рандомизированных профилактических программ.
В анализ были включены три наиболее распространенных типа питания: так называемые западная, благоразумная и средиземноморская диеты. Западная диета отличается высоким потреблением мяса, сливочного масла, жирных молочных продуктов, яиц и тому подобных продуктов; благоразумный тип питания характеризуется повышенным содержанием овощей, фруктов и продуктов из цельного зерна, а средиземноморская диета – большим количеством мононенасыщенных жиров, например оливкового масла, а также обилием кисломолочных и морепродуктов в рационе.
Наибольший относительный риск развития острых эпизодов КБС наблюдался у пациентов, придерживавшихся западной диеты. Те же больные, которые придерживались благоразумного режима питания, снижали риск на 16%, а приверженцы средиземноморской диеты – на целых 27%.
Проанализировав результаты исследований, ученые пришли к выводу, что одну из ключевых ролей в увеличении риска сердечно-сосудистых событий играют жирные кислоты, образующиеся при гидрогенизации в процессе изготовления маргарина. Сегодня на мировом рынке пищевых продуктов уже существуют маргарины, технология изготовления которых помогает избежать неприятных последствий употребления, однако на российском рынке такие маргарины по ряду причин не прижились. Максимумом, на который могут надеяться российские потребители на сегодняшний день, является возможность прочитать на этикетке маргарина количество содержащихся в нем трансизомеров жирных кислот, к сожалению, на сегодняшний день производители не обязаны публиковать данную информацию.
Значительным потенциалом снижения риска острых эпизодов обладают полиненасыщенные жирные кислоты омега-3, содержащиеся, например, в оливковом масле. Однако на уровень холестерина – и об этом также следует помнить – данные кислоты не влияют.
Следующим вопросом, на котором остановилась профессор Перова, было употребление витаминов кардиологическими больными. По ее словам, постоянное присутствие в организме достаточного количества витаминов действительно снижает риск развития коронарной болезни сердца, причем неважно, в каком виде, натуральном или таблетированном, витамины поступают в организм.
Суммируя сказанное, Н.В. Перова подчеркнула, что отсутствие возможности придерживаться средиземноморской диеты не должно восприниматься как серьезная проблема, ведь хлеб из муки грубого помола, рыба, овощи, витамины вполне доступны российским пациентам. Более того, в последнее время на отечественном рынке появились и так называемые функциональные продукты, обогащенные растительными стеринами и станолами, препятствующими развитию атеросклероза.
Существуют данные исследований, проводившихся во Франции и Испании, а также результаты работы отечественных специалистов, демонстрирующие, что регулярное употребление функциональных продуктов действительно снижает уровень холестерина на 10 и более процентов. Если пациент также снижает уровень потребления насыщенных жирных кислот и холестерина с пищей, изменит свой рацион, добавив в него больше овощей и фруктов, а также избавится от лишнего веса, то суммарное снижение уровня холестерина может составить 25–30%. Это очень существенный прогресс, если учесть, что каждые 10%, на которые упал уровень холестерина, снижают риск развития острых эпизодов коронарного атеросклероза в 2 раза.
Профессор Перова завершила свое выступление демонстрацией традиционной пирамиды здорового питания (рис. 1) и пирамиды, построенной с учетом новых научных данных (рис. 2).
Если раньше предполагалось, что в основе рациона будут лежать крупы и злаки, то есть продукты с низким содержанием жира, вслед за ними, в несколько меньшем количестве, овощи, фрукты, молочные продукты и мясо и лишь затем – жиры и сладости, то теперь ситуация существенно изменилась. Во-первых, рациональное питание (ведь мы едим, для того, чтобы жить, а не наоборот) предполагает, что человек будет поддерживать разумный уровень физической активности и постоянно контролировать свой вес. Во-вторых, в основу рациона теперь ложатся растительные масла и продукты из неочищенных злаков, а сразу после них идут овощи, фрукты, орехи и, в порядке убывания, – рыба, молочные продукты, красное мясо и продукты с высоким гликемическим индексом, например, белый хлеб, картофель и сладости. И разумеется, не следует забывать о витаминах, при необходимости принимать их в форме поливитаминных комплексов. Выполнение этих несложных рекомендаций поможет существенно снизить риск появления и развития коронарного атеросклероза.
Рассчитывая калорийность потребляемых продуктов, следует обращать внимание на то, какие питательные вещества входят в состав того или иного блюда, а не только на количество калорий. Так, жиры могут составлять не более 30% калорийности, а значит, норма их потребления – 75–90 г для мужчин и 60–65 г для женщин. Доля насыщенных твердых жиров от общего количества потребляемых липидов не должна превышать 1/3, остальные 2/3 приходятся на долю поли- и мононенасыщенных (рыбных и растительных) масел. Углеводам в рационе кардиобольных отводится важнейшая роль, за счет этих питательных веществ пациенты должны получать 50–60% общей калорийности. При этом важно, чтобы в рационе преобладали сложные углеводы, содержащиеся, например, в хлебобулочных изделиях из муки грубого помола. А вот потребление так называемых «быстрых углеводов», например сахарозы, лучше сократить до 5% от общего количества углеводов. Белок, поступающий в составе пищи, должен обеспечивать 10–20% калорийности. Что же касается алкоголя, то профессор Перова в своем выступлении поспорила со сторонниками абсолютного запрета на употребление спиртных напитков. Существуют исследования, показывающие отсутствие вреда от приема небольших количеств этанола: в пределах 30 г для мужчин и 20 г для женщин.
На сегодняшний день медики во всем мире уделяют значительное внимание вопросам взаимосвязи питания и сердечно-сосудистых заболеваний. Так, в 2009 году была опубликована статья «Систематизированный обзор данных, показывающий причинную связь между факторами питания и коронарной болезнью сердца», подготовленная канадскими специалистами. В ней были описаны результаты системного метаанализа опубликованных в мировой научной литературе результатов 223 проспективных когортных исследований и 56 рандомизированных контролированных профилактических программ, изучавших связь диет разного типа и отдельных компонентов питания с риском острых эпизодов коронарной болезни сердца. Для оценки причинной связи в ходе работы использовались рекомендации Bradford Hill, основными критериями которых являются сила связи, ее логичность, связь со временем и согласованность результатов когортных исследований и рандомизированных профилактических программ.
В анализ были включены три наиболее распространенных типа питания: так называемые западная, благоразумная и средиземноморская диеты. Западная диета отличается высоким потреблением мяса, сливочного масла, жирных молочных продуктов, яиц и тому подобных продуктов; благоразумный тип питания характеризуется повышенным содержанием овощей, фруктов и продуктов из цельного зерна, а средиземноморская диета – большим количеством мононенасыщенных жиров, например оливкового масла, а также обилием кисломолочных и морепродуктов в рационе.
Наибольший относительный риск развития острых эпизодов КБС наблюдался у пациентов, придерживавшихся западной диеты. Те же больные, которые придерживались благоразумного режима питания, снижали риск на 16%, а приверженцы средиземноморской диеты – на целых 27%.
Проанализировав результаты исследований, ученые пришли к выводу, что одну из ключевых ролей в увеличении риска сердечно-сосудистых событий играют жирные кислоты, образующиеся при гидрогенизации в процессе изготовления маргарина. Сегодня на мировом рынке пищевых продуктов уже существуют маргарины, технология изготовления которых помогает избежать неприятных последствий употребления, однако на российском рынке такие маргарины по ряду причин не прижились. Максимумом, на который могут надеяться российские потребители на сегодняшний день, является возможность прочитать на этикетке маргарина количество содержащихся в нем трансизомеров жирных кислот, к сожалению, на сегодняшний день производители не обязаны публиковать данную информацию.
Значительным потенциалом снижения риска острых эпизодов обладают полиненасыщенные жирные кислоты омега-3, содержащиеся, например, в оливковом масле. Однако на уровень холестерина – и об этом также следует помнить – данные кислоты не влияют.
Следующим вопросом, на котором остановилась профессор Перова, было употребление витаминов кардиологическими больными. По ее словам, постоянное присутствие в организме достаточного количества витаминов действительно снижает риск развития коронарной болезни сердца, причем неважно, в каком виде, натуральном или таблетированном, витамины поступают в организм.
Суммируя сказанное, Н.В. Перова подчеркнула, что отсутствие возможности придерживаться средиземноморской диеты не должно восприниматься как серьезная проблема, ведь хлеб из муки грубого помола, рыба, овощи, витамины вполне доступны российским пациентам. Более того, в последнее время на отечественном рынке появились и так называемые функциональные продукты, обогащенные растительными стеринами и станолами, препятствующими развитию атеросклероза.
Существуют данные исследований, проводившихся во Франции и Испании, а также результаты работы отечественных специалистов, демонстрирующие, что регулярное употребление функциональных продуктов действительно снижает уровень холестерина на 10 и более процентов. Если пациент также снижает уровень потребления насыщенных жирных кислот и холестерина с пищей, изменит свой рацион, добавив в него больше овощей и фруктов, а также избавится от лишнего веса, то суммарное снижение уровня холестерина может составить 25–30%. Это очень существенный прогресс, если учесть, что каждые 10%, на которые упал уровень холестерина, снижают риск развития острых эпизодов коронарного атеросклероза в 2 раза.
Профессор Перова завершила свое выступление демонстрацией традиционной пирамиды здорового питания (рис. 1) и пирамиды, построенной с учетом новых научных данных (рис. 2).
Если раньше предполагалось, что в основе рациона будут лежать крупы и злаки, то есть продукты с низким содержанием жира, вслед за ними, в несколько меньшем количестве, овощи, фрукты, молочные продукты и мясо и лишь затем – жиры и сладости, то теперь ситуация существенно изменилась. Во-первых, рациональное питание (ведь мы едим, для того, чтобы жить, а не наоборот) предполагает, что человек будет поддерживать разумный уровень физической активности и постоянно контролировать свой вес. Во-вторых, в основу рациона теперь ложатся растительные масла и продукты из неочищенных злаков, а сразу после них идут овощи, фрукты, орехи и, в порядке убывания, – рыба, молочные продукты, красное мясо и продукты с высоким гликемическим индексом, например, белый хлеб, картофель и сладости. И разумеется, не следует забывать о витаминах, при необходимости принимать их в форме поливитаминных комплексов. Выполнение этих несложных рекомендаций поможет существенно снизить риск появления и развития коронарного атеросклероза.
Скорая медицинская помощь – от традиционного «коктейля» к лекарственному формуляру
Мы можем отслеживать и по возможности устранять факторы риска развития сердечно-сосудистых заболеваний, вкладывать силы и средства в мероприятия, направленные на профилактику и раннее выявление ССЗ, стремиться к уменьшению числа сердечно-сосудистых катастроф, но, сожалению, все это не отменяет одного простого факта: в судьбе практически каждого человека рано или поздно наступает момент, когда жизнь и здоровье напрямую зависят от эффективности работы службы скорой медицинской помощи. Проблемам, с которыми сталкивается ССМП сегодня, и поиску путей их решения было посвящено выступление профессора А.Л. Верткина.
Если взять статистику по стране, ежедневно скорая помощь осуществляет 30 тысяч выездов к больным с гипертоническим кризом и около 25 тысяч – к пациентам с острым коронарным синдромом, инсультами, нарушениями сердечного ритма и тому подобными неотложными состояниями, которые, к сожалению, нередко завершаются летальными исходами. Конечно, есть фатальные ситуации, например разрыв миокарда, патологии, при которых что-либо сделать просто невозможно. Инкурабельные клинические случаи можно разделить на две большие категории: в одном случае пациенты просто отказывались что-либо делать еще на амбулаторном этапе лечения, когда ситуацию действительно можно было изменить, в другом – проблема кроется в недостаточно эффективной работе скорой помощи, службы, которая оказывает медицинскую помощь на догоспитальном этапе.
По словам А.Л. Верткина, существенного улучшения качества работы ССМП можно добиться принятием мер, регламентирующих работу данной службы. Регламент определил бы стандарты оказания помощи, кроме того, на его основании были бы подготовлены рекомендации и формуляры лекарственных средств. Кроме того, необходимо разработать понятные алгоритмы лечения. Например, при ишемическом инсульте показан тромболизис, но он делается только при наличии подтвержденного при помощи компьютерной томографии диагноза. На сегодняшний день в Москве имеется не менее 15 ЛПУ, в которых есть возможность проведения тромболитической терапии, но «скорая» нередко везет пациентов в больницы, где нет компьютерных томографов, и время начала лечения оказывается безнадежно упущено. А ведь тромболизис задумывался именно как манипуляция, осуществляемая на догоспитальном этапе. Он прекрасно зарекомендовал себя, уменьшив смертность от инфаркта миокарда в 5 раз, но, разумеется, таких результатов можно добиться только в случае, если тромболитики были введены вовремя.
Еще одна проблема, характерная для инсультов, – гибель клеток мозга из-за нехватки кислорода. На сегодняшний день существует масса препаратов, которые, если верить заявлениям производителей, должны уменьшить негативные последствия инсульта. Однако далеко не все эти средства обладают доказательной базой, механизм действия многих до сих пор не известен, либо, напротив, известно, что на клеточном уровне данные средства не работают.
Не отлажена у нас и работа диспетчерской службы. По словам профессора Верткина, за рубежом диспетчеры скорой помощи обращают внимание на дыхание, на характер ведения разговора – все эти, казалось бы, малозначащие признаки помогают поставить правильный диагноз на догоспитальном этапе.
Отдельной проблемой являются пациенты с острым коронарным синдромом, страдающие железодефицитной анемией (рис. 3). Чаще всего причиной снижения уровня гемоглобина является кровопотеря в результате эрозивно-язвенных поражений желудка и двенадцатиперстной кишки. Из-за анемии пациенты не получают необходимую терапию ОКС, что, разумеется, ухудшает прогноз.
В завершение своего выступления профессор Верткин напомнил собравшимся, что в декабре 2010 года был издан нормативный акт, согласно которому оказывать первую доврачебную помощь теперь должны уметь не только представители среднего медперсонала, но и специально обученные пожарные, сотрудники крупных торговых центров, театров и тому подобных заведений. Пока сложно сказать, к каким результатам приведет данное нововведение, но в МГМСУ уже существует отлаженная технология обучения основам оказания первой медицинской помощи.
Мы можем отслеживать и по возможности устранять факторы риска развития сердечно-сосудистых заболеваний, вкладывать силы и средства в мероприятия, направленные на профилактику и раннее выявление ССЗ, стремиться к уменьшению числа сердечно-сосудистых катастроф, но, сожалению, все это не отменяет одного простого факта: в судьбе практически каждого человека рано или поздно наступает момент, когда жизнь и здоровье напрямую зависят от эффективности работы службы скорой медицинской помощи. Проблемам, с которыми сталкивается ССМП сегодня, и поиску путей их решения было посвящено выступление профессора А.Л. Верткина.
Если взять статистику по стране, ежедневно скорая помощь осуществляет 30 тысяч выездов к больным с гипертоническим кризом и около 25 тысяч – к пациентам с острым коронарным синдромом, инсультами, нарушениями сердечного ритма и тому подобными неотложными состояниями, которые, к сожалению, нередко завершаются летальными исходами. Конечно, есть фатальные ситуации, например разрыв миокарда, патологии, при которых что-либо сделать просто невозможно. Инкурабельные клинические случаи можно разделить на две большие категории: в одном случае пациенты просто отказывались что-либо делать еще на амбулаторном этапе лечения, когда ситуацию действительно можно было изменить, в другом – проблема кроется в недостаточно эффективной работе скорой помощи, службы, которая оказывает медицинскую помощь на догоспитальном этапе.
По словам А.Л. Верткина, существенного улучшения качества работы ССМП можно добиться принятием мер, регламентирующих работу данной службы. Регламент определил бы стандарты оказания помощи, кроме того, на его основании были бы подготовлены рекомендации и формуляры лекарственных средств. Кроме того, необходимо разработать понятные алгоритмы лечения. Например, при ишемическом инсульте показан тромболизис, но он делается только при наличии подтвержденного при помощи компьютерной томографии диагноза. На сегодняшний день в Москве имеется не менее 15 ЛПУ, в которых есть возможность проведения тромболитической терапии, но «скорая» нередко везет пациентов в больницы, где нет компьютерных томографов, и время начала лечения оказывается безнадежно упущено. А ведь тромболизис задумывался именно как манипуляция, осуществляемая на догоспитальном этапе. Он прекрасно зарекомендовал себя, уменьшив смертность от инфаркта миокарда в 5 раз, но, разумеется, таких результатов можно добиться только в случае, если тромболитики были введены вовремя.
Еще одна проблема, характерная для инсультов, – гибель клеток мозга из-за нехватки кислорода. На сегодняшний день существует масса препаратов, которые, если верить заявлениям производителей, должны уменьшить негативные последствия инсульта. Однако далеко не все эти средства обладают доказательной базой, механизм действия многих до сих пор не известен, либо, напротив, известно, что на клеточном уровне данные средства не работают.
Не отлажена у нас и работа диспетчерской службы. По словам профессора Верткина, за рубежом диспетчеры скорой помощи обращают внимание на дыхание, на характер ведения разговора – все эти, казалось бы, малозначащие признаки помогают поставить правильный диагноз на догоспитальном этапе.
Отдельной проблемой являются пациенты с острым коронарным синдромом, страдающие железодефицитной анемией (рис. 3). Чаще всего причиной снижения уровня гемоглобина является кровопотеря в результате эрозивно-язвенных поражений желудка и двенадцатиперстной кишки. Из-за анемии пациенты не получают необходимую терапию ОКС, что, разумеется, ухудшает прогноз.
В завершение своего выступления профессор Верткин напомнил собравшимся, что в декабре 2010 года был издан нормативный акт, согласно которому оказывать первую доврачебную помощь теперь должны уметь не только представители среднего медперсонала, но и специально обученные пожарные, сотрудники крупных торговых центров, театров и тому подобных заведений. Пока сложно сказать, к каким результатам приведет данное нововведение, но в МГМСУ уже существует отлаженная технология обучения основам оказания первой медицинской помощи.
Профилактика ССЗ у женщин репродуктивного возраста
Говоря о факторах риска развития сердечно-сосудистых заболеваний, профессор Ткачева подчеркнула, что их можно разделить на две большие группы: общие для мужчин и женщин (артериальная гипертония, ожирение, нарушения углеводно-липидного обмена и т. д.) и специфические, характерные исключительно для представительниц слабого пола (табл. 1).
При этом последние часто неизвестны даже специалистам, не говоря уж о самих пациентках. Например, можно ли считать беременность фактором риска развития ССЗ? К сожалению, да. Даже физиологическая беременность, не отягощенная сахарным диабетом или артериальной гипертонией, приводит к развитию морфологических изменений в сердечно-сосудистой системе. Существуют исследования, доказывающие, что толщина комплекса интима-медиа напрямую зависит от количества родов.
Гестационный диабет – еще одна проблема, часто остающаяся незамеченной, а ведь наличие данной патологии во время беременности у 70% пациенток приводит к развитию сахарного диабета второго типа в дальнейшей жизни. То же относится и к женщинам, у которых во время беременности наблюдалась артериальная гипертония, – риск развития данного заболевания увеличивается в 4–5 раз. По словам профессора Ткачевой, некоторые европейские эксперты считают, что если женщина перенесла преэклампсию, то эту женщину уже следует относить к группе высокого кардиоваскулярного риска вне зависимости от ее возраста и других сопутствующих обстоятельств. То есть традиционные подходы к оценке риска ССЗ у молодых пациенток не работают.
В последние годы в литературе появились упоминания о том, что риск развития метаболических и сердечно-сосудистых расстройств, увеличивающийся с каждыми родами, несколько снижается благодаря лактации. Таким образом, грудное вскармливание, возможно, является защитой не только от рака молочной железы, но и от ССЗ.
О.Н. Ткачева особенно подчеркнула важность грамотного опроса пациенток. Состоянием репродуктивной системы, в частности сохранностью менструального цикла, должны интересоваться не только гинекологи, но и терапевты и кардиологи, поскольку собранная таким образом информация является крайне важной. В частности, профессор Ткачева упомянула о случае из практики, когда на прием пришла женщина, у которой менструации прекратились в 28 лет. Она не обращалась к врачам с этой проблемой, и в результате в возрасте 35 лет у нее уже наблюдалось поражение ряда органов-мишеней, а также присутствовала типичная клиническая картина артериальной гипертензии, гипергликемии и абдоминального ожирения. Своевременное назначение заместительной гормональной терапии помогло бы избежать возникновения и развития данных проблем. То же относится и к женщинам, перенесшим двустороннюю овариэктомию в возрасте ранее 40–45 лет, у них гораздо чаще развивается ишемическая болезнь сердца, для предупреждения которой также показана ЗГТ.
Если же говорить о традиционных факторах риска, одинаковых как для мужчин, так и для женщин, то среди них окажутся, например, такие распространенные проблемы, как лишний вес. Кроме того, многие девушки начинают курить чуть ли не в подростковом возрасте, а затем не отказываются от этой вредной привычки и во взрослой жизни (рис. 4).
На сегодняшний день имеются данные исследований, показывающие, что метаболические нарушения выявляются уже за 5 лет до наступления менопаузы. А значит, медикам следует отказаться от представления о том, что женщина, у которой сохранен менструальный цикл, полностью защищена от развития сердечно-сосудистых заболеваний. Профилактику ССЗ у женщин необходимо начинать в репродуктивном возрасте и продолжать после наступления менопаузы.
Говоря о факторах риска развития сердечно-сосудистых заболеваний, профессор Ткачева подчеркнула, что их можно разделить на две большие группы: общие для мужчин и женщин (артериальная гипертония, ожирение, нарушения углеводно-липидного обмена и т. д.) и специфические, характерные исключительно для представительниц слабого пола (табл. 1).
При этом последние часто неизвестны даже специалистам, не говоря уж о самих пациентках. Например, можно ли считать беременность фактором риска развития ССЗ? К сожалению, да. Даже физиологическая беременность, не отягощенная сахарным диабетом или артериальной гипертонией, приводит к развитию морфологических изменений в сердечно-сосудистой системе. Существуют исследования, доказывающие, что толщина комплекса интима-медиа напрямую зависит от количества родов.
Гестационный диабет – еще одна проблема, часто остающаяся незамеченной, а ведь наличие данной патологии во время беременности у 70% пациенток приводит к развитию сахарного диабета второго типа в дальнейшей жизни. То же относится и к женщинам, у которых во время беременности наблюдалась артериальная гипертония, – риск развития данного заболевания увеличивается в 4–5 раз. По словам профессора Ткачевой, некоторые европейские эксперты считают, что если женщина перенесла преэклампсию, то эту женщину уже следует относить к группе высокого кардиоваскулярного риска вне зависимости от ее возраста и других сопутствующих обстоятельств. То есть традиционные подходы к оценке риска ССЗ у молодых пациенток не работают.
В последние годы в литературе появились упоминания о том, что риск развития метаболических и сердечно-сосудистых расстройств, увеличивающийся с каждыми родами, несколько снижается благодаря лактации. Таким образом, грудное вскармливание, возможно, является защитой не только от рака молочной железы, но и от ССЗ.
О.Н. Ткачева особенно подчеркнула важность грамотного опроса пациенток. Состоянием репродуктивной системы, в частности сохранностью менструального цикла, должны интересоваться не только гинекологи, но и терапевты и кардиологи, поскольку собранная таким образом информация является крайне важной. В частности, профессор Ткачева упомянула о случае из практики, когда на прием пришла женщина, у которой менструации прекратились в 28 лет. Она не обращалась к врачам с этой проблемой, и в результате в возрасте 35 лет у нее уже наблюдалось поражение ряда органов-мишеней, а также присутствовала типичная клиническая картина артериальной гипертензии, гипергликемии и абдоминального ожирения. Своевременное назначение заместительной гормональной терапии помогло бы избежать возникновения и развития данных проблем. То же относится и к женщинам, перенесшим двустороннюю овариэктомию в возрасте ранее 40–45 лет, у них гораздо чаще развивается ишемическая болезнь сердца, для предупреждения которой также показана ЗГТ.
Если же говорить о традиционных факторах риска, одинаковых как для мужчин, так и для женщин, то среди них окажутся, например, такие распространенные проблемы, как лишний вес. Кроме того, многие девушки начинают курить чуть ли не в подростковом возрасте, а затем не отказываются от этой вредной привычки и во взрослой жизни (рис. 4).
На сегодняшний день имеются данные исследований, показывающие, что метаболические нарушения выявляются уже за 5 лет до наступления менопаузы. А значит, медикам следует отказаться от представления о том, что женщина, у которой сохранен менструальный цикл, полностью защищена от развития сердечно-сосудистых заболеваний. Профилактику ССЗ у женщин необходимо начинать в репродуктивном возрасте и продолжать после наступления менопаузы.
Методы диагностики и лечения ИБС в практическом здравоохранении: что изменилось за 10 лет?
Профессор Бубнова рассказала собравшимся о международном исследовании, в котором Россия приняла участие 10 лет назад, в 2001 году. Тогда было показано, что качество жизни пациентов, страдающих стенокардией напряжения, оставляет желать лучшего, несмотря на то, что эти пациенты получали комбинированную терапию двумя и более препаратами. Более того, качество жизни больных в нашей стране оказалось хуже аналогичного показателя по другим странам, принимавшим участие в исследовании (рис. 5).
Проблема адекватности назначаемой терапии остается актуальной и по сей день. Но только ли врачи виноваты в том, что лечение оказывается недостаточно эффективным? В поисках ответа на этот вопрос в 2010 году в рамках крупного исследования «ПЕРСПЕКТИВА» было проведено анкетирование более 3000 пациентов из 40 городов России. В ходе данной работы выяснилось, что значительная часть пациентов вообще не желает принимать препараты (15% отказались бы от лечения даже в том случае, если лекарство выдавалось бы бесплатно) или предпочитает лечиться курсами, то есть прекращать прием, как только самочувствие улучшилось (рис. 6).
Впрочем, в ходе того же анкетирования были выявлены и положительные моменты: оказалось, что при назначении препарата доктора далеко не всегда руководствуются наличием данного средства в списке бесплатно выдаваемых лекарств, им гораздо важнее эффективность препарата в конкретном случае. Выяснилось также, что 90% врачей знают о существовании рекомендаций по лечению стабильной стенокардии и пользуются ими в своей повседневной практике. Однако около 70% докторов считают, что рекомендации необходимо дорабатывать и адаптировать к реальной жизни.
Целью исследования «ПЕРСПЕКТИВА» было изучение эффективности мер вторичной профилактики стабильной стенокардии. К сожалению, многие проблемы, существовавшие 10 лет назад, не утратили своей актуальности и сегодня: по-прежнему распространена артериальная гипертония, многие пациенты со стенокардией продолжают курить, часто встречается и проблема лишнего веса. Наблюдаются некоторые сдвиги в распространенности гиперхолестеринемии, однако значения общего холестерина и холестерина низкой плотности пока далеки от целевых значений. В ходе исследования были выявлены гендерные различия, например, частота сердечных сокращений у женщин хуже регулируется, больше и количество женщин, страдающих лишним весом, и это при том, что по статистике женщины чаще, чем мужчины, посещают врача.
Были освещены в выступлении М.Г. Бубновой и особенности постановки диагноза «стабильная стенокардия». По словам профессора, если раньше данное заболевание диагносцировалось преимущественно на основании жалоб больного и электрокардиограммы, то теперь стали чаще использовать метод холтеровского мониторирования. А вот тесты, связанные с физическими нагрузками, стали применяться реже, что совершенно недопустимо.
Если говорить о клиническом течении стенокардии у российских пациентов, то оно за прошедшие 10 лет существенно улучшилось: практически в два раза снизилось количество приступов стенокардии в неделю, также снизилось, что неудивительно, потребление нитроглицерина. Вообще, за период с 2001 по 2010 год существенно изменилась динамика назначения препаратов для лечения стенокардии (табл. 2).
Завершая свое вступление, М.Г. Бубнова подчеркнула, что на сегодняшний день в лечении пациентов со стабильной стенокардией существует достаточное количество проблем. Оставляют желать лучшего средний уровень артериального давления, параметры липидного обмена, у значительного количества пациентов сохраняется тяжелый функциональный класс. И одной из задач отечественной кардиологии является переход от количественного лечения, назначения 4–5 и более препаратов к качественному лечению в соответствии с теми рекомендациями, которые имеются в России и Европе.
Профессор Бубнова рассказала собравшимся о международном исследовании, в котором Россия приняла участие 10 лет назад, в 2001 году. Тогда было показано, что качество жизни пациентов, страдающих стенокардией напряжения, оставляет желать лучшего, несмотря на то, что эти пациенты получали комбинированную терапию двумя и более препаратами. Более того, качество жизни больных в нашей стране оказалось хуже аналогичного показателя по другим странам, принимавшим участие в исследовании (рис. 5).
Проблема адекватности назначаемой терапии остается актуальной и по сей день. Но только ли врачи виноваты в том, что лечение оказывается недостаточно эффективным? В поисках ответа на этот вопрос в 2010 году в рамках крупного исследования «ПЕРСПЕКТИВА» было проведено анкетирование более 3000 пациентов из 40 городов России. В ходе данной работы выяснилось, что значительная часть пациентов вообще не желает принимать препараты (15% отказались бы от лечения даже в том случае, если лекарство выдавалось бы бесплатно) или предпочитает лечиться курсами, то есть прекращать прием, как только самочувствие улучшилось (рис. 6).
Впрочем, в ходе того же анкетирования были выявлены и положительные моменты: оказалось, что при назначении препарата доктора далеко не всегда руководствуются наличием данного средства в списке бесплатно выдаваемых лекарств, им гораздо важнее эффективность препарата в конкретном случае. Выяснилось также, что 90% врачей знают о существовании рекомендаций по лечению стабильной стенокардии и пользуются ими в своей повседневной практике. Однако около 70% докторов считают, что рекомендации необходимо дорабатывать и адаптировать к реальной жизни.
Целью исследования «ПЕРСПЕКТИВА» было изучение эффективности мер вторичной профилактики стабильной стенокардии. К сожалению, многие проблемы, существовавшие 10 лет назад, не утратили своей актуальности и сегодня: по-прежнему распространена артериальная гипертония, многие пациенты со стенокардией продолжают курить, часто встречается и проблема лишнего веса. Наблюдаются некоторые сдвиги в распространенности гиперхолестеринемии, однако значения общего холестерина и холестерина низкой плотности пока далеки от целевых значений. В ходе исследования были выявлены гендерные различия, например, частота сердечных сокращений у женщин хуже регулируется, больше и количество женщин, страдающих лишним весом, и это при том, что по статистике женщины чаще, чем мужчины, посещают врача.
Были освещены в выступлении М.Г. Бубновой и особенности постановки диагноза «стабильная стенокардия». По словам профессора, если раньше данное заболевание диагносцировалось преимущественно на основании жалоб больного и электрокардиограммы, то теперь стали чаще использовать метод холтеровского мониторирования. А вот тесты, связанные с физическими нагрузками, стали применяться реже, что совершенно недопустимо.
Если говорить о клиническом течении стенокардии у российских пациентов, то оно за прошедшие 10 лет существенно улучшилось: практически в два раза снизилось количество приступов стенокардии в неделю, также снизилось, что неудивительно, потребление нитроглицерина. Вообще, за период с 2001 по 2010 год существенно изменилась динамика назначения препаратов для лечения стенокардии (табл. 2).
Завершая свое вступление, М.Г. Бубнова подчеркнула, что на сегодняшний день в лечении пациентов со стабильной стенокардией существует достаточное количество проблем. Оставляют желать лучшего средний уровень артериального давления, параметры липидного обмена, у значительного количества пациентов сохраняется тяжелый функциональный класс. И одной из задач отечественной кардиологии является переход от количественного лечения, назначения 4–5 и более препаратов к качественному лечению в соответствии с теми рекомендациями, которые имеются в России и Европе.
Материал подготовила А. Лозовская
Новости на тему
13.02.2025
14.05.2024
Отправить статью по электронной почте
Ваш адрес электронной почты:
15–17 февраля 2011 года в Москве состоялся XII Всероссийский научно-образовательный форум «Кардиология 2011», посвященный вопросам профилактики и лечения сердечно-сосудистых заболеваний. Организаторами мероприятия выступили Министерство здравоохранения и социального развития РФ, Всероссийское научное общество кардиологов (ВНОК), Государственный научно-исследовательский центр профилактической медицины Росмедтехнологий, Национальное научное общество «Кардиоваскулярная профилактика и реабилитация», конгресс-оператор компания «МЕДИ Экспо».
Сердечно-сосудистые заболевания по-прежнему занимают первое место среди причин преждевременной смерти населения, а значит, система специализированной медицинской помощи должна и дальше расти, развиваться и совершенствоваться. Государство уделяет достаточно большое внимание данной проблеме, например, выделяя средства на строительство сосудистых центров, однако очевидно, что без наличия достаточного количества квалифицированных специалистов, кардиологов и терапевтов, пациенты не смогут получить медицинскую помощь высокого уровня. В значительной мере повышению квалификации медиков способствуют научно-практические конференции, форумы, конгрессы и симпозиумы. Так, врачи, посетившие XII Всероссийский научно-образовательный форум «Кардиология 2011», получили информацию о новейших достижениях медицинской науки в области лечения и реабилитации кардиологических больных непосредственно от ведущих специалистов, лучших кардиологов Российской Федерации. На лекциях, симпозиумах, школах в течение трех дней работы форума «Кардиология 2011» ведущие российские кардиологи ознакомили гостей и участников и с новейшими достижениями профилактической кардиологии с позиций доказательной медицины. Фрагменты некоторых выступлений мы приводим в информационном обзоре пленарного заседания последнего дня форума.
Сердечно-сосудистые заболевания по-прежнему занимают первое место среди причин преждевременной смерти населения, а значит, система специализированной медицинской помощи должна и дальше расти, развиваться и совершенствоваться. Государство уделяет достаточно большое внимание данной проблеме, например, выделяя средства на строительство сосудистых центров, однако очевидно, что без наличия достаточного количества квалифицированных специалистов, кардиологов и терапевтов, пациенты не смогут получить медицинскую помощь высокого уровня. В значительной мере повышению квалификации медиков способствуют научно-практические конференции, форумы, конгрессы и симпозиумы. Так, врачи, посетившие XII Всероссийский научно-образовательный форум «Кардиология 2011», получили информацию о новейших достижениях медицинской науки в области лечения и реабилитации кардиологических больных непосредственно от ведущих специалистов, лучших кардиологов Российской Федерации. На лекциях, симпозиумах, школах в течение трех дней работы форума «Кардиология 2011» ведущие российские кардиологи ознакомили гостей и участников и с новейшими достижениями профилактической кардиологии с позиций доказательной медицины. Фрагменты некоторых выступлений мы приводим в информационном обзоре пленарного заседания последнего дня форума.
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
