Статины: мифы и реальность. Управление рисками. Российский национальный конгресс кардиологов «Новые технологии – в практику здравоохранения». Сателлитный симпозиум компании «Сандоз»
- Аннотация
- Статья
- Ссылки
Современным целям применения гиполипидемической терапии, анализу эффективности и безопасности статинов при первичной и вторичной профилактике сердечно-сосудистой патологии был посвящен симпозиум, организованный компанией «Сандоз» в рамках Российского национального конгресса кардиологов «Новые технологии – в практику здравоохранения» (Москва, 25 сентября 2018 г.). На симпозиуме были представлены данные о частоте назначения статинов и достижения целевых уровней липидов в российской популяции пациентов. Особый акцент сделан на преимуществах применения генерического препарата Сувардио® (розувастатин).
Современным целям применения гиполипидемической терапии, анализу эффективности и безопасности статинов при первичной и вторичной профилактике сердечно-сосудистой патологии был посвящен симпозиум, организованный компанией «Сандоз» в рамках Российского национального конгресса кардиологов «Новые технологии – в практику здравоохранения» (Москва, 25 сентября 2018 г.). На симпозиуме были представлены данные о частоте назначения статинов и достижения целевых уровней липидов в российской популяции пациентов. Особый акцент сделан на преимуществах применения генерического препарата Сувардио® (розувастатин).




Дислипидемия и атеросклероз: от клинических рекомендаций к реальной клинической практике
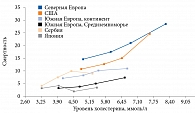
Руководитель отдела ангиологии ФГБУ «Национальный медицинский исследовательский центр кардиологии» Минздрава России, д.м.н., профессор Юрий Александрович КАРПОВ акцентировал внимание участников симпозиума на эволюции представлений о роли липидов в развитии сердечно-сосудистых заболеваний (ССЗ). Выступающий отметил, что еще в начале прошлого века академик Н.Н. Аничков и соавт. выдвинули гипотезу о том, что без холестерина (ХС) нет атеросклероза. Спустя 100 лет данная гипотеза была подтверждена результатами эпидемиологического исследования. В частности, доказана связь между уровнем холестерина в крови и частотой смертей от ишемической болезни сердца (ИБС) (рис. 1)1.
Позднее была установлена причинно-следственная связь между уровнем общего холестерина и риском сердечно-сосудистых событий (ССС) у пациентов 40 лет и старше2.
Безусловно, чем выше уровень холестерина, тем быстрее развиваются клинические проявления сердечно-сосудистых заболеваний. Так, в исследовании J.D. Horton и соавт. (2009) продемонстрировано, что пожизненная экспозиция крайне высоких уровней холестерина липопротеинов низкой плотности (ХС ЛПНП) у пациентов с семейной гиперхолестеринемией (ГХС) коррелирует с ранним развитием сердечно-сосудистых заболеваний3. В России, по данным эпидемиологического исследования ЭССЕ-РФ, распространенность ГХС как одного из факторов риска развития ССЗ достигает порядка 60%4.
По словам профессора Ю.А. Карпова, методы коррекции нарушений липидного обмена отражены в многочисленных рекомендациях, наиболее приемлемыми являются рекомендации Европейского общества кардиологов (European Society of Cardiology – ESC) и Европейского общества атеросклероза (European Atherosclerosis Society – EAS) 2016 г. Они в большей степени сходны с рекомендациями Национального общества по изучению атеросклероза (НОА) и Российского кардиологического общества (РКО) 2017 г. Алгоритм ведения пациентов прежде всего предусматривает оценку сердечно-сосудистого риска. Так, при наличии значимой (стеноз ≥ 50%) или осложненной атеросклеротической бляшки любой локализации пациентов относят к группе очень высокого риска и назначают статины. Целевой уровень ХС ЛПНП составляет менее 1,8 ммоль/л, согласно европейским рекомендациям, или менее 1,5 ммоль/л, согласно российским рекомендациям.
Статины заслуженно считаются базовыми препаратами для гиполипидемической терапии. Помимо липидоснижающего они продемонстрировали ряд плейотропных эффектов, которые также уменьшают риск сердечно-сосудистых событий, в первую очередь развития острого тромбоза5. Речь, в частности, идет о противовоспалительном, антиагрегантном воздействии, стабилизации атеросклеротических бляшек.
Роль статинов в снижении риска сердечно-сосудистых событий доказана в многочисленных исследованиях. Еще в исследовании 4S было установлено, что статины снижают риск общей смерти при ИБС на 30%6. В крупномасштабных исследованиях подтверждена эффективность статинов в первичной и вторичной профилактике ССС7, 8. Согласно результатам метаанализа 27 рандомизированных клинических исследований, включавших 174 тыс. участников, достижение целевого уровня ХС ЛПНП на фоне терапии статинами в значительной степени уменьшало риск основных сердечно-сосудистых событий9.
В крупномасштабном рандомизированном клиническом исследовании HOPE-3 у пациентов со средним (умеренным) риском развития сердечно-сосудистых событий терапия розувастатином в дозе 10 мг в отличие от плацебо способствовала достоверному его снижению10.
Согласно результатам наблюдения за участниками рандомизированного клинического исследования ASCOT, через 16 лет риск развития сердечно-сосудистой смерти у пациентов, изначально получавших статины, был на 15% ниже, чем у других участников исследования. Необходимо отметить, что в исследование были включены лица с артериальной гипертензией и другими факторами риска, за исключением ИБС. Авторы работы предположили, что связанная с приемом статинов стабилизация атеросклеротической бляшки оказывает положительное влияние и через много лет11.
В то же время анализ данных рутинной клинической практики показал, что статины назначают редко или в недостаточно эффективных дозах. Это подтверждают результаты российского исследования АРГО, в котором оценивались распространенность и эффективность лечения ГХС в амбулаторной практике12.
В исследование были включены 18 273 пациента (53% женщины) старше 30 лет, которые обратились за медицинской помощью к участковому врачу или кардиологу в период с октября 2013 г. по июль 2014 г. Гиперхолестеринемия обнаружена у 80,3% пациентов, при этом почти половине из них статины назначены не были. Большинство получавших лечение разными статинами (симвастатин, аторвастатин и розувастатин) не достигли целевого уровня общего холестерина (ОХС) из-за недостаточности доз препаратов. Так, розувастатин в дозе 40 мг получали только 0,7% больных.
В группе симвастатина целевой уровень ОХС < 4,0 ммоль/л отмечен у 4% пациентов, в группе аторвастатина – у 8%, в группе розувастатина – у 13% больных. Розувастатин в большей степени способствовал достижению жестких целей лечения.
Согласно результатам эпидемиологического исследования ЭССЕ-РФ, среди пациентов с ИБС 9,7% получали статины. Из них только 9,2% достигли рекомендованного целевого уровня ОХС < 1,8 ммоль/л4.
Какова обратная сторона отсутствия эффективного лечения?
H. Zhang и соавт. (2017) установили, что при прекращении терапии статинами частота случаев нефатального инфаркта миокарда (ИМ), инсульта и смерти от всех причин возрастает на 13%13. Таким образом, без эффективной терапии вероятность развития сердечно-сосудистых событий может повыситься и вернуться к исходным значениям.
Терапия статинами – один из наиболее эффективных способов профилактики сердечно-сосудистых заболеваний, но, к сожалению, ее востребованность в реальной клинической практике остается очень низкой. Прежде всего это связано с увеличением расходов на лечение.
Проблему доступности рассматриваемой терапии для пациентов позволяют решить генерики. К таковым относится препарат Сувардио® (розувастатин). В российском исследовании сравнивали эффективность препарата Сувардио® и оригинального препарата розувастатина у пациентов, перенесших острый ИМ. Сувардио® продемонстрировал сопоставимую с оригинальным препаратом розувастатина эффективность в снижении ХС ЛПНП через четыре недели лечения14.
Существуют три простых правила, которых следует придерживаться в клинической практике при назначении гиполипидемической терапии. Во-первых, необходимо определить уровень ХС ЛПНП (общего холестерина) и другие показатели. Во-вторых, установить сердечно-сосудистый риск и целевой уровень ХС ЛПНП. В-третьих, назначить терапию статинами и контролировать достижение целевого уровня ХС ЛПНП и побочные эффекты.
В заключение профессор Ю.А. Карпов сделал следующие выводы:
- гиперхолестеринемия – независимый фактор риска развития атеросклероза и сердечно-сосудистых осложнений;
- липидоснижающая терапия, главным образом статинами, является эффективным методом профилактики развития и лечения атеросклероза;
- неприменение статинов и назначение их в недостаточных дозах – одна из основных проблем амбулаторной практики в нашей стране.
Безопасность терапии статинами: соотношение риска и пользы
Как отметил ведущий научный сотрудник отдела профилактики метаболических нарушений ФГБУ «Национальный медицинский исследовательский центр профилактической медицины» Минздрава России, к.м.н. Надир Мигдатович АХМЕДЖАНОВ, несмотря на достигнутые в последние годы успехи, стандартизированные показатели смертности в нашей стране остаются высокими и в три раза превышают показатели смертности в зарубежных странах. Среди причин преждевременной смерти россиян первое место традиционно занимают болезни системы кровообращения – более 50% случаев. Согласно результатам эпидемиологического исследования ЭССЕ-РФ, основными факторами риска развития неинфекционных заболеваний в российской популяции являются повышенный уровень холестерина, повышенное артериальное давление, ожирение, повышенный уровень глюкозы, недостаточная физическая активность, избыточное потребление соли, недостаточное потребление овощей и фруктов, курение4.
В то же время типичный портрет пациента амбулаторно-поликлинического звена выглядит следующим образом: старше 70 лет, с артериальной гипертензией и рядом других заболеваний, например с ИБС, атеросклерозом коронарных артерий, гиперлипидемией и гиперхолестеринемией, хронической сердечной недостаточностью. Таким больным для более интенсивного снижения уровня холестерина показана терапия статинами в максимально эффективной дозе, в частности розувастатином в дозе 40 мг.
Пациентам с гиперхолестеринемией, относящимся к группе высокого и очень высокого сердечно-сосудистого риска, помимо медикаментозных следует назначать немедикаментозные методы лечения, прежде всего соблюдение диеты с ограничением употребления насыщенных жиров от общего калоража (таблица)15.
Однако последние данные свидетельствуют, что с более высокими показателями общей смертности ассоциируется повышенное потребление углеводов, а не жиров. Общее количество жиров и отдельные их виды не связаны с развитием ССЗ, ИМ или сердечно-сосудистой смертью. Кроме того, содержание насыщенных жиров имело обратную корреляцию с риском развития инсульта16.
Одним из существенных препятствий к снижению сердечно-сосудистой заболеваемости является курение. «Сегодня речь идет не о сокращении выкуриваемых сигарет, а о полном отказе от курения», – отметил выступающий. Если пациент с артериальной гипертензией и ГХС отказывается от табака, риск сердечно-сосудистых событий сокращается на 50%17.
Далее Н.М. Ахмеджанов проанализировал последние рекомендации НОА и РКО (2017)15. Выступающий отметил, что целевые уровни холестерина при очень высоком риске ССЗ существенно снизились – ХС ЛПНП < 1,5 ммоль/л и ОХС < 4,0 ммоль/л. Для их достижения рекомендуется назначать один из статинов в максимально возможной или переносимой дозе (класс рекомендаций I, уровень доказательности А). Если у пациентов с очень высоким риском не удается достичь целевого уровня ХС ЛПНП на монотерапии максимальной дозой статина или в комбинации с эзетимибом, назначается ингибитор пропротеиновой конвертазы субтилизин/кексинового 9-го типа (PCSK9) (класс рекомендаций IIa, уровень доказательности В).
Как часто следует контролировать уровень липидов на фоне такого лечения? Уровень липидов следует проверять через восемь недель от начала приема препаратов и один раз в шесть месяцев после достижения целевых значений лечения.
Наиболее выраженным эффектом в отношении снижения ХС ЛПНП обладает розувастатин. Преимущество разных доз розувастатина (10–80 мг) перед разными дозами аторвастатина (10–80 мг), правастатина и симвастатина (10–80 мг) через шесть недель применения продемонстрировано в исследовании STELLAR18.
Особый акцент докладчик сделал на профиле безопасности терапии статинами, отметив, что именно эта группа препаратов окружена большим количеством мифов.
Действительно ли статины настолько опасны?
Считается, что статины могут способствовать развитию сахарного диабета (СД) 2 типа. Однако подавляющее большинство (83,7%) пациентов с сахарным диабетом умирают от инфаркта миокарда и инсульта19. Кроме того, метаанализ 13 рандомизированных клинических исследований (n = 91 140) показал, что при длительной терапии статинами на каждый дополнительный случай диабета предотвращается 5,5 сердечно-сосудистого события20, 21. При этом, чтобы он развился, необходимо лечить 498 больных высокими дозами статинов в течение пяти лет.
Следовательно, риск развития СД на фоне терапии статинами низкий. Поэтому в российских рекомендациях по диагностике и коррекции липидного обмена указано, что риск возникновения СД не должен влиять на решение о назначении статинов15. Европейские эксперты рекомендуют гиполипидемическую терапию статинами всем пациентам с СД 1 и 2 типов старше 40 лет, поскольку потенциальная польза от снижения риска сердечно-сосудистых катастроф превышает возможные риски.
Не подтвердилось также отрицательное влияние статинов на когнитивные функции22.
При этом установлено, что на фоне приема статинов у пациентов с хронической болезнью почек частота ССС снижается на 20%. Кроме того, согласно результатам метаанализа, у пациентов с нарушенной функцией почек терапия статинами не ухудшала течение хронической почечной недостаточности23.
Терапия статинами способствовала уменьшению риска развития желчекаменной болезни.
Статины не ухудшали прогноз при хронических вирусных гепатитах и исключительно редко способствовали прогрессированию печеночной недостаточности. Умеренное асимптомное повышение уровня трансаминаз, в частности аланинаминотрансферазы, не достигло клинической значимости22.
На фоне терапии статинами отмечено снижение риска развития инсульта. Так, в исследовании SPARKL снижение ЛПНП на 1 ммоль/л ассоциировалось с уменьшением риска развития ишемического инсульта на 15–35%. Несмотря на то что в данном исследовании наблюдалось незначительное повышение частоты геморрагических инсультов у пациентов с инсультами в анамнезе, в рандомизированных и когортных исследованиях эти данные подтверждены не были22.
На сегодняшний день какие-либо данные, свидетельствующие о роли статинов в развитии онкологических заболеваний, отсутствуют. Более того, применение статинов сопряжено со снижением риска развития колоректального рака на 50%, рака простаты на 21%24, 25. У пациентов с семейной гетерозиготной ГХС, принимавших статины, смертность от фатальных онкологических заболеваний снижалась на 37%. В такой же степени указанные препараты способствовали профилактике осложнений ИБС у этой категории пациентов26.
Перечисленные выше факты позволяют утверждать, что польза от применения статинов значительно превосходит возможные риски. Главное – выбрать наиболее оптимальный для пациента препарат.
Согласно отечественным рекомендациям по рациональной фармакотерапии пациентов с сердечно-сосудистыми заболеваниями, при выборе препарата прежде всего следует оценить, насколько широко он зарегистрирован в зарубежных странах и в первую очередь в США. Розувастатин (компания «Сандоз») представлен в «Оранжевой книге» («Orange Book») Управления по санитарному надзору за качеством пищевых продуктов и медикаментов. В нее включают зарегистрированные лекарственные препараты с доказанной терапевтической эквивалентностью. Согласно результатам российского исследования, препарат Сувардио® сопоставим по эффективности с оригинальным препаратом розувастатина [14]. Кроме того, он имеет достаточно низкую стоимость.
Препарат Сувардио® выпускается в удобной экономичной упаковке – 10 мг № 90. «Этого количества хватает на три месяца терапии», – констатировал Н.М. Ахмеджанов.
Вопросы приверженности терапии статинами. Как развеять сомнения пациентов
Атеросклероз сосудов как опасное заболевание известно с незапамятных времен. Синдром стенокардии впервые был описан в XVIII в., а тромбоз коронарных артерий при остром инфаркте миокарда – только в XX в. По словам заведующего Центром лечения критической сердечной недостаточности ФГБУ «Национальный медицинский исследовательский центр трансплантологии и искусственных органов им. акад. В.И. Шумакова», профессора кафедры кардиологии ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, члена-корреспондента Российской академии наук, д.м.н. Алексея Олеговича ШЕВЧЕНКО, наиболее распространенными среди инфарктов считаются острые инфаркты миокарда 1 и 2 типов. Они встречаются в 66–92 и 3–24% случаев. Первый связан с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или разрушение, растрескивание или расслоение.
Как отметил выступающий, на сегодняшний день большую опасность представляет острый атеротромбоз.
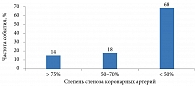
Острый атеротромбоз чаще, чем хроническая ишемия, становится причиной смерти и мозгового инсульта. Субстрат атеротромбоза более чем в 70% случаев представлен бессимптомными атеросклеротическими бляшками, которые могут формироваться даже в молодом возрасте и стать причиной внезапной катастрофы27.
Именно бессимптомная атеросклеротическая бляшка считается самой частой причиной острого атеротромбоза (рис. 2)28. Так, по данным экспертов ESC, острый мозговой инсульт или инфаркт миокарда в 49% случаев может развиться на фоне полного благополучия29.
В настоящее время наиболее эффективными антиатеросклеротическими средствами признаны статины. К положительным эффектам препаратов следует отнести снижение риска смерти, острых атеротромботических событий и, возможно, развития целого ряда патологий. При этом побочные эффекты такой терапии сильно преувеличены.
Существуют три основных принципа назначения статинов:
- чем раньше, тем лучше (назначать сразу при выявлении показаний – риск ССЗ, диагноз ССЗ, высокий уровень холестерина, СД 2 типа, хроническая болезнь почек);
- чем дольше, тем лучше;
- чем ниже доза, тем лучше (для первичной профилактики, например, доза розувастатина повышается до 20 мг, для вторичной – до 40 мг с учетом переносимости).
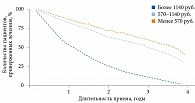
Серьезным препятствием к достижению необходимого эффекта статинотерапии может стать низкая приверженность пациентов лечению.
Реальность такова, что цена низкой приверженности – увеличивающиеся затраты на здравоохранение, рост заболеваемости, частоты госпитализаций и смертей. M. Serban и соавт. (2017) доказали, что у пациентов, переставших принимать статины, риски ССС возрастал в два раза30.
К факторам, определяющим низкую приверженность лечению статинами, относятся женский пол, возраст, низкий социальный и экономический статус, отсутствие симптомов, депрессия и деменция. Безусловно, стоимость статинов также влияет на комплаентность больного, особенно при необходимости длительного применения (рис. 3)31.
Как можно повысить приверженность пациентов лечению? Прежде всего следует упростить режим приема препарата и снизить его стоимость. Исходя из этого, препаратом выбора для длительной терапии может стать Сувардио® (розувастатин). К его главным преимуществам следует отнести возможность достижения целевых уровней ХС ЛПНП, что сопоставимо с оригинальным розувастатином, доступную стоимость и удобство применения14.
Следующий шаг – необходимо сформировать у больного привычку выполнять назначенные рекомендации. По мнению профессора А.О. Шевченко, первое, что необходимо донести до больного: «Нам это нужно, но без вас мы ничего не сделаем, потому что именно вы – эксперт своей жизни».
Следует учитывать, что изменение привычек и развитие приверженности – процесс стадийный. Поэтому, прежде чем начать убеждать пациента в необходимости каких-либо изменений, следует оценить стадию его готовности к таковым. Первая стадия – допроблемная, когда пациент недостаточно информирован и пребывает в неведении о своем состоянии. Вторая стадия – пациент готов действовать в обозримом будущем, предположительно через шесть месяцев. Пока же он взвешивает все за и против. Третья стадия – пациент готов действовать прямо сейчас, что, по мнению психологов, означает через один месяц. Четвертая и пятая стадии считаются активными. Пациент уже начал применять статины и не намерен прерывать лечение.
Клинический опыт показывает, что приверженность больного терапии статинами может варьироваться в зависимости от ее длительности. Чтобы предупредить рецидив, необходимо наладить систему обратной связи. Это предполагает непрерывный мониторинг состояния пациента и своевременное его мотивирование на продолжение лечения.
«Большинство пациентов не готовы к изменениям, принятию чего-то нового, поэтому следует ставить реалистичные цели и шаг за шагом двигаться к их достижению», – пояснил профессор А.О. Шевченко в заключение.
Заключение
На сегодняшний день статины – одна из наиболее изученных групп препаратов, способных снижать сердечно-сосудистую заболеваемость и смертность. Важно, что польза от терапии статинами значительно превосходит потенциальные риски. Поэтому препараты данной группы по праву занимают одну из ключевых позиций в международных и отечественных клинических рекомендациях по лечению и профилактике ССЗ. К сожалению, востребованность статинов и приверженность пациентов такому лечению в реальной клинической практике остается низкой. Одна из причин этого – высокая стоимость лечения. В этом отношении широкое внедрение качественных генериков розувастатина представляется достойной альтернативой оригинальным препаратам. К таковым относится препарат Сувардио®. Результаты исследования доказали терапевтическую эквивалентность Сувардио® оригинальному розувастатину.
Сувардио® обеспечивает достижение целевых уровней ХС ЛПНП и отличается доступной стоимостью. По данным ООО «Ай Эм Хэлс» на сентябрь 2018 г., Сувардио® является самым доступным розувастатином в дозе 10 и 20 мг. Это показал анализ средней розничной цены розувастатинов в аналогичных дозах, разрешенных к продаже на территории России.
Одной упаковки препарата (10 мг № 90) хватает на три месяца терапии.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.