Тревожный век, тревожные сердца. XV междисциплинарная конференция «Вейновские чтения». Сателлитный симпозиум компании «Эгис»
- Аннотация
- Статья
- Ссылки



Тревожно-депрессивные расстройства в XXI в.
Открыла симпозиум заслуженный врач РФ, руководитель отдела терапии психических и поведенческих расстройств Национального медицинского исследовательского центра психиатрии и наркологии им. В.П. Сербского, д.м.н., профессор Алла Сергеевна АВЕДИСОВА сообщением о современных подходах к классификации и характеристике тревожно-депрессивных расстройств. Она отметила, что современный взгляд на диагностику и особенности течения тревожно-депрессивных расстройств формировался постепенно. В Диагностическом и статистическом руководстве по психическим расстройствам (Diagnostic and Statistical Manual of Mental Disorders – DSM) II и III изданий тревога и малые депрессии рассматривались как невроз. Было принято строгое разделение между тревожными и депрессивными (аффективными) расстройствами с жесткими критериями исключения, которые были чуть смягчены в классификациях DSM-III-R и DSM-IV. В DSM-V депрессивные и тревожные расстройства по-прежнему строго разделены. Впервые новая категория «смешанное тревожно-депрессивное расстройство» появилась в Международной классификации болезней (МКБ) 10-го пересмотра на основании широкой распространенности тревожно-депрессивных расстройств в клинической практике как в общей, так и специализированной медицинской сети. «Это отвечает той ситуации, которую нам приходится наблюдать в нашей работе», – подчеркнула профессор А.С. Аведисова. Коморбидность депрессии с тревогой, по данным исследований, достигает 90%. Особенно высокий уровень коморбидности депрессии отмечается у пациентов с генерализованным тревожным и паническим расстройствами1.
Сегодня рассматриваются три основные гипотезы взаимосвязи тревоги и депрессии. Сторонники первой гипотезы придерживаются мнения, что тревога и депрессия могут иметь общие клинические симптомы и совпадать по времени возникновения. Однако при этом они являются самостоятельными расстройствами и отражают два наиболее важных, но отличных состояния человека – страх и печаль. Тревога может быть адаптивным, повышающим копинг-механизмы, а не патологическим, как депрессия, феноменом. В качестве еще одного аргумента в пользу этой теории приводится тот факт, что при депрессии и тревоге обнаружены противоположные биологические корреляты (число глюкокортикоидных рецепторов, реакция на дексаметазоновый тест).
В соответствии со второй гипотезой, депрессия развивается вследствие тревоги. С эволюционной точки зрения первичным феноменом является тревога, которая уже у животных выражается беспокойством в отсутствие пищи и избеганием опасности. Эту гипотезу подтверждает тот факт, что тревога появляется у больных раньше, чем депрессия. Так, тревожные расстройства предшествуют депрессии у 2/3 пациентов.
Третья гипотеза предполагает, что в основе тревоги и депрессии лежит общий, более широкий синдром, и поэтому они ошибочно находятся в разных рубриках классификационных систем. Представление о том, что тревога и депрессия – единое заболевание, привлекает все больше последователей. В рамках этой гипотезы подчеркиваются лингвистическое, генетическое родство тревоги и депрессии, высокая схожесть факторов риска, а также эффективность антидепрессантов при депрессии и тревоге. Сторонники этой версии отмечают также, что наиболее распространенной формой аффективных расстройств является смешанное тревожно-депрессивное расстройство.
Широкое распространение в современной практике получила трехсторонняя модель тревоги и депрессии L.A. Clark и D. Watson, объясняющая взаимосвязь депрессивных и тревожных нарушений. В рамках модели рассматриваются негативный аффект (общий субъективный дистресс, включающий гнев, тревогу, раздражительность, вину, страх), соматовегетативная гипервозбудимость, вовлеченная в формирование тревоги, и низкий позитивный аффект, характерный для депрессии.
Профессор А.С. Аведисова отметила, что современный алгоритм лечения тревожно-депрессивных расстройств подразумевает комплексный подход с использованием препаратов широкого спектра действия, обладающих благоприятным профилем безопасности. Одним из таких препаратов является венлафаксин (Велаксин). Препарат характеризуется дозозависимым влиянием на все нейромедиаторные системы, вовлеченные в патогенез тревожно-депрессивных расстройств. В дозе до 125 мг у препарата наблюдается преимущественно серотонинергическая активность, от 150 до 225 мг – отчетливое норадренергическое влияние, а в дозе свыше 225 мг – дофаминергическое действие. Тройное действие Велаксина обеспечивает его эффективность в терапии депрессии любой степени тяжести.
Сравнительная оценка эффективности и безопасности современных антидепрессантов в лечении большого депрессивного расстройства показала, что венлафаксин, наряду с амитриптилином, дулоксетином и миртазапином, оказывал наиболее выраженное действие2. Метаанализ исследований применения венлафаксина (Велаксин) при генерализованном тревожном расстройстве подтвердил не только высокую эффективность препарата по сравнению с плацебо, но и хорошую переносимость3.
Обобщая результаты клинических исследований, можно заключить, что Велаксин обладает быстрым, мощным и сбалансированным действием, а также благоприятным профилем переносимости, что обусловливает целесообразность его применения при различных клинических вариантах тревожно-депрессивных расстройств.
Психосоматические расстройства
Как отметила главный научный сотрудник отделения лечения пограничных расстройств и психотерапии, руководитель международного отдела Национального медицинского исследовательского центра психиатрии и неврологии им. В.М. Бехтерева, д.м.н. Анна Владимировна ВАСИЛЬЕВА, со времен античности сохраняется интерес к пониманию причин психосоматических расстройств. Еще Гиппократ определял истерию как эмоциональные и психовегетативные нарушения, которые развиваются у женщин из-за «блуждания» матки по организму и сдавливания различных органов, вызывающего многообразие труднообъяснимых, изменчивых симптомов. Конец XIX в. ознаменовался повышением интереса исследователей к вопросам взаимосвязи психики и соматики. Французский психиатр J.M. Charcot впервые рассмотрел истерию как психическое заболевание и заложил основу учения о психогенной природе истерии.
Известно, что женский организм имеет более сложные механизмы нейрогуморальной регуляции по сравнению с мужским, поэтому у женщин чаще встречаются психосоматические нарушения. В частности, аффективные расстройства, связанные с репродуктивным циклом: психические нарушения, связанные с менструальным циклом и предменструальным периодом, расстройства адаптации, связанные с репродуктивным выбором, депрессивные расстройства перинатального периода, перименопаузальные психические расстройства. Целый комплекс психосоматических симптомов (психических, вегетативно-сосудистых и обменно-эндокринных проявлений) характерен для предменструального синдрома, который возникает в результате колебания на протяжении менструального цикла уровня половых гормонов, воздействующих на нейромедиаторные системы головного мозга.
Важным компонентом психосоматических процессов является соматизация – склонность переживать психологический стресс на физиологическом уровне. По данным исследований, распространенность соматизации в первичной медицинской сети составляет 10–30%4. Необходимо отметить, что в формирование соматизации прежде всего вносят вклад особенности воспитания в детстве, поскольку именно в этот период человек учится выражать свое психическое неблагополучие соматическим языком.
Создатель когнитивно-поведенческой терапии A. Beck определял тревожно-когнитивные расстройства как универсальные реакции, возникающие в ситуациях реальной или воображаемой потери витального источника, исключения из референтной группы или потери имеющегося социального статуса. Исходя из этого определения, можно представить, что в клинической практике врача любой специальности встречаются пациенты с сопутствующими тревожно-депрессивными состояниями. У таких больных развиваются нозогенные реакции, связанные с патологическими личностными реакциями на психотравмирующий факт болезни и ее последствия. При этом патологическое отношение к собственной болезни может быть полярным: от ухода в болезнь до ее отрицания.
В целом, под психосоматическими расстройствами понимают соматические нарушения, возникающие под влиянием комплекса психосоциальных факторов при биоконституциональной предрасположенности. Выделяют следующие общие признаки психосоматических расстройств:
- хроническое течение;
- значительная роль психического стресса в проявлении, развитии и течении заболевания;
- преморбидные личностные характеристики;
- недостаточная эффективность традиционных схем лечения;
- положительный эффект от психофармакотерапии.
В свою очередь соматогенные расстройства представляют собой психические нарушения, развивающиеся в результате нейротоксического эффекта соматического заболевания. Есть целый ряд неврологических патологий, которые сопровождаются тревогой: судорожные расстройства, опухоли центральной нервной системы, инсульт, травматические повреждения головного мозга. Кроме того, тревожные расстройства часто сопутствуют неврологическим нарушениям в пожилом возрасте. Среди клинических форм патологической тревоги выделяют приступообразную, постоянную, постстрессовую (ситуационную).
В терапии тревожных расстройств применяют анксиолитики, в частности специфические анксиолитики – транквилизаторы (бензодиазепиновые, небензодиазепиновые) и неспецифические анксиолитики (антидепрессанты, нейролептики, ноотропы, снотворные средства, седативные средства растительного происхождения, бета-адреноблокаторы, блокаторы кальциевых каналов, центральные антигипертензивные вещества, гормональные препараты).
Тофизопам (Грандаксин) – атипичный бензодиазепин с вегетокорригирующей активностью, в отличие от многих препаратов этой группы, не обладает снотворным расслабляющим мышцы эффектом и может использоваться в дневное время, в том числе у пожилых пациентов. При лечении тофизопамом не развивается привыкания к препарату, не возникают синдром зависимости и синдром отмены. Одно из преимуществ Грандаксина – быстрое наступление клинического эффекта. Так, уже через 60 минут после приема одной таблетки Грандаксина уровень тревоги снижается на 28%5.
При коротком воздействии стрессогенного фактора целесообразно применение Грандаксина в качестве стрессопротектора для коррекции тревоги и проявлений соматодегенеративных нарушений по 50–100 мг однократно. При лечении тревожных расстройств Грандаксин назначают по 50–100 мг два-три раза в сутки, курсом два-три месяца. При длительно текущих психосоматических заболеваниях дозу Грандаксина увеличивают до 300 мг, а длительность терапии – до трех месяцев.
Благоприятный профиль безопасности позволяет применять Грандаксин практически во всех областях медицины. Одно из показаний назначения Грандаксина – предменструальный синдром. Установлено, что прием препарата по 100 мг в сутки в течение восьми недель способствовал уменьшению выраженности эмоционально-вегетативных расстройств и других проявлений предменструального синдрома (тревожности, депрессии, боли, расстройств сна, синдрома гипервентиляции)6.
Буспирон (Спитомин) – анксиолитик нового класса для курсового лечения тревожных и депрессивных расстройств, не вызывающий избыточной сонливости, привыкания и зависимости. Буспирон оказывает анксиолитическое и антидепрессивное действие, нормализуя работу серотонинергической и дофаминергической систем. Парциальный агонист серотониновых 5-HT1A-рецепторов (пресинаптических и постсинаптических) буспирон снижает активность серотониновых нейронов. Он равен или превосходит бензодиазепины по анксиолитической активности. По данным исследования, в результате приема препарата Спитомин и проведения когнитивно-поведенческой терапии у пациентов с паническим расстройством отмечалась положительная динамика: снизился уровень тревоги (и психический, и соматический компонент), нормализовалось настроение, улучшилось общее клиническое состояние при сохранении склонности к переживанию тревоги, обусловленной качествами личности больных.
Механизм действия препарата Спитомин позволяет использовать его для усиления действия антидепрессантов. Добавление буспирона к селективным ингибиторам обратного захвата серотонина в течение четырех недель в два раза уменьшало выраженность симптомов депрессии и помогало достичь ремиссии депрессии у 54% пациентов, принимавших ранее селективные ингибиторы обратного захвата серотонина без эффекта. Буспирон также нивелирует негативное влияние длительного приема антидепрессантов7. В частности, его использование позволяет улучшить сексуальную функцию в 60% случаев с сексуальными расстройствами, возникшими на фоне антидепрессантов8.
При психосоматических расстройствах помимо медикаментозного лечения применяют методы психотерапии. На фоне фармакотерапии улучшается психоэмоциональный фон и снижается тревога, что дает доступ к чувствам, подавленным основными аффектами (депрессией и тревогой), и помогает лучше понять сущность нарушения. Редукция острых симптомов (тревоги, тяжелой депрессии) уменьшает чувство беспомощности. Пациенту удается решить больше проблем во время психотерапии. Он смелее говорит о страхах и фантазиях, не опасаясь потерять контроль над аффектами.
Таким образом, тофизопам (Грандаксин) и буспирон (Спитомин) могут быть полезны в различных клинических ситуациях. Грандаксин применяется при неврозах и неврозоподобных состояниях, реактивной депрессии с умеренно выраженными психопатологическими симптомами, расстройстве психической адаптации, климактерическом синдроме, предменструальном синдроме, кардиалгии, алкогольном абстинентном синдроме, миастении, миопатии, неврогенных мышечных атрофиях и других патологических состояниях с вторичными невротическими симптомами, когда противопоказаны анксиолитики с выраженным миорелаксирующим действием. Спитомин назначают при генерализованном тревожном расстройстве, паническом расстройстве, синдроме вегетативной дисфункции, а также в качестве вспомогательной терапии при алкогольном абстинентном синдроме и депрессивных расстройствах.
Эволюция психовегетативной концепции
Заведующий кафедрой неврологии Российской медицинской академии непрерывного профессионального образования, д.м.н., профессор Олег Семенович ЛЕВИН подробно рассказал о становлении концепции развития психовегетативных расстройств в историческом аспекте.
Представления о происхождении психовегетативных нарушений формировались на протяжении многих веков. Еще в античные времена люди размышляли о роли мозга в регуляции работы организма. В процессе развития человечества возник целый ряд теорий, объясняющих взаимосвязь нервной системы и функционирования организма в целом. Среди научных работ, повлиявших на становление психовегетативной концепции, можно назвать теорию психофизического параллелизма голландского философа XVII в. B. Spinoza, трактат «Влияние страстей на расстройства тела» (1788) английского врача W. Falkoner. В 1818 г. немецкий врач I. Heinroth первым ввел термин «психосоматика», а в 1871 г. американский врач J. Costa описал синдром, названный позднее соматоформной вегетативной дисфункцией, также известный как синдром Да Коста и «сердце солдата». Значительный вклад внесли J.M. Charcot, автор учения о психогенной природе истерии, и J. Babinski, который в отличие от J.M. Charcot определял истерию как патологическое состояние, вызванное внушением (питиатизм). Всем хорошо знакомы работы ученых русской терапевтической школы Г.А. Захарьина, С.П. Боткина, Д.Д. Плетнева, Р.А. Лурии.
Для описания психовегетативных расстройств было предложено множество терминов. Так, на смену синдрому раздраженного сердца пришел синдром солдатского сердца, потом синдром усилия. В начале XX в. появился термин «нейроциркуляторная астения». Позже сформировался неврологический термин «функциональные вегетативные расстройства», который используется и поныне. Кроме того, появились такие определения, как стрессовая психофизиологическая реакция, посттравматическое стрессовое расстройство, синдром хронической усталости. В России термин «нейроциркуляторная астения» не нашел широкого применения, а потом был заменен на «нейроциркуляторную дистонию». Вскоре проявления всех форм расстройств вегетативной регуляции стали обозначать «вегетативной дистонией».
Далее профессор О.С. Левин рассмотрел основные принципы систематизации вегетативных расстройств, начав с деления на органические и неорганические (функциональные) нарушения. Функциональные вегетативные расстройства не связаны с известными структурными, нейромедиаторными, метаболическими нарушениями, даже при многолетнем течении не вызывают стойких необратимых изменений, а динамика симптомов соответствует логике психологических факторов. Эти нарушения могут возникать на органическом фоне, но способны полностью исчезать при внушении и применении плацебо. Вегетативные расстройства органической природы формируются вследствие известных структурных, нейромедиаторных, метаболических нарушений и потенциально способны стать причиной стойких необратимых изменений. В подобных случаях динамика симптомов соответствует логике развития заболевания, хотя эти расстройства могут сопровождаться функциональными нарушениями, а также реагировать на внушение и плацебо.
Различают первичные и вторичные вегетативные расстройства. Первичные нарушения, которые чаще всего связаны с врожденными особенностями, характеризуются непосредственным вовлечением вегетативных структур. При этом облигатные вегетативные симптомы всегда отмечаются на ранней стадии и доминируют на протяжении всего течения заболевания. Вторичные нарушения рассматриваются как осложнение основного заболевания. Они могут проявляться на поздней стадии и не превалировать в клинической картине заболевания. Кроме того, вегетативные расстройства подразделяют на центральные, периферические и смешанные. В свою очередь среди периферических нарушений выделяют генерализованные, региональные и фокальные.
Сегодня разработаны методики, которые позволяют выявить детальные нарушения тонких вегетативных структур. Стало понятно, что многие синдромы, которые раньше считались чисто невротическими, связаны с определенными вегетативными нарушениями. Яркий пример генерализованного вегетативного расстройства – периферическая вегетативная недостаточность, приводящая к дисфункции сердечно-сосудистой системы (ортостатической гипотензии, гипотензии после приема пищи, гипертензии в положении лежа, снижению вариабельности сердечного ритма/фиксированному пульсу/тахикардии покоя, постуральной тахикардии, безболезненной ишемии миокарда) и желудочно-кишечного тракта (дисфункции пищевода, гастропарезу, нейрогенной энтеропатии, холецистопатии, дисфункции слюнных желез, энтеральной гормональной системы).
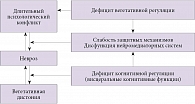
Достаточно долго в области психосоматических нарушений господствовала парадигма, что такие заболевания, как артериальная гипертензия, бронхиальная астма, сахарный диабет, являются психосоматическими заболеваниями, вызванными неврозами. Действительно, если у пациента стресс ведет к определенным отклонениям от гомеостаза, длительному психологическому конфликту, который вызывает более стойкие вегетативные нарушения, то в результате формируется болезнь. Однако исследования последних лет показали неоднозначность этого подхода. У больных с невротическими нарушениями соматическая патология встречается гораздо реже, чем у больных без неврозов. Невроз «защищает» больного от соматической патологии, поэтому нельзя назвать эти болезни чисто психосоматическими. Чаще можно увидеть обратную ситуацию. Больной артериальной гипертензией, сахарным диабетом, бронхиальной астмой испытывает существенные затруднения в психологической адаптации, и психосоматические проявления в данном случае вызваны первичной соматической патологией, а не наоборот. Согласно психовегетативной концепции, дефицит когнитивной регуляции (висцеральных когнитивных функций) и вегетативной регуляции приводят к ослаблению защитных механизмов, дисфункции нейромедиаторных систем. При этом дефицит вегетативной регуляции способствует хронизации симптомов невроза, становясь причиной развития вегетативной дистонии (рисунок).
В лечении психовегетативных расстройств используют специальные методики («малых воздействий», плацебо), комплементарные методы, вегетотропные средства, а также фармакологические препараты (анксиолитики, антидепрессанты). В последние годы в программе системной коррекции психовегетативных расстройств все шире применяются методы психотерапии, в частности когнитивно-поведенческая терапия. Перспективным направлением в психотерапии различных психовегетативных нарушений считается новый метод майндфулнесс, который позволяет развить навыки саморегуляции эмоционального и физического состояния.
Особое место среди лекарственных препаратов для лечения легких и умеренных психовегетативных расстройств занимает тофизопам (Грандаксин). С одной стороны, он уменьшает тревожность, с другой – не вызывает седативного эффекта. Препарат обладает вегетостабилизирующим и анксиолитическим свойством. По данным исследований, введение в схему терапии больных с вегетативными расстройствами Грандаксина значительно повышает эффективность терапии. Доказано значимое снижение выраженности симптомов вегетативных расстройств, астении, улучшение качества сна на фоне хорошей переносимости и безопасности препарата. Оценка эффективности Грандаксина в лечении пациентов с психовегетативным синдромом показала, что у 93% больных уменьшилась выраженность симптомов расстройства вегетативной нервной системы, симптомов астении, тревожности, депрессии, а также эмоционального напряжения и расстройств сна. На фоне приема Грандаксина у пациентов улучшились качество жизни и состояние здоровья. При этом у 78% больных положительный эффект сохранялся в течение двух месяцев9.
Заключение
Принципы лечения тревожно-депрессивных расстройств базируются на комплексном подходе и включают методы психотерапии и психофармакотерапии. К препаратам первой линии лечения хронических тревожных расстройств и депрессии относятся бензодиазепины и антидепрессанты.
Антидепрессант Велаксин (венлафаксин) – сбалансированный мощный ингибитор обратного захвата серотонина и норадреналина. Венлафаксин оказывает тройное действие, поскольку ингибирует нейромедиаторы не только серотонина, норадреналина, но и дофамина в зависимости от дозы. В дозе 75–125 мг/сут препарат действует как ингибитор обратного захвата серотонина, в дозе 125–225 мг/сут – серотонина и норадреналина, в дозе 225–375 мг/сут – серотонина, норадреналина и дофамина. В исследованиях продемонстрирована эффективность Велаксина при легких и умеренных депрессиях, психосоматических расстройствах, а также соматической и неврологической патологии. Следует отметить благоприятный профиль переносимости и безопасности Велаксина, минимальный риск развития побочных эффектов.
Грандаксин (тофизопам) относится к классу атипичных бензодиазепиновых транквилизаторов. Однако Грандаксин – анксиолитик без седативного действия, он не влияет на психомоторную и интеллектуальную деятельность. Препарат оказывает противотревожный и вегетостабилизирующий эффект. Грандаксин обладает очень низкой токсичностью, его отличает благоприятный профиль безопасности. Даже длительный прием Грандаксина не вызывает привыкания, а также синдрома зависимости или отмены. Уникальные свойства обусловили широкое использование Грандаксина в клинической практике при лечении психовегетативных расстройств. Среди дополнительных преимуществ Грандаксина – удобный режим дозирования и невысокая стоимость.
Спитомин (буспирон) – небензодиазепиновый анксиолитик. Механизм действия буспирона связан с влиянием на серотонинергическую и дофаминергическую системы. Он селективно блокирует пресинаптические дофаминовые рецепторы и повышает скорость возбуждения дофаминовых нейронов среднего мозга. Благодаря фармакодинамике Спитомин не обладает седативным и миорелаксирующим эффектом, оказывает выраженное анксиолитическое действие, не нарушая когнитивных функций и скорости психомоторных реакций. По данным исследований, Спитомин – эффективное и безопасное средство для длительной моно- или комбинированной терапии тревожных и депрессивных расстройств.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.