Динамика показателей тревоги, депрессии, физического и когнитивного функционирования в раннем восстановительном периоде инсульта: клинико-морфометрическое исследование и возможность использования методов виртуальной реальности
- Аннотация
- Статья
- Ссылки
- English
Цель – соотнести размеры ДК и таламуса на основании данных компьютерной томографии головного мозга с различными показателями функционирования у пациентов в раннем восстановительном периоде церебрального ишемического инсульта (ИИ) и их динамикой в процессе реабилитации.
Материал и методы. В группу исследования были включены 102 (68% мужчин, 21% женщин) пациента позднего трудоспособного возраста, которые проходили курс реабилитационных мероприятий в раннем восстановительном периоде ИИ с применением клинической оценки аффективных, физических и когнитивных нарушений и воксельного изменения ДК и таламуса на основании результатов проведенной в остром периоде ИИ компьютерной томографии головного мозга. Все обследованные дали добровольное информированное согласие на участие в исследовании. Дизайн исследования одобрен локальным этическим комитетом Башкирского государственного медицинского университета.
Результаты. Показано отсутствие корреляционной зависимости между размерами исследованных церебральных структур и восстановлением ментального здоровья. Динамика показателей тревоги, депрессии и индекса по шкале реабилитационной маршрутизации продемонстрировала отрицательную корреляционную связь с поперечными размерами обоих таламусов.
Заключение. Реабилитационный потенциал в отношении когнитивных нарушений не зависит от морфометрических показателей префронтальной ДК и таламусов. Для ограничения жизнедеятельности и функционирования, в том числе психического (данные о тревоге и депрессии), значение могут иметь поперечные размеры таламусов, измеренные по данным рентгеновской компьютерной томографии в острейшем периоде церебрального ИИ. Перспективным направлением реабилитации таких пациентов является включение в схему лечения методов с использованием элементов виртуальной реальности.
Цель – соотнести размеры ДК и таламуса на основании данных компьютерной томографии головного мозга с различными показателями функционирования у пациентов в раннем восстановительном периоде церебрального ишемического инсульта (ИИ) и их динамикой в процессе реабилитации.
Материал и методы. В группу исследования были включены 102 (68% мужчин, 21% женщин) пациента позднего трудоспособного возраста, которые проходили курс реабилитационных мероприятий в раннем восстановительном периоде ИИ с применением клинической оценки аффективных, физических и когнитивных нарушений и воксельного изменения ДК и таламуса на основании результатов проведенной в остром периоде ИИ компьютерной томографии головного мозга. Все обследованные дали добровольное информированное согласие на участие в исследовании. Дизайн исследования одобрен локальным этическим комитетом Башкирского государственного медицинского университета.
Результаты. Показано отсутствие корреляционной зависимости между размерами исследованных церебральных структур и восстановлением ментального здоровья. Динамика показателей тревоги, депрессии и индекса по шкале реабилитационной маршрутизации продемонстрировала отрицательную корреляционную связь с поперечными размерами обоих таламусов.
Заключение. Реабилитационный потенциал в отношении когнитивных нарушений не зависит от морфометрических показателей префронтальной ДК и таламусов. Для ограничения жизнедеятельности и функционирования, в том числе психического (данные о тревоге и депрессии), значение могут иметь поперечные размеры таламусов, измеренные по данным рентгеновской компьютерной томографии в острейшем периоде церебрального ИИ. Перспективным направлением реабилитации таких пациентов является включение в схему лечения методов с использованием элементов виртуальной реальности.


Введение
Церебральный ишемический инсульт является одним из серьезнейших состояний в неврологии [1], приводящих к тяжелым клиническим исходам, таким как смерть [2] и нарушение качества жизни [3], вследствие не только двигательного дефицита [4], но и когнитивно-аффективных нарушений [5–7].
Постинсультная реабилитация – процесс, при котором наблюдение и помощь осуществляет мультидисциплинарная команда специалистов [8–10] с акцентом как на физической составляющей, так и на коррекции ментального и психологического здоровья [11].
Несмотря на расширение знаний об этиологии и патогенезе психических расстройств и свободный доступ к специалистам, занимающимся терапией данной патологии, пациентов с тревогой и депрессией достаточно много как в общей популяции [12, 13], так и среди перенесших инсульт [7].
Согласно метаанализу, опубликованному в 2014 г., совокупная распространенность общего числа психических расстройств (тревожное расстройство, расстройства настроения, депрессивное расстройство или расстройство, спровоцированное употреблением психоактивных веществ) составляет 29,2% в среднем в популяции [14].
Депрессия в значительной мере сказывается не только на неврологическом, но и на соматическом статусе: возникают проблемы с сердечно-сосудистой системой, осложнения сахарного диабета, появляется излишний вес, развиваются другие заболевания, требующие систематического, длительного лечения и коррекции образа жизни [15], возрастает риск повторного инсульта. Расстройства настроения негативно влияют на процесс лечения и снижают мотивацию пациента к модификации образа жизни, ориентированной на здоровье [16]. Эмоциональные нарушения значительно снижают эффективность фармако- и психотерапии, что нередко приводит к неблагоприятным клиническим исходам [17], включая дополнительные риски развития инсульта и заболеваний, которые могут быть его этиологическим фактором.
Цель – оценить когнитивно-аффективный статус и его динамику у пациентов в раннем восстановительном периоде ишемического инсульта, сопоставить полученные данные с результатами цифровой компьютерно-томографической морфометрии «стратегических зон» головного мозга и проанализировать возможность применения технологий виртуальной реальности в реабилитационном процессе.
Материал и методы
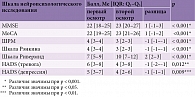
В условиях отделения медицинской реабилитации для пациентов с заболеваниями центральной и периферической нервной системы ГБУЗ «Республиканский клинический госпиталь ветеранов войн» под нашим наблюдением в 2020–2024 гг. находились 102 пациента в раннем восстановительном периоде острого нарушения мозгового кровообращения (ОНМК) по ишемическому типу. Пациентам проводилось комплексное клиническое, неврологическое нейровизуализационное (компьютерно-томографическое) обследование дважды в динамике (второй осмотр выполнен через три месяца после первого). Для оценки когнитивного статуса использовались классические клинические шкалы MoCA и MMSE, для оценки тревоги и депрессии – госпитальная шкала тревоги и депрессии HADS, для оценки других показателей – шкалы, обозначенные в текущей версии клинических рекомендаций по ишемическому инсульту [18].
Критериями включения в исследование служили:
- установленный диагноз ОНМК по ишемическому типу, подтвержденный клиническими и нейровизуализационными данными;
- ранний восстановительный период ОНМК;
- подписание добровольного информированного согласия на участие в исследовании.
Критерии исключения:
- тяжелое физическое состояние, препятствующее обследованию больных (декомпенсация сопутствующей соматической патологии, существенная инвалидизация, связанная с соматическими, онкологическими, психическими, неврологическими заболеваниями);
- грубые нарушения речи (тотальная сенсомоторная афазия) или выраженная деменция.
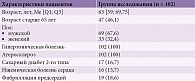
Клинико-демографическая характеристика участников исследования представлена в табл. 1. У всех пациентов в анамнезе имели место гипертоническая болезнь и атеросклероз. Медианный возраст постинсультных больных составил 63 года, что соответствует позднему трудоспособному возрасту. Распределение по полу было неравномерным – мужчины в выборке превалировали над женщинами более чем в два раза.
При анализе данных 102 стационарных пациентов по локализации инсульта преобладали бассейны средних мозговых артерий – 76,5% случаев (табл. 2). Значимых различий в частоте локализации между бассейнами правой и левой мозговых артерий не зафиксировано (p > 0,5).
Применялись методики клинического и компьютерно-томографического (КТ) исследования, согласно описанному нами ранее дизайну [19]. КТ головного мозга выполнялась всем пациентам в других стационарах в остром периоде инсульта при первичной госпитализации по поводу данного ОНМК в соответствии с клиническими рекомендациями. Цифровые данные анализировали с использованием мануальной морфометрии двух «стратегических зон», отвечающих за когнитивные функции [20, 21]: билатерально измерены длина и ширина таламусов (мм), толщина префронтальной дорсолатеральной коры (мм).
При статистическом анализе различия считались значимыми при p < 0,05.
Результаты
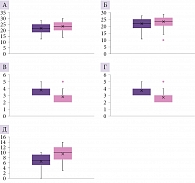
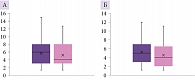
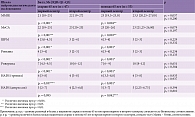
Клиническая характеристика всех пациентов нашего исследования представлена в табл. 3 и на рис. 1 и 2.
Бокс-плоты (рис. 1 и 2) построены по медианам и межквартильным размахам, «усами» отмечены максимальное и минимальное значения оценки в баллах по шкале, полученные при обследовании пациентов. Точками на бокс-плотах указаны выбросы. Как видим, аномально высокие значения (выбросы) в баллах регистрировались у одного пациента по шкале Рэнкина и шкале реабилитационной маршрутизации (ШРМ) во время второго осмотра. Аномально низкое значение наблюдалось единожды во время повторного осмотра у одного пациента по шкале МоСА. Различия по шкалам тревоги и депрессии HADS (рис. 2) имели место, но были менее выражены.
Для анализа возможных различий в количественных оценках комплексного нейропсихологического исследования с использованием стандартных опросников во время первого и второго осмотров применялись статистические тесты. Для сравнения балльных оценок внутри сформированных групп по возрасту (старше/моложе 65 лет) во время первого и второго осмотров использовался тест Вилкоксона (для зависимых выборок), для межгруппового сравнения между пациентами старше и моложе 65 лет отдельно в ходе первого и второго осмотров – критерий Манна – Уитни (для независимых выборок). Результаты сравнения для пациентов старше и моложе 65 лет (табл. 4) показали отсутствие значимых различий во время второго осмотра в балльных оценках используемых шкал. Во время первого осмотра различия были лишь при уровне значимости p < 0,1 для баллов по MMSE и MoCA. Различия в балльных оценках, полученных в ходе первого и второго осмотров, наблюдались по всем шкалам (p < 0,1), за исключением балла по HADS (тревога) для пациентов моложе 65 лет (p > 0,1).
Для оценки связи между показателями морфометрии структур головного мозга и разницей в баллах по клиническим тестам при первом и втором осмотрах также использовали корреляционный анализ. В таблице 5 представлены значения парного коэффициента корреляции Спирмена и уровень его статистической значимости между разницей в баллах исходя из результатов тестирования при первом и втором осмотрах и показателей морфометрии структур головного мозга.
Показатели тревоги и депрессии в нашей выборке пациентов не свидетельствовали о выраженных изменениях, требующих наблюдения и лечения у психиатров и назначения фармакотерапии антидепрессантами. Именно поэтому основной акцент в аспекте помощи в коррекции аффективных расстройств такой группе больных можно сделать на немедикаментозной терапии. Тревожные состояния и депрессия поддаются лечению. Главное – своевременно обратиться за профессиональной помощью. Курсы психотерапии зачастую требуют длительного времени, интенсивных усилий и активного участия самих пациентов в процессе психологической реабилитации [22], что при когнитивных расстройствах не всегда возможно. Безусловно, необходимы разработка и внедрение новых методов психотерапии, в том числе с использованием современных технических устройств. Но это предполагает, что новые методы лечения психических расстройств должны быть внедрены исключительно в качестве дополнения к традиционным методам лечения [23].
Обсуждение
Нами проведен литературно-аналитический поиск по использованию одного из современных нефармакологических реабилитационных методов – виртуальной реальности (ВР) в составе мультидисциплинарной реабилитации при проявлениях тревоги и депрессии.
Виртуальная реальность (от лат. virtualis – возможный) – созданный посредством специальных технологий цифровой мир, воспринимаемый органами чувств человека. Различают дополненную, смешанную и собственно ВР [24]. ВР позволяет моделировать различные сценарии, которые являются терапевтически полезными (при соответствующем использовании), но которые практически невозможно либо сложно воссоздать в реальной жизни [25]. ВР имеет широкий спектр применений в психологической реабилитации. Она может быть использована для лечения различных психологических состояний, включая посттравматическое стрессовое расстройство, фобии, тревожные расстройства, депрессию. Все чаще при работе с пациентами, испытывающими страх и боль, используется VRET (virtual reality exposure therapy) – виртуально-реальная экспозиционная терапия, которая является одной из форм поведенческой терапии [26].
Одним из основных преимуществ ВР в психологической реабилитации считается возможность создания контролируемой и безопасной среды для пациента, где он может столкнуться с теми ситуациями или объектами, которые вызывают у него тревогу или страх [27]. Например, человек с фобией высоты может использовать ВР для постепенного привыкания к высоте, начиная с небольших высотных симуляций и постепенно увеличивая интенсивность. ВР также может быть полезна в обучении навыкам релаксации и стратегиям управления стрессом: пациентам транслируются различные сценарии и окружение, способствующие релаксации и снятию стресса. Это может быть виртуальная природа, пляжные пейзажи, лесные прогулки и другие успокаивающие места. Пациенты могут использовать ВР для практики глубокого дыхания, медитации и визуализации успокаивающих сценариев. Другой способ применения ВР – позитивная активация: пациентам предлагаются позитивные и вдохновляющие сценарии, которые помогут повысить настроение и снизить симптомы депрессии, например виртуальное путешествие в красивые места, виртуальные концерты или другие приятные и стимулирующие визуальные и звуковые впечатления [26].
За последнее десятилетие увеличилось количество исследований по оценке опыта применения терапии ВР и ее эффективности в реабилитации пациентов с заболеваниями психического спектра. Авторы многих систематических обзоров и исследований подчеркивают положительный эффект технологий ВР, которые в дополнение к физической реабилитации предлагают терапевтические инструменты, позволяющие облегчить психические расстройства и улучшить настроение и мотивацию пациентов [28].
Еще десять лет назад были опубликованы результаты исследования с участием 88 пациентов с ишемическим инсультом (59 (67%) мужчин и 29 (33%) женщин). Средний возраст пациентов составил 62,05 ± 11,74 года. Пациенты были разделены на две группы – основную и контрольную. Пациенты обеих групп были сопоставимы по возрасту, срокам от начала заболевания, тяжести заболевания, степени выраженности двигательных, аффективных и когнитивных нарушений. В основной группе помимо программы ранней реабилитации использовали индивидуальный тренинг с применением технологий ВР (BTS NIRVANA). Тренинг проводили в течение 21 дня, три раза в неделю по 40 минут. На фоне реабилитации в основной группе отмечалось более значимое уменьшение неврологического дефицита (р < 0,05). Достоверно улучшились нейродинамические и регуляторные когнитивные функции (р < 0,01). В основной группе также отмечалось статистически достоверное уменьшение симптомов депрессии по шкале Бека на 31,7% (р < 0,05), в контрольной – на 20,9% (р < 0,05), тревоги по HADS – на 18,46% (р < 0,05) и 12,23% (р < 0,05) соответственно. Увеличение мотивации и снижение выраженности симптомов апатии в основной группе пациентов по шкале AES-C составило 13,78% (р < 0,05) против 1,01% в контрольной. На фоне реабилитации в основной группе пациентов не отмечалось различий между показателями патологической мышечной и психической утомляемости. Качество жизни на фоне реабилитации улучшилось за счет мобильности и повседневной активности. Исследование продемонстрировало положительный эффект технологий ВР в коррекции постинсультных аффективных нарушений [29].
Недавнее исследование, проведенное на базе Федерального научно-клинического центра реаниматологии и реабилитологии, включало 28 (15 мужчин и 13 женщин) пациентов отделения нейрореабилитации в возрасте 38–79 лет (медиана – 57,5 года) с последствиями цереброваскулярных заболеваний (последствия внутричерепного кровоизлияния – 25%, последствия другого нетравматического внутричерепного кровоизлияния – 25%, последствия инфаркта мозга – 50%). Исследование выполнялось в три этапа. Оценивали психический статус пациентов и измеряли мышечную силу с помощью компьютерного комплекса НС-Психотест. Для выявления наличия и степени когнитивного снижения использовали краткую шкалу оценки психического статуса – MMSE. Для оценки эмоциональной сферы и наличия тревоги и депрессии применяли госпитальную шкалу тревоги и депрессии (HADS) и методику САН (самочувствие, активность, настроение). Мышечную силу измеряли с помощью электронного кистевого нанометра. В группе пациентов с контентом «релаксация» отмечалось достоверное снижение уровня депрессии (р = 0,03), что может свидетельствовать о потенциальном положительном влиянии ВР на психоэмоциональное состояние [30].
Заключение
Результаты нашего исследования указывают на то, что морфометрические показатели таламусов и префронтальной дорсолатеральной коры не связаны с динамикой восстановления когнитивных функций в раннем восстановительном периоде ишемического инсульта. Но поперечные размеры таламусов статистически значимо и отрицательно коррелируют с уменьшением показателей тревоги и депрессии по HADS и индекса по ШРМ. Не исключено, что большие поперечные размеры таламусов билатерально могут ассоциироваться с реабилитационным потенциалом по восстановлению аффективных расстройств и функционирования. Это можно учитывать при формировании индивидуальной программы восстановительного лечения, в том числе с использованием ВР. Когнитивные реабилитационные мероприятия для улучшения ментального статуса необходимо проводить всем постинсультным пациентам с прогнозированием положительной динамики независимо от морфометрических показателей церебральных структур.
G.A. Bulyakova, L.R. Akhmadeeva, PhD, Prof., I.A. Lackman, PhD, D.E. Baikov, PhD, Ye.O.Goldyrev, A.A. Amirkhanova, M.O. Isrofilov, PhD, E.M. Mamytova, PhD, Prof., E.F. Oko, A.S. Rakhimkulov, PhD
Bashkir State Medical University
Republican Clinical Hospital for War Veterans
Academy of Sciences of the Republic of Bashkortostan
Ufa University of Science and Technology
Abuali ibni Sino Tajik State Medical University
I.K. Akhunbayev Kyrgyz State Medical Academy
‘Doctor’ Medical Center of Tuymazy
Contact person: Leila R. Akhmadeeva, Leila_ufa@Mail.ru
Recovery of cognitive and affective disorders after stroke is possible to varying degrees in cerebral stroke-survivors. It is hypothesized that these functions and the effectiveness of rehabilitation may depend on the size of the prefrontal dorsolateral cortex (DLC) and the thalamus.
Purpose is to correlate the sizes of the DLC and thalamus measured analyzing the data from computed tomography data various functioning indicators in sub-acute ischemic stroke (IS) patients and their dynamics during rehabilitation.
Material and methods. The study group included 102 patients of late working age (68% men) undergoing a course of rehabilitation in sub-acute phase of IS using a clinical assessment of affective, physical and cognitive impairments and voxel morphometry of the DLC and thalamus based on the results of cerebral computed tomography performed in the acute period of IS. All subjects gave informed consent to participate in the study, the study design was approved by the Local Ethics Committee of the Bashkir State Medical University.
Results. The absence of a correlation between the sizes of the examined cerebral structures and the recovery of mental health was shown. The dynamics of anxiety, depression and the rehabilitation routing scale index showed a negative correlation with the transverse sizes of both thalami.
Conclusion. The rehabilitation potential for cognitive impairment does not depend on the morphometric parameters of the prefrontal dorsolateral cortex and thalami. The transverse sizes of the thalami, measured according to X-ray computed tomography in the acute period of cerebral ischemic stroke may be significant for predicting the limitations of life activity and functioning (both physical and psychological (as shown by the data on anxiety and depression). A promising field for the rehabilitation planning for such patients includes methods using elements of virtual reality in the treatment.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.