Адаптивная медицинская иммунология – перспективное научное направление
- Аннотация
- Статья
- Ссылки
- English
Введение
В процессе адаптации человека к внешним и внутренним повреждающим факторам огромную роль играет адекватное функционирование одной из важнейших систем организма – иммунной системы, нормальная работа которой направлена на сохранение постоянства иммунного и, следовательно, общего гомеостаза. При этом функциональная полноценность активности иммунной системы тесным образом связана с двумя другими важнейшими системами – нервной и эндокринной. Следует подчеркнуть, что серьезное нарушение только в одной из систем этого триумвирата влечет за собой повреждение в одной или двух других, а следовательно, приводит к нарушению гомеостаза организма в целом. Нарушение адаптационных процессов в иммунной системе способствует возникновению различных болезней иммунной системы: приобретенных иммунодефицитов и таких иммунозависимых заболеваний, как нетипично протекающие острые и хронические инфекционно-воспалительные заболевания, аллергические, аутоиммунные болезни, аутовоспалительные синдромы и различные неопластические процессы.
К сожалению, в нашей стране клиницистами разного профиля (терапевтами, педиатрами, пульмонологами, акушерами-гинекологами, урологами, отоларингологами и врачами других специальностей) при подозрении на нарушения в работе иммунной системы при различных заболеваниях, не поддающихся терапии в рамках стандартов лечения или клинических рекомендаций, достаточно часто применяются иммунотропные препараты. При этом редко, практически никогда, не проводится исследование состояния иммунной системы как до, так и после иммунотропной терапии, не учитывается наличие сопутствующих хронических инфекционно-воспалительных заболеваний различной этиологии, аллергических и аутоиммунных процессов, имеющихся болезней нервной и эндокринной систем. Подобное некорректное отношение к проведению иммунотропной терапии, с одной стороны, может стать причиной отсутствия позитивного эффекта от проводимой иммунотропной терапии, поскольку иммунотропный препарат назначается вслепую, с другой – обострения сопутствующих инфекционно-воспалительных заболеваний других органов и систем, манифестации аутоиммунных заболеваний и аутовоспалительных синдромов у лиц с неучтенной генетической предрасположенностью, а самое негативное – ухудшения общего состояния пациента.
Нами создано новое научное направление – адаптивная медицинская иммунология, в основе которого лежит изучение особенностей нарушений функционирования иммунной системы человека при остром или хроническом воздействии негативных внутренних и внешних, стрессорных, инфекционных и других факторов, в том числе урбанистических, на фоне которых возникают различные иммунозависимые заболевания, а также разработка новых комплексных, интеграционных, в том числе иммунотерапевтических, подходов, адаптивно воздействующих на приобретенные нарушения функционирования иммунной системы.
Целью адаптивной интеграционной медикаментозной коррекции иммунной системы, проводимой при различных иммунозависимых заболеваниях, является таргетное восстановление адекватного ответа иммунной системы на имеющийся нетипично протекающий острый или хронический инфекционно-воспалительный процесс, а также нивелирование нарушений нервной и эндокринной систем, входящих в нейроиммуноэндокринный комплекс, с дальнейшим восстановлением физиологического баланса во взаимодействии иммунной, нервной и эндокринной систем, что должно способствовать формированию позитивной клинической эффективности и выходу пациентов в длительную клиническую ремиссию.
Адаптивная медицинская иммунология предполагает использование междисциплинарного подхода к созданию алгоритма комплексной диагностики иммунных, неврологических и эндокринных нарушений/расстройств и новых интеграционных терапевтических приемов, направленных на одновременное восстановление нормального функционирования иммунной, нервной и эндокринной систем при различных иммунозависимых заболеваниях, ассоциированных с эндокринопатиями и нейроиммуновоспалительными процессами у иммунокомпрометированных пациентов.
Особенности проживания в урбанизированной среде и иммунокомпрометированность
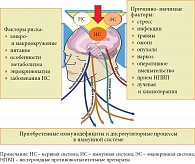
Проживание в урбанизированной среде с высокой плотностью заселения, активным стрессовым влиянием, повышенной частотой социальных контактов (общественный транспорт, метро), нарушением персонального пространства приводит к выраженным процессам дезадаптации, следствием которых является рост хронической коморбидной патологии, повышение частоты встречаемости фенотипа «иммунокомпрометированный пациент» или «пациент с рекуррентными ОРИ» (рис. 1).
В работах разных лет неоднократно отмечалось наличие разнонаправленных изменений в системе иммунитета у городских жителей. Так, в работе О.Е. Филипповой и соавт. (2021 г.) указывается на наиболее распространенный (76,04%) дефект у 40–60-летних жительниц мегаполиса – снижение содержания сывороточного иммуноглобулина A (IgA) в периферической крови [1].
В последние десятилетия одной из важнейших проблем в медицине стал рост встречаемости заболеваний, связанных с нарушениями в системе иммунитета и торпидных к адекватной этиотропной терапии. Негативное иммунотропное влияние имеют как атмосферные факторы, продукты питания, так и сопутствующая патология, оказывающие сенсибилизирующее, иммунотоксическое и иммуносупрессивное воздействие. Созданию прослойки иммунокомпрометированных пациентов или пациентов со слабостью системы иммунитета слизистых оболочек способствуют различные агрессивные факторы внешней среды, стресс, вредные привычки, необоснованно широкое применение антибактериальных препаратов, наличие очагов хронической инфекции и т.д.
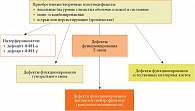
К основным патологическим изменениям в иммунной системе (рис. 2) и сопоставимым с ними клиническим критериальным признакам, характерным для иммунокомпрометированных лиц, относятся [2–5]:
- приобретенные моно- и комбинированные иммунодефициты;
- интерферонопатии – дефектное функционирование системы интерферонов (ИФН): дефицит индуцированной продукции ИФН-α и ИФН-γ и их неадекватно низкий уровень в сыворотке крови;
- нарушения системы местного иммунитета слизистых оболочек и кожи, ассоциированные с персистирующим воспалением, со скрытым, латентным или манифестирующим аллергическим воспалением;
- нарушения микробиоценоза желудочно-кишечного тракта, в том числе тонкой и толстой кишки;
- хронические нетипично протекающие инфекционно-воспалительные заболевания вирусной, бактериальной, грибковой этиологии, полиэтиологичные коинфекции в различных комбинациях и сочетаниях;
- рекуррентные вирусные и бактериальные инфекции различных органов и систем;
- латентные и/или активные рецидивирующие хронические герпесвирусные инфекции (ВПГ1, ВПГ2, ВОЛ, ВЭБ, ВЧГ6, ВЧГ7, ЦМВ).
Особенностями клинической картины у иммунокомпрометированного больного являются:
- склонность к упорно рецидивирующим и/или вялотекущим инфекционно-воспалительным процессам любой локализации;
- нетипичное течение острых и хронических инфекционно-воспалительных процессов;
- резистентность к проводимой стандартной терапии – отсутствие ответа на лечение традиционными средствами;
- преобладание при инфекционно-воспалительных заболеваниях в качестве этиологических возбудителей оппортунистических или условно-патогенных микроорганизмов, а также патогенной флоры с атипичными биологическими свойствами;
- наличие множественной устойчивости к этиотропным противовирусным, антибактериальным и противогрибковым препаратам.
Основными клиническими признаками дефектного функционирования противоинфекционной иммунной защиты организма признаны:
- повторные ОРВИ различной этиологии;
- частые обострения хронического тонзиллита, хронических синуситов, хронического фаринготрахеита, хронического бронхита, повторные пневмонии;
- постинфекционный синдром астении, или синдром хронической усталости;
- частые рецидивы герпесвирусных инфекций, вызываемых ВПГ1, ВПГ2, ВОЛ;
- атипично протекающие хронические активные герпесвирусные инфекции, вызываемые ВЭБ, ВЧГ6, ВЧГ7, ЦМВ, на фоне которых отмечаются астенизация, быстрая утомляемость и физическая истощаемость – непереносимость физической нагрузки, ранее хорошо переносимой, снижение работоспособности, различные когнитивные расстройства (нарушение памяти, концентрации внимания, «туманная голова» или «туманный мозг»);
- рецидивирующая гнойная инфекция кожи (хроническая пиодермия, хронический фурункулез, в том числе абсцедирующий, и т.д.);
- тяжелые гнойно-бактериальные инфекции (сепсис, деструктивная пневмония, гематогенный остеомиелит, острый местный или разлитой перитонит и т.д.);
- рецидивирующие обострения хронических заболеваний различных органов и систем.
Следует подчеркнуть, что на фоне дефектного функционирования иммунной системы, в частности при нарушении противоинфекционной иммунной защиты, возникшем под воздействием различных повреждающих факторов, агрессивное влияние патогенных вирусов и бактерий приводит к развитию иммунозависимых нетипично протекающих инфекционно-воспалительных заболеваний, которые в свою очередь усугубляют уже имеющиеся дефекты противоинфекционной иммунной защиты. Таким образом порочный круг замыкается. С нашей точки зрения, разрыв такого порочного круга возможен только при корректном восстановлении нормального функционирования противоинфекционной иммунной защиты.
Необходимо отметить, что большую роль при острой и хронической вирусной респираторной и герпесвирусной инфекциях играет нарушение барьерных функций поврежденного эпителия дыхательных путей, что приводит к увеличению проницаемости для аллергенов (веществ с токсическими свойствами) и возникновению гиперчувствительности ирритантных рецепторов подслизистого слоя бронхов. Помимо длительной персистенции респираторных вирусов у иммунокомпрометированных пациентов часто определяются очаги хронической инфекции, что при ОРЗ и гриппе приводит к развитию бактериальных осложнений. Кроме того, многими авторами показано, что пациенты, страдающие бронхиальной астмой, предрасположены к рецидивированию респираторных вирусных инфекций, поскольку у них снижена противовирусная иммунная защита, что в определенной мере обусловлено наличием дисрегуляторных нарушений в системе ИФН. Рядом авторов установлено, что наиболее характерными нарушениями при сочетании инфекционного и аллергического синдромов являются дисбаланс Т-клеточного звена иммунитета, высокая активность провоспалительных цитокинов, дисрегуляция интерфероногенеза, снижение фагоцитарной и антибактериальной активности нейтрофилов. Таковые встречаются у 70–88% больных. Их можно рассматривать как лиц с синдромом нарушения противоинфекционной защиты. Среди пациентов с аллергическими болезнями верхних и нижних дыхательных путей отмечается высокая распространенность инфицирования герпесвирусами. Сочетание такой аллергической патологии и рецидивирующей ВПГ-1-инфекции характеризуется высокой заболеваемостью ОРЗ и требует проведения реабилитационных мероприятий с использованием противовирусных и иммуномодулирующих препаратов.
К особенностям нарушений иммунной системы в группе часто и длительно болеющих детей относятся:
- нарушение ИФН-статуса (дефицит ИФН-α и ИФН-γ, в первую очередь их индуцированной продукции, ассоциированной с низкими сывороточными уровнями ИФН-α и ИФН-γ);
- снижение уровня sIgA, лизоцима;
- нарушение в Т- и В-звеньях иммунной системы;
- дефицит количества и дефекты эффекторной функции нейтрофильных гранулоцитов.
В настоящее время среди основных причин затяжного течения респираторной патологии и непрерывного рецидивирования ОРЗ у детей наиболее важными считаются [6]:
- ухудшение уровня здоровья в связи с нарушениями функционирования иммунной системы и отклонениями в физическом развитии;
- негативные анте-/постнатальные факторы, влияющие на работу барьерных органов;
- сопутствующие аллергические заболевания;
- рост резистентности патогенной и условно-патогенной микрофлоры к антибактериальным препаратам;
- негативное ятрогенное воздействие, связанное с чрезмерным использованием лекарственных препаратов.
К факторам, от которых зависит возникновение рекуррентных острых респираторных инфекций у детей, также относят возраст, сезонность, состояние лимфоглоточного кольца и индивидуальные особенности мукозального иммунитета. У детей раннего возраста важны не только преморбидный фон, но и тесный контакт в микроколлективе и с инфицированными родителями и детьми в макроокружении.
Установлены физиологические особенности нарушений в иммунной системе, так называемые возрастные периоды иммунологических провалов (три года, семь лет, пубертатный период), когда мукозальный иммунитет и соответствующая ему система барьеров выполняют сторожевые функции недостаточно эффективно. С одной стороны, рецидивирующие заболевания нижних дыхательных путей являются предтечей бронхоспазма после семи лет, с другой – тренирующим фактором для иммунитета, что способствует профилактике развития тяжелых аллергических заболеваний.
Роль иммунотропной терапии при адаптационных расстройствах
В международном консенсусе Всемирной ассоциации инфекционных заболеваний и иммунологических расстройств 2020 г. в отношении доступных подходов к профилактике рекуррентных ОРИ у детей, в том числе атопических/аллергических, а также у страдающих астмой обсуждается возможность использования иммуномодулирующей терапии [7].
Так, согласно мнению экспертов, среди недавно предложенных мер иммунотерапия является перспективной, но только для OM-85 имеется достаточное количество хорошо проведенных клинических испытаний, подтверждающих эффективность профилактики ОРИ. Серьезная доказательная база представлена для препаратов инозина пранобекса, в том числе Гроприносина. В отношении использования пробиотиков авторы консенсуса отмечают, что неясно, какие бактерии могут обеспечить наилучшие результаты и какие дозы и график их введения являются наиболее эффективными. Остается открытым вопрос в отношении дозы и графика применения витамина D, так как сроки его введения и дозы также неясны, несмотря на некоторые многообещающие результаты эффективности.
В ожидании получения новых клинических данных усилия врачей должны быть направлены на устранение воздействия вредных факторов окружающей среды, способствующих возникновению рекуррентных ОРВИ, вакцинацию детей, когда это возможно и/или показано, а также на систематическое применение традиционных методов профилактики инфекций, таких как мытье рук, поскольку все вышеперечисленное, с точки зрения авторов консенсуса, остается наилучшей мерой для предотвращения повторных инфекций у детей, подверженных рекуррентным ОРВИ.
Особо следует отметить, что в Российской Федерации давно озабочены проблемой реабилитации иммунокомпрометированных детей и взрослых, страдающих различными нетипично протекающими острыми и хроническими инфекционно-воспалительными заболеваниями. Именно поэтому в отличие от ученых из стран дальнего зарубежья ведущими учеными-иммунологами нашей страны создан достаточно большой спектр иммунотропных препаратов с иммуномодулирующей активностью, таргетное воздействие которых направлено на коррекцию приобретенных нарушений дефектно функционирующей иммунной системы и системы интерферонов у пациентов с приобретенным иммунодефицитом (Имунофан, Виферон, Циклоферон, Тималин, Тимоген, Ликопид, Полиоксидоний, Беталейкин, Ронколейкин, КСФ, Габриглобин и т.д.). Получено большое количество научных данных о восстановлении иммунной системы и системы интерферонов у иммунокомпрометированных пациентов, детей и взрослых, страдающих такими болезнями иммунной системы, как приобретенные иммунодефициты, на фоне которых развиваются нетипично протекающие инфекционно-воспалительные процессы, которые в ряде случаев могут не только сочетаться с аллергическими процессами, но и манифестировать аутоиммунными заболеваниями. При наличии повышенной тревожности, нарушениях сна, постинфекционного синдрома хронической усталости, мягких когнитивных расстройствах у иммунокомпрометированных пациентов с приобретенным иммунодефицитом, на фоне которого имеют место различные иммуноопосредованные заболевания в отсутствие полноценной клинической эффективности лечения, с целью улучшения эффективности иммуномодулирующей терапии возможно включение в программную терапию адаптогенов растительного или синтетического происхождения. Их действие будет способствовать восстановлению взаиморегуляторных влияний иммунной и нервной систем. К наиболее эффективным, с нашей точки зрения, адаптогенам растительного происхождения относятся производные элеутерокока и жень-шеня. К препаратам синтетического происхождения – трекрезан, действующей субстанцией которого является тетраметилтетраазабициклооктандион, реализующий свое действие через четыре основные нейромедиаторные системы: GABA-, холин-, серотонин- и адренергическую, способствуя их сбалансированности и интеграции.
Препарат оказывает успокаивающий и ноотропный эффекты, улучшает когнитивные функции, внимание и умственную работоспособность. В отсутствие положительного клинического эффекта необходима помощь специалистов – неврологов, психотерапевтов.
Важным дополнением к комплексной интеграционной программе коррекции иммунной системы в ряде случаев является лечение различных эндокринопатий (нарушений эстрогенного фона, на фоне которых страдает Т-клеточное звено иммунной системы (дефицит Т-хелперов), гипотиреоза на фоне аутоиммунного тиреоидита, сахарного диабета 1 и 2 типов и т.д.), осуществляемое эндокринологом. Такой междисциплинарный подход оказывает позитивное модулирующее воздействие как на иммунную систему, так и на нервную и эндокринную системы, восстанавливая баланс их взаимоотношений в нейроиммуноэндокринном комплексе.
При интеграционном подходе становится возможным получение основных эффектов иммуномодулирующей терапии у иммунокомпрометированных пациентов: улучшение общего состояния, более быстрая и эффективная элиминация возбудителя инфекции, уменьшение выраженности и тяжести клинических проявлений болезни в остром периоде, сокращение сроков выздоровления, преодоление резистентности к лекарственным препаратам, ускорение клинико-иммунологической ремиссии, предотвращение рецидивов инфекции, существенное увеличение продолжительности ремиссии при хронической инфекции, а также увеличение длительности клинически благополучного периода между обострениями рецидивирующей инфекции, регресс синдрома хронической усталости и мягких когнитивных расстройств.
Заключение
Мы полагаем, что реалии сегодняшних дней создают предпосылки для появления нового научного направления: адаптивная медицинская иммунология.
Мировым научным и врачебным сообществом переработана и значительно обновлена International classification of Diseases – 11 (ICD-11) (Международная классификация болезней – 11 (МКБ-11), которая уже используется в нескольких странах за рубежом, а в нашей стране в настоящее время осуществляется ее перевод на русский язык и проводится подготовка к изданию. В ICD-11 в рубрике 04 впервые зарегистрированы болезни иммунной системы, среди которых наряду с первичными иммунодефицитами появились приобретенные иммунодефициты, аутоиммунные заболевания и аутовоспалительные синдромы, аллергические реакции и т.д., подробно классифицированы приобретенные иммунодефициты.
Отечественными и зарубежными исследователями продемонстрирована необходимость создания новых комплексных подходов к лечению приобретенных иммунодефицитов, ассоциированных с нетипично протекающими инфекционно-воспалительными заболеваниями бактериальной и грибковой этиологии у иммунокомпрометированных пациентов, а также для иммунокомпрометированных пациентов с нейроиммуноэндокринными нарушениями, возникающими на фоне атипично протекающих хронических активных герпесвирусных инфекций (ВПГ1, ВЭБ, ВЧГ6, ЦМВ), вызывающих нейроиммуновоспаление, которое манифестирует синдромом хронической усталости/миелоэнцефалитом/фибромиалгиями.
Ранее нами были разработаны, внедрены и опубликованы интеграционные программы реабилитации иммунной системы, направленные на ее коррекцию при приобретенных иммунодефицитах с различными нетипично протекающими инфекционно-воспалительными заболеваниями. Эти интеграционные программы хорошо зарекомендовали себя при повторных/рекуррентных ОРВИ и хронических рецидивирующих герпесвирусных инфекциях у детей и взрослых, рецидивирующих хронических инфекционно-воспалительных заболеваниях органов малого таза у женщин детородного возраста, атипичных хронических активных герпесвирусных инфекциях (ВЭБ, ВЧГ6, ЦМВ), ассоциированных с нейроиммуновоспалением, манифестирующим синдромом хронической усталости и миелоэнцефалитом [8–10]. Результаты проведенных исследований интеграционных программ коррекции и реабилитации иммунной системы у иммунокомпрометированных пациентов с нетипично протекающими инфекционно-воспалительными заболеваниями на фоне приобретенных иммунодефицитов демонстрируют их позитивную клинико-иммунологическую эффективность [11]. Однако существует еще очень много нерешенных задач диагностического и терапевтического характера, и это требует разработки новых подходов к комплексной полноценной диагностике и создания программ адекватной интеграционной терапии коррекции иммунной системы, а также коммуникационных подходов для решения проблем междисциплинарного характера.
Адаптивная медицинская иммунология предполагает разработку нового междисциплинарного подхода к лечению пациентов с приобретенными иммунодефицитами и различными нейроиммуноэндокринными нарушениями. Для достижения поставленной цели необходимо создание алгоритма комплексной диагностики иммунных, неврологических и эндокринных нарушений/расстройств и на этой основе разработка новых интеграционных иммунотерапевтических и разнообразных лечебных приемов, направленных на одновременное восстановление нормального функционирования иммунной, нервной и эндокринной систем при различных иммунозависимых заболеваниях, ассоциированных с эндокринопатиями и нейроиммуновоспалительными процессами у иммунокомпрометированных пациентов.
Остается еще много нерешенных проблем, связанных с дезадаптационными и дисрегуляторными процессами, затрагивающими не только иммунную систему, но и весь нейроиммуноэндокринный комплекс, что приводит, в конечном итоге, к возникновению приобретенных иммунодефицитов, ассоциированных с различными нетипично протекающими инфекционно-воспалительными заболеваниями. Полагаем, что эти проблемы требуют своего незамедлительного решения.
Создание такого научного направления, как адаптивная медицинская иммунология, весьма актуально, реально и перспективно, поскольку сможет помочь в решении очень трудных междисциплинарных проблем. Разработка в рамках адаптивной медицинской иммунологии новых комплексных диагностических приемов и интеграционных лечебных мероприятий, а также внедрение их применения у иммунокомпрометированных пациентов, в конечном итоге, будут способствовать выходу иммунокомпрометированных пациентов в стойкую клинико-иммунологическую ремиссию и значительному улучшению их качества жизни.
I.V. Nesterova, MD, PhD, Prof., N.S. Tataurshchikova, MD, PhD, Prof.
Patrice Lumumba Peoples' Friendship University of Russia
Contact person: Irina V. Nesterova, inesterova1@yandex.ru
Adaptive medical immunology is a new scientific direction, which is based on the study of the features of violations of the functioning of the human immune system in acute or chronic exposure to negative internal and external, stressful, infectious and other factors, including urban ones, leading to various immune-dependent – atypically occurring immuno-inflammatory diseases, which are often accompanied by various diseases of the nervous system and endocrinopathies. The most important task is not only the development of an algorithm for the diagnostics of this complex pathology, but also the creation of new adaptive integration therapeutic techniques: drug correction of the immune system, carried out in various immune-dependent diseases, consists in the targeted restoration of an adequate response of the immune system to the existing atypically occurring acute or chronic infectious and inflammatory process, and leveling disorders of the nervous and endocrine systems for restoration of the neuroimmunoendocrine complex, it will contribute to the further restoration of physiological balance in the interaction of the immune, nervous and endocrine systems. The reconstruction of this important balance should contribute to the rehabilitation of the normal functioning of the interconnected immune, nervous and endocrine systems and contribute to the development of positive clinical efficacy: recovery of immunocompromised patients, reducing the number of relapses of the disease in and entering long-term clinical remission. The goal of adaptive medical immunology is to create promising innovative diagnostic technologies and, on this basis, to create integration programs for restoring damage of the immune system, including leveling the pathology of the nervous and endocrine systems, in immunocompromised patients with various immune-dependent diseases.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.