Аллергические заболевания, обусловленные пыльцой растений, у детей
- Аннотация
- Статья
- Ссылки

Поллиноз вызывается только пыльцой, обладающей аллергенными свойствами, принадлежащей к широко распространенным ветроопыляемым растениям, продуцирующим огромное количество мелкой и летучей пыльцы. В зависимости от периода цветения различных растений выделяют три пика заболеваемости поллинозом: весенний, летний и осенний. У некоторых больных клинические проявления поллиноза могут наблюдаться весь период, начиная с весны и до глубокой осени.
Эпидемиология. Поллиноз относится к числу распространенных аллергических заболеваний. Ими страдают от 0,5 до 15% всего населения.
Классификация. Официальной классификации поллиноза нет. В настоящее время поллиноз принято делить в зависимости от локализации патологического процесса и степени тяжести болезни. Выделяют:
- аллергические поражения глаз;
- аллергические заболевания верхних и нижних дыхательных путей;
- аллергические заболевания кожи;
- сочетанные аллергические проявления;
- редкие клинические проявления пыльцевой этиологии.
Наиболее частыми клиническими проявлениями поллиноза в детской практике являются аллергический ринит/риносинусит, аллергический конъюнктивит, бронхиальная астма, отек Квинке, крапивница, аллергический (контактный) дерматит. Эти клинические проявления пыльцевой аллергии могут возникать изолированно или в сочетании с друг другом. Среди сочетанных форм наиболее часто наблюдается риноконъюнктивальный синдром, аллергический ринит и бронхиальная астма, аллергический ринит и кожные проявления аллергии.
Реже у детей наблюдаются изменения сердечно-сосудистой, пищеварительной, нервной и мочеполовой систем, обусловленные экспозицией пыльцевых аллергенов.
По тяжести течения клинических проявлений, связанных с пыльцевой аллергией, выделяют легкие, среднетяжелые и тяжелые формы поллиноза.
Этиология. Поллиноз вызывает пыльца, обладающая определенными свойствами, при наличии некоторых условий. К ним относятся:
- высокая аллергенность/антигенность пыльцы;
- принадлежность пыльцы к роду растений, широко распространенных в стране;
- легкость и летучесть (способность распространяться на большие расстояния);
- диаметр пыльцевых зерен – не более 35 мкм, обеспечивающий проникновение пыльцы в дыхательные пути;
- способность продуцироваться в значительных количествах, создавая высокую концентрацию в воздухе.
Пыльца растений имеет сложный антигенный состав и может содержать от 5 до 10 антигенных компонентов. Причем антигены присутствуют не только в пыльцевых зернах, но и в других частях растений – стеблях и листьях. Наиболее выраженными аллергенными свойствами обладают внешняя оболочка пыльцевого зерна (экзина), содержащая ряд ферментов, играющих значительную роль в процессе взаимодействия пыльцы с внешней средой. Белковые соединения, ответственные за аллергенность пыльцы, по своей химической структуре являются полипептидами/гликополипептидами с молекулярным весом от 5000 до 40000. При этом малой аллергенной активностью обладают антигены, содержащие большое количество углеводов. Наличием белков в составе всех пыльцевых аллергенов в значительной мере объясняется феномен общности антигенных свойств у пыльцы с родственными по строению растениями. Установлено, что водорастворимая фракция пыльцевого аллергена вызывает поражение слизистых оболочек, а жирорастворимая – особенно при попадании на кожу – контактный дерматит.
Причиной пыльцевой аллергии являются, как правило, ветроопыляемые растения, поскольку концентрация их пыльцы в воздухе гораздо выше, чем концентрация пыльцы растений, опыляемых насекомыми. Выброс пыльцы ветроопыляемых растений происходит ранним утром, однако ее концентрация в воздухе обычно становится максимальной днем или ранним вечером. Это обусловлено высокой циркуляцией воздуха именно в эти часы суток. В сухую погоду даже под действием слабого ветра концентрация пыльцы в городах может быть очень высокой. Аллергенные свойства пыльцы могут сохраняться в течение многих часов. При дожде пыльца почти полностью исчезает из воздуха.
Для каждого региона характерен свой календарь цветения растений. В России, как и во многих странах Европы, Америки, Азии, имеется календарь цветения растений. Для средней полосы европейской части России характерны три периода цветения растений. Так, в весенний период (апрель-май) отмечается цветение деревьев (ольха, орешник, береза, дуб, тополь, ива, клен, сосна, ясень, вяз, осина и другие). В ранний летний период (июнь-июль) наблюдается цветение злаковых трав (тимофеевка, ежа, райграс, овсяница, лисохвост, мятлик, костер, кукуруза, рожь посевная). Поздний летний период (июль-август – ранняя осень) характеризуется цветением сорных трав (полынь, лебеда, одуванчик, мать-и-мачеха), в южных регионах России – амброзия, подсолнечник.
Существует антигенная общность между пыльцой родственных растений и рядом пищевых продуктов (таблица 1).
Патогенез. Поллиноз является классическим аллергическим заболеванием, патогенетическую основу которого составляет IgE-опосредованные аллергические реакции. Проникновение пыльцевых аллергенов в организм человека, генетически детерминированного к развитию атопии, индуцирует первую фазу аллергической реакции – иммунологическую, а именно повышенный синтез антител класса IgE, которые фиксируются на поверхности тучных клеток и базофилов с помощью соответствующих рецепторов. Соединение пыльцевых антигенов с IgE-антителами, фиксированными на поверхности этих клеток, вызывает развитие следующей патохимической фазы с выделением биологически активных веществ, или медиаторов аллергии (гистамина, серотонина, лейкотриенов и др.), которые индуцируют патофизиологическую фазу: отек слизистых оболочек, повышение продукции слизи, спазм гладкой мускулатуры. Эти патофизиологические реакции реализуются через 10-20 минут после воздействия аллергена и определяют клиническую картину заболевания.
Клинические проявления поллиноза. Клинические проявления поллиноза могут возникнуть в любом возрасте, но наиболее часто поллиноз возникает у детей в возрасте от 3 до 10 лет. Более раннее начало поллиноза наблюдается у детей с высоким риском развития атопии (при наличии аллергических заболеваний у родителей). Мальчики болеют чаще девочек.
Наиболее частым проявлением поллиноза у детей является аллергический ринит, аллергический конъюнктивит и их сочетание (рино-конъюнктивальный синдром). Аллергический ринит, связанный с пыльцой растений, характеризуется частым чиханием, обильными (обычно серозно-слизистыми) выделениями из носа, зудом и заложенностью носа. Данные симптомы могут быть различной степени выраженности.
Аллергический конъюнктивит пыльцевой этиологии начинается с появлением зуда в области глаз и может сопровождаться жжением. Зуд начинается с внутреннего угла глазной щели и затем распространяется на веки. Одновременно появляется покраснение век с последующим отхождением прозрачного слизистого секрета, возникает слезотечение, светобоязнь, болезненные ощущения в области надбровных дуг. В тяжелых случаях развивается блефароспазм, кератит, эрозии и изъязвления вдоль лимба. Сравнительно редко при поллинозах наблюдается увеит.
Рино-конъюнктивальный синдром может сопровождаться повышенной утомляемостью, снижением аппетита, потливостью, плаксивостью, нарушением сна.
Бронхиальная астма, как изолированное проявление пыльцевой аллергии, у детей встречается редко. Бронхиальная астма у детей, как правило, сочетается с рино-конъюнктивальным синдромом, иногда с кожными проявлениями аллергии. В этом случае основные клинические симптомы пыльцевой бронхиальной астмы проявляются приступами бронхоспазма (затрудненное дыхание), одышки, кашля и сухих свистящих хрипов в легких.
Кожные проявления пыльцевой аллергии встречаются в виде крапивницы и отека Квинке и характеризуются появлением разной величины волдырных элементов бледно-розового или белого цвета. Количество этих элементов может быть различным, иногда они носят сливной характер. Элементы крапивницы окружены венчиком гиперемированной кожи и сопровождаются зудом или жжением кожи. Одной из форм крапивницы является отек подкожной клетчатки и слизистых оболочек с локализацией процесса в области век, губ, щек, лба и других участках туловища.
Контактный аллергический дерматит – редкое проявление поллиноза. Он может возникнуть на открытых участках кожных покровов при контакте с листьями или стеблем растения и проявляется гиперемией кожи с последующими везикулезными высыпаниями на пораженных участках. Отмечается зуд кожи в месте контакта с пыльцевым аллергеном.
Сердечно-сосудистые изменения, обусловленные пыльцевой аллергией, характеризуются тахикардией, приглушенными тонами сердца, систолическим шумом на верхушке, повышением артериального давления. Эти изменения носят функциональный характер и не отмечаются вне периода цветения.
Поллиноз в некоторых случаях сопровождается такими симптомами со стороны пищеварительной системы, как тошнота, болями в эпигастральной области, неустойчивым стулом. Они возникают вместе с другими проявлениями поллиноза и могут быть связаны с попаданием пыльцевых и/или пищевых аллергенов в желудочно-кишечный тракт.
Изменения нервной системы носят функциональный характер и характеризуются появлением в период цветения у детей головных болей, слабости, нарушений сна, повышения температуры. Указанные симптомы наблюдаются при тяжелом течении поллиноза при массивной концентрации пыльцы в воздухе.
Диагноз и рекомендуемые клинические исследования. Диагностика поллиноза включает 3 этапа. Прежде всего (1-й этап) необходимо предположить поллиноз. На 2-м этапе – подтвердить его и определить причинно-значимый пыльцевой аллерген, вызывающий обострение болезни. На 3-м этапе оценивают степень тяжести заболевания и определяют тактику краткосрочной и долгосрочной терапии.
Первый этап – установление диагноза в большинстве случае не представляет трудностей. Основывается диагноз на результатах аллергологического анамнеза и возникновения признаков аллергических заболеваний в период цветения растений. Вероятность постановки диагноза поллиноз высока при наличие следующих критериев его постановки:
положительный аллергологический анамнез (наличие аллергических заболеваний в роду);
- возникновение симптомов болезни в период цветения растений;
- отсутствие клинических проявлений заболевания вне сезона цветения;
- ежегодное появление клинических признаков аллергических заболеваний в одно и то же время, соотнесенное с периодом пыления растений.
Второй этап – специфическая диагностика, целью которой является определение причинно-значимых пыльцевых аллергенов, вызывающих обострение заболевания.
Для этого используют кожные тесты, выявление специфических IgE-антител к пыльцевым аллергенам в сыворотке крови, провокационные тесты.
Для специфической диагностики поллиноза используют следующие пыльцевые аллергены:
- пыльца деревьев: ольха, береза, лещина, дуб, тополь, сосна, клен, ива, ясень, осина, каштан, платан, липа, бук, кипарис, кедр, лавр, сирень, боярышник, бузина;
- пыльца злаковых трав: тимофеевка, ежа, овсяница, костер, мятлик, рожь посевная, райграс, кукуруза, лисохвост, ковыль, метлица, пшеница, ячмень, овес;
- пыльца сорных трав: одуванчик, подорожник, полынь, амброзия, крапива;
- пыльца цветов: хризантема, гладиолус, лилия, роза, маргаритка, гвоздика, ноготки, георгин, нарцисс, герань, тюльпан;
- пыльца фруктовых деревьев: яблоня, груша, вишня, слива, абрикос, персик, маслина, смоковница;
- пыльца культивируемых растений: подсолнечник, хлопчатник, хмель, свекла, щавель, клевер.
Важным этапом специфической диагностики при поллинозе является постановка кожных проб с пыльцевыми аллергенами. Кожные пробы проводят вне сезона цветения растений и в период ремиссии других сопутствующих поллинозу аллергических заболеваний, а также при отсутствии интеркуррентных острых заболеваний и обострения хронических воспалительных заболеваний. При кожном тестировании нельзя применять антигистаминные и кортикостероидные препараты.
Наиболее часто у детей используют скарификационные кожные и перкутанные (prick-тест) пробы. Провокационные тесты с пыльцевыми аллергенами проводятся у детей крайне редко.
Дифференциальный диагноз. Следует проводить дифференциальную диагностику с острыми респираторными вирусными инфекциями, острым бактериальным конъюнктивитом, фотодерматозами. Редкие проявления поллиноза могут быть дифференцированы на основе сопоставления данных анамнеза, результатов клинического и аллергологического обследования.
Общие принципы терапии. Терапия поллиноза проводится в три этапа: терапия острого периода, противорецидивное лечение, специфическая иммунотерапия.
Терапия острого периода аллергического ринита
Легкое течение аллергического ринита. Назначают Н1-блокаторы для местного применения в виде назальных капель или назального спрея в комбинации с увлажняющими средствами.
ЛС выбора:
- Н1-блокаторы для местного применения: – виброцил (Диметинден + Фенилэфрин) по 1-2 капли в каждую ноздрю 5-7 дней или – азеластин (Аллергодил) спрей по 1 дозе в каждую ноздрю 2 раза в сутки или – левокабастин (Гистимет) спрей по 1 дозе в каждую ноздрю 2 раза в сутки.
- Увлажняющие средства представляют собой очищенные растворы морской и минеральной воды (концентрация соответствует физиологическому раствору): – Аква-Марис по 1-2 впрыскиванию в каждую ноздрю3-4 раза в день или – Салин по 1-2 впрыскиванию в каждую ноздрю 3-4 раза в день.
Среднетяжелое и тяжелое течение аллергического ринита. Лечение начинают с пероральных Н1-блокаторов в сочетании с увлажняющими средствами.
ЛС-выбора:
Н1-блокаторы для перорального применения: – диметинден (Фенистил) или – клемастин (Тавегил) или – квифенадин (Фенкарол) или – мебгидролин (Диазолин) или – хлоропирамин (Супрастин) или – ципрогептадин (Перитол) или – лоратадин (Кларитин, Ломилан, Кларидол, Эролин) или – дезлоратадин (Эриус) или – цетиризин (Зиртек, Летизен, Парлазин) или – фексофенадин (Телфаст) или – эбастин (Кестин).
При недостаточном клиническом эффекте пероральных Н1-блокаторов назначают монотерапию ГКС для местного применения либо их применяют в сочетании с увлажняющими средствами и пероральными Н1-блокаторами:
- бекламетазон (Альдецин, Беконазе, Насобек) по 50 мкг в каждую ноздрю 3 раза в сутки или
- будесонид (Тафен назаль) по 100 мкг в каждую ноздрю 2 раза в сутки или
- мометазона фуорат (Назонекс) по 50 мкг в каждую ноздрю 1 раз в сутки или
- флутиказон пропионат (Фликсоназе) по 50 мкг в каждую ноздрю 2 раза в сутки или
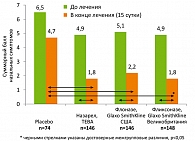
- флутиказон пропионат (Назарел, «TEBA», Израиль) по 50 мкг в каждую ноздрю 2 раза в сутки. По своей эффективности Назарел эквивалентен оригинальному флутиказону пропионату (рисунок 1).
С целью изучения терапевтической эквивалентности продукции «ТЕВА» (Израиль) и GlaxoSmitKline в США (Техас, 2005) было проведено рандомизированное многоцентровое (3 центра) двойное слепое контролируемое плацебо-исследование, в котором приняли участие 514 пациентов, страдающих сезонным АР с повышенной чувствительностью к аллергенам пыльцы деревьев (горный кедр) обоих полов в возрасте старше 12 лет в период цветения. Исследуемые препараты:
- FANS (Fluticasone Aqueous Nasal Spray, VAX, Назарел, «TEBA») – 146 человек;
- Фликсоназе (GlaxoSmithKline, Великобритания) – 148 человек;
- Флоназе (GlaxoSmithKline, США) – 146 человек; группа плацебо – 74 человека.
Суточная доза флутиказона пропионата составила у всех пациентов в активной группе 200 мкг, продолжительность лечения – 14 дней. Критериями эффективности терапии было улучшение четырех основных назальных симптомов АР (заложенность носа, чиханье, ринорея, зуд в полости носа). Основным параметром эффективности было среднее по оценке пациента соотношение суммарного балла назальных симптомов в течение всего периода исследования. Все три группы, получавшие активное лечение, показали статистически значимые и сходные улучшения назальных симптомов по сравнению с началом лечения и с группой плацебо.
При этом существенных различий между эффективностью трех препаратов не было (95% доверительный интервал; р = 0,96). Также не получено статистически достоверных отличий в типе, частоте или выраженности НЯ, регистрируемых в ходе лечения исследуемыми препаратами.
Таким образом, проведенные исследования продемонстрировали биологическую и терапевтическую эквивалентность генерического препарата Назарел («ТЕВА», Израиль) и инновационного флутиказона пропионата Фликсоназе (GSK, Великобритания) и Флоназе (GSK, США).
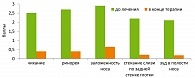
Первый опыт применения Назарела в России у пациентов с сезонным аллергическим ринитом был продемонстрирован проф. Н.И. Ильиной (Институт иммунологии ФМБА России, 2008) (рисунок 2).
Препарат Назарел назначали в суточной дозе 200 мкг, продолжительность лечения – 14 дней.
Критериями эффективности терапии было улучшение основных назальных симптомов АР (заложенность носа, чиханье, ринорея, зуд в полости носа) и глазных симптомов.
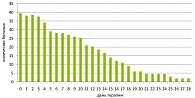
Следует отметить, что на фоне применения Назарела уменьшилась потребность в сосудосуживающих препаратах (рисунок 3).
После купирования острых проявлений аллергического ринита в качестве противорецидивного лечения на период цветения причинно-значимых растений назначают пероральные Н1-блокаторы нового поколения в связи с их противовоспалительной и противоаллергической активностью, связанной с комплексным механизмом действия и влиянием на разнообразные медиаторы и этапы аллергического каскада. Длительность курсового лечения колеблется от 1 до 3 месяцев. Данные лекарственные средства можно использовать со стабилизаторами мембран тучных клеток для местного применения:
кромоглициевая кислота (Кромгексал, Кромоглин) назальный спрей, по 1-2 впрыскивания в каждую ноздрю 2 раза в сутки.
Терапия острого периода аллергического конъюнктивита
Легкое течение аллергического конъюнктивита. Назначают Н1-блокаторы для местного применения:
- азеластин (Аллергодил) глазные капли по 1 капле в нижний конъюнктивальный мешок каждого глаза 2 раза в сутки или
- антозолин (Сперсаллерг) глазные капли по 1 капле в нижний конъюнктивальный мешок каждого глаза 2 раза в сутки.
Среднетяжелое и тяжелое течение аллергического конъюнктивита. Назначают Н1-блокаторы для перорального применения в виде монотерапии либо в сочетании с ГКС для местного применения.
- ГКС для местного применения: гидрокортизон глазную мазь закладывают в нижний конъюнктивальный мешок 2-3 раза в сутки или
- дексаметазон (Дексаметазон, Максидекс, Офтан) глазные капли, по 1 капле 2-3 раза в сутки.
Терапия острого периода пыльцевой бронхиальной астмы. На начальном этапе лечения назначают ингаляционные b-2-агонисты короткого действия (сальбутамол, фенотерол, тербуталин). Альтернативные средства: ипратропиум бромид, эуфиллин, формотерол, комбинированные бронхоспазмолитики (ипратропиум бромид + фенотерол). При отсутствии эффекта применяют ГКС (Будесонид) посредством небулайзера либо назначают системные ГКС. Оксигенотерапию (при сатурации меньше 90%). После купирования симптомов назначают противорецидивное лечение: стабилизаторы тучных клеток, ингаляционные ГКС, антилейкотриеновые препараты с учетом тяжести течения болезни. Альтернативные методы: Будесонид + формотерол, салметерол + флутиказон. Длительность курсового лечения – период цветения причинно-значимых пыльцевых аллергенов.
Аллергенспецифическая иммунотерапия – введение пациенту причинно-значимых пыльцевых аллергенов в возрастающих концентрациях – наиболее эффективный метод лечения поллиноза. Проводится в ремиссии болезни, как правило, в осенне-зимний период.
Способы введения аллергенов:
- парентеральный;
- сублингвальный;
- пероральный;
- эндоназальный.
Своевременно и правильно проводимая специфическая иммунотерапия позволяет существенно улучшить прогноз поллиноза и предотвратить переход легких форм заболевания в тяжелые. Эффект от успешного лечения сохраняется в течение нескольких лет.
Ошибки и необоснованные назначения. Назначение антибактериальных средств для местного и перорального применения может привести к развитию аллергических реакций и к неэффективности терапии. Длительное использование сосудосуживающих средств для местного применения способствует развитию «синдрома рикошета» с развитием симптомов медикаментозного ринита. Длительная необоснованная терапия ГКС для местного применения может привести к развитию осложнений (носовые кровотечения, сухость и/или атрофия слизистой оболочки носовых ходов).
До сих пор вместо термина «поллиноз» применяют старые названия: «весенний катар», «сенная лихорадка».
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.