Анемия беременных. Современная профилактика и терапия
- Аннотация
- Статья
- Ссылки
- English



Введение
Общее количество железа в организме человека составляет 2–6 г. Из этого количества на долю гемоглобина приходится 65%, депонированного железа (ферритина) – 20%, миоглобина – 10%, транспортного железа (трансферрина) – 0,1%, 5% находится в составе ферментов [1–3].
Железодефицитные состояния обусловлены нарушениями метаболизма железа вследствие его дефицита в организме. Выраженность клинических и лабораторных признаков зависит от степени дефицита железа. По данным Всемирной организации здравоохранения, в настоящее время железодефицитные состояния являются самой распространенной патологией в мире после респираторно-вирусных инфекций и отмечаются более чем у 3 млрд человек.
Различают три формы железодефицитных состояний: предлатентный дефицит железа, латентный дефицит железа, манифестный дефицит железа (железодефицитная анемия). Распространенность предлатентного и латентного дефицита железа в мире достигает 92%.
Предлатентный дефицит железа – стадия повышенной абсорбции железа, с повышенной концентрацией циркулирующего трансферрина и сниженным содержанием сывороточного ферритина (< 12 мкг/л). Характеризуется снижением депонированного и транспортного железа при сохранении его эритроцитарного пула [2, 4, 5]. Клинические и биохимические признаки дефицита железа отсутствуют. Показатели всех фондов метаболизма железа снижены в пределах нормативных значений. Определить предлатентный дефицит железа позволяет тест абсорбции Fe3+. В 60% случаев абсорбция железа выше 50% при нормальном значении этого показателя 10–15% [1, 3, 6, 7].
Латентный дефицит железа, или железодефицитный эритропоэз, характеризуется дефицитом железа в тканях (клинические признаки отсутствуют), достоверным снижением запасов железа в депо и показателя содержания эритропоэтина до уровня, поддерживающего гематологические показатели в пределах нижней границы нормативных значений. Насыщение трансферрина железом < 16%, сывороточный ферритин < 12 мкг/л, уровень трансферрина повышен при наличии нормальных показателей содержания гемоглобина [1–4, 7–9].
Манифестный дефицит железа, или железодефицитная анемия, – это гематологический синдром, который сопровождается нарушением синтеза гемоглобина, неэффективным эритропоэзом и повышенным уровнем эндогенного эритропоэтина. Нарушения определяются во всех фондах метаболизма железа: функциональном, транспортном, запасном, железорегуляторном.
К факторам риска развития манифестного дефицита железа относятся:
- недостаточное питание в течение жизни;
- вегетарианство;
- низкий социально-экономический статус;
- повышенные кровопотери вследствие различных соматических заболеваний;
- алкоголизм;
- гиперполименорея;
- частые, следующие друг за другом беременности и роды;
- нарушения всасывания и утилизации железа вследствие заболеваний желудочно-кишечного тракта и печени.
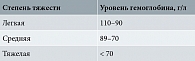
В настоящее время во всем мире принята классификация манифестного дефицита железа в зависимости от степени тяжести (табл. 1).
Дефицит железа во время беременности
Беременность увеличивает потребность в железе в организме будущей матери в первом триместре на 16%, во втором – на 59%, в третьем – на 67%. За период беременности и после родов расходуется до 1200–1400 мг железа:
- 500 мг – усиление эритропоэза;
- 300 мг – развитие фетоплацентарной системы (потребности плода составляют 280–290 мг, плаценты – 25–100 мг);
- 190 мг – текущий расход железа;
- 230 мг – потери во время родоразрешения;
- 400 мг – лактация у родильниц.
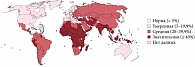
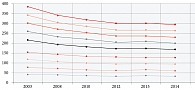
Частота дефицита железа у беременных в различных странах мира представлена в табл. 2 [10]. Предлатентный дефицит железа отмечается к концу третьего триместра беременности практически у всех женщин. Латентный дефицит железа чаще всего возникает на 19–24-й неделе беременности и в отсутствие лечения препаратами железа у 65% пациенток приводит к железодефицитной анемии, вследствие чего увеличивается частота осложненного течения беременности. Частота анемий у беременных составляет в среднем 25–50% (от 18–20% в развитых странах до 35–75% в развивающихся) (рис. 1). В России этот показатель равен 32%, частота анемии у беременных по округам Российской Федерации представлена на рис. 2. В Москве 37% беременных страдают манифестным дефицитом железа.
Клиника манифестного дефицита железа у беременных обусловлена наличием анемического синдрома и гипосидероза (дефицита железа в организме) [1, 11, 12].
Анемический синдром чаще всего проявляется неспецифическими симптомами: слабостью, головокружением, шумом в ушах, быстрой утомляемостью, сонливостью, гипотонией, ортостатической гипотензией, липотимией, тахикардией, одышкой при физической нагрузке.
Клинические проявления гипосидероза вызваны тканевым дефицитом железа. Снижение активности железосодержащих тканевых энзимов, в частности цитохромов, приводит к изменениям в эпителиальных тканях (слизистых оболочках, коже и т.д.). Именно поэтому характерными признаками гипосидероза являются бледность и сухость кожи, ломкость и нарушение структуры ногтей, извращение вкуса, затруднение при глотании твердой и/или сухой пищи (сидеропеническая дисфагия). Кроме того, дефицит железа может вызывать мышечную слабость.
Железодефицитная анемия во время беременности приводит к следующим акушерским осложнениям [7, 13, 14]:
- невынашиванию беременности (15–42%);
- преждевременным родам (11–42%);
- артериальной гипотонии (40%);
- гипогалактии (39%);
- гипоксии плода (35%);
- отслойке плаценты (25–35%);
- развитию преэклампсии (29%);
- гипотрофии плода (25%);
- ухудшению моторной функции матки: слабости родовой деятельности, гипотонии (10–15%);
- гнойно-септическим осложнениям после родов (12%);
- кровотечениям в третьем периоде родов и раннем послеродовом периоде (10%).
В многоцентровых исследованиях было доказано, что 70% гемоглобина у детей до двух лет имеет материнское происхождение. Следовательно, у 68% детей первого года жизни, родившихся от матерей с манифестным дефицитом железа, также может возникать или прогрессировать железодефицитная анемия. Манифестный дефицит железа приводит к снижению уровня умственного, моторного, речевого развития, замедлению метаболизма клеточных структур, нарушению образования гемоглобина, ухудшению иммунного статуса и устойчивости к инфекциям у детей первых лет жизни [2, 14, 15].
Диагностика дефицита железа у беременных
Все беременные обязательно должны пройти скрининг для выявления железодефицитного состояния на пятой-шестой неделе беременности. Для диагностики наличия железодефицитной анемии у беременных рекомендуется использовать гематологические и феррокинетические показатели [2, 3, 16]. К гематологическим показателям относятся:
- содержание гемоглобина (HGB, Hb);
- количество эритроцитов (RBC);
- гематокрит (HCT, Ht) – доля эритроцитов в общем объеме крови;
- цветовой показатель (ЦП) – относительное содержание гемоглобина в эритроците, при железодефицитной анемии < 0,85;
- средний объем эритроцитов (MCV) – норма 80–95 фл, при железодефицитной анемии снижается;
- среднее содержание гемоглобина в эритроците (MCH) – норма 27–31 пг, при железодефицитной анемии < 24 пг;
- средняя концентрация гемоглобина в эритроците (MCHC) – норма 30–38 г/дл, при железодефицитной анемии < 33 г/дл;
- показатель анизоцитоза эритроцитов (RDW) – норма 11,5–14,5%, при железодефицитной анемии повышается.
Рассмотрим подробно феррокинетические показатели.
Сывороточный ферритин – белковый комплекс, выполняющий роль основного внутриклеточного депо железа (15–20% от общего количества). При беременности в первом триместре нормальные его значения составляют 56–90 мкг/л, во втором триместре – 25–74 мкг/л, в третьем триместре – 10–15 мкг/л. 1 мкг/л сывороточного ферритина соответствует 8 мг резервного железа.
Сывороточное железо (железо, связанное с белком-трансферрином). Нормальные значения у беременных колеблются от 13,2 до 30,43 мкмоль/л.
Свободный трансферрин (трансферрин, не связанный с железом). Железосвязывающий гликопротеин плазмы крови, основной переносчик железа к клеткам. Показатель отражает потребность и резерв железа в организме, относится к обратным острофазным белкам. Нормальные значения у беременных – 2,0–4,0 г/л. Синтез свободного трансферрина осуществляется в печени и зависит от ее функционального состояния, потребности в железе и резервов железа в организме. При снижении концентрации железа синтез свободного трансферрина возрастает. Трансферрин участвует в транспорте железа от места его всасывания (тонкая кишка) до основных мест его использования или хранения (костный мозг, печень, селезенка), препятствуя накоплению токсичных ионов железа в крови. При разрушении эритроцитов в селезенке, печени и костном мозге свободный трансферрин транспортирует железо, высвобождаемое из гема, в костный мозг, где часть железа депонируется, включаясь в состав ферритина и гемосидерина. Одна молекула свободного трансферрина связывает два иона Fe3+, а 1 г трансферрина – около 1,25 мг железа. Исходя из этого можно определить общее количество железа, которое может связать сывороточный трансферрин. Оно приближается к величине общей железосвязывающей способности сыворотки крови. Для диагностики используют расчетную величину – процент насыщения трансферрина железом (отношение концентрации сывороточного железа к максимальной железосвязывающей способности трансферрина сыворотки, выраженное в процентах). В норме процент насыщения трансферрина железом составляет около 30%, при недостаточном поступлении железа в организм этот показатель снижается.
Коэффициент насыщения трансферрина железом – это отношение концентрации сывороточного железа к концентрации трансферрина сыворотки, выраженное в процентах. Коэффициент насыщения трансферрина железом = [Сывороточное железо (мкг/л) / свободный трансферрин (мг/дл) × 1,41] × 100%. Нормальный показатель составляет 20–55%.
Процент гипохромных эритроцитов в периферической крови определяется как процент клеток со сниженной концентрацией гемоглобина в отдельной клетке. Норма для беременных составляет < 2,5%. Количество гипохромных эритроцитов > 10% свидетельствует о функциональной недостаточности железа в организме.
Концентрация протопорфиринов в эритроците. Норма для беременных составляет 0,53 мкмоль/л (30 мкг%), при дефиците железа значение этого показателя > 1,77 мкмоль/л (100 мкг%).
В многоцентровых рандомизированных исследованиях было доказано, что информативная значимость различных феррокинетических показателей для выявления дефицита железа при беременности составляет 70% для сывороточного ферритина, 60% для коэффициента насыщения трансферрина железом, 50% для свободного трансферрина, 35% для сывороточного железа [2, 3, 7, 9, 17].
Дифференциальный диагноз манифестного дефицита железа в первую очередь необходимо проводить с физиологическим разведением крови, связанным с увеличением объема циркулирующей крови. К характерным признакам гемодилюции относятся одновременное уменьшение количества гемоглобина и эритроцитов, цветовой показатель остается в пределах 1,0–0,85. Анизоцитоз, пойкилоцитоз, микроцитоз, гипохромия отсутствуют. В периферической крови определяются нейтрофильный лейкоцитоз, лимфопения, число тромбоцитов снижается до 150 000, эозинофилы отсутствуют[2, 3, 10, 16].
Профилактика дефицита железа у беременных
Высокая частота акушерских и перинатальных осложнений вследствие железодефицитного состояния во время беременности обусловливает актуальность проблемы профилактики дефицита железа у беременных.
Профилактика манифестного дефицита железа показана пациенткам с обильными и длительными менструациями, предшествовавшими беременности, при интервале между беременностями год и менее, многоплодной беременности, длительной лактации после предыдущих родов. Согласно рекомендациям Всемирной организации здравоохранения, для эффективной профилактики манифестного дефицита железа у беременных ежедневная доза элементарного железа должна составлять 20–60 мг и 250 мкг фолиевой кислоты в регионах с частотой железодефицитной анемии < 20%, 100–120 мг – в регионах с частотой манифестного дефицита железа > 20%. Предпочтение следует отдавать комбинированным пероральным препаратам железа с пролонгированным высвобождением фолатов [2–4, 7, 10, 14].
У беременных и родильниц необходимо своевременно выявлять латентный дефицит железа и назначать лечение препаратами железа (селективная профилактика). При латентном дефиците железа помимо комплексных поливитаминных препаратов с макро- и микроэлементами (одна таблетка или капсула в сутки) показан прием от 30 мг элементарного железа в сутки перорально в течение шести недель.
В отсутствие возможностей лабораторного определения уровня сывороточного ферритина вопрос о назначении селективной профилактики решается на основании гематологических критериев (гемоглобина, количества эритроцитов, гематокрита), соответствующих латентному дефициту железа. Оценку эффективности селективной профилактики проводят через шесть недель от начала приема препаратов железа путем определения гематологических (гемоглобина, гематокрита, количества эритроцитов) и феррокинетических (сывороточного ферритина, сывороточного железа, коэффициента насыщения трансферрина железом) показателей. Эффективность селективной профилактики у беременных составляет > 90% [1, 5, 7, 18, 19].
Меры профилактики манифестного дефицита железа у родильниц включают уменьшение кровопотери при родоразрешении, восполнение кровопотери во время абдоминального родоразрешения, предупреждение острых или рецидивов хронических инфекционно-воспалительных заболеваний в послеродовом периоде, а также своевременную терапию латентного дефицита железа в третьем триместре беременности [1, 3, 4, 20, 21].
Лечение железодефицитной анемии у беременных
Прежде всего следует подтвердить именно железодефицитный характер анемии путем определения гематологических и феррокинетических показателей. Только соблюдения диеты, состоящей из богатых железом продуктов, для коррекции манифестного дефицита железа недостаточно, беременным показаны препараты железа и витаминно-минеральные комплексы, которые должны соответствовать следующим критериям:
- отсутствие побочных эффектов;
- оптимальное содержание железа;
- безопасность;
- простая схема применения;
- хорошие органолептические свойства;
- наличие в составе факторов, влияющих на усвоение железа;
- наилучшее соотношение «эффективность – цена».
Женщинам с манифестным дефицитом железа средней и тяжелой степени после 20-й недели беременности можно назначить терапию рекомбинантным эритропоэтином в сочетании с препаратами железа. Парентерально препараты железа вводятся только в особых случаях [1, 2, 7, 18, 22, 23].
При выборе лечения можно руководствоваться количеством сывороточного ферритина:
- 60 мкг/л – препараты железа не показаны;
- 20–60 мкг/л – препараты железа назначаются с 20-й недели беременности;
- < 20 мкг/л – прием препаратов железа следует начать с 12-й недели беременности.
Переливание крови или эритромассы не является методом лечения железодефицитной анемии. Эта процедура используется только в случаях тяжелой анемии с гемодинамическими нарушениями, перед операциями, а также перед родами у женщин с уровнем гемоглобина ниже 80 г/л.
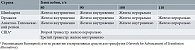
После нормализации уровня гемоглобина препараты железа необходимо принимать еще в течение двух-трех месяцев для создания депо железа в организме. Средняя суточная доза железа составляет 30–60 мг. В дальнейшем вопрос о приеме препаратов железа решается индивидуально. Обязательно проведение мониторинга эффективности, длительности приема и дозы препарата: определение гематологических показателей не реже одного раза в две недели (чаще по показаниям), феррокинетических показателей не реже одного раза в месяц с учетом диагностических критериев различных стадий дефицита железа у беременных [5, 12, 22, 24]. Международные рекомендации по ферротерапии анемии беременных представлены в табл. 3 и 4.
Препараты железа противопоказаны при гемосидерозе и гемохроматозе, апластической, сидероахрестической и гемолитической анемиях, лейкозах, артериальной гипертензии, тяжелой коронарной недостаточности, язвенной болезни желудка и двенадцатиперстной кишки в стадии обострения.
Ферлатум Фол в профилактике и лечении дефицита железа, возникающего во время беременности
Современный препарат железа Ферлатум Фол (железа протеин сукцинилат + фолиновая кислота) – это эффективный железо-протеиновый комплекс, обогащенный фолиновой кислотой. Предназначен для лечения и профилактики железодефицитной анемии и тканевого дефицита железа у беременных. Отдельные характеристики данного препарата представлены в табл. 5.
Ферлатум Фол представляет собой раствор для приема внутрь, выпускается во флаконе с крышкой-дозатором. Содержит железа протеин сукцинилат 800 мг, что эквивалентно 40 мг Fe3+ (содержится во флаконе) и кальция фолината пентагидрат 0,235 мг – эквивалентно 0,200 мг кальция фолината или 0,185 мг фолиновой кислоты (содержится в крышке-дозаторе).
Фолаты относятся к роду веществ, которые обладают витаминной активностью. Добавление к железу фолиновой кислоты является важным клинически зарекомендовавшим себя подходом, так как дефицит фолатов блокирует в организме эритропоэз и выработку гемоглобина, тем самым препятствуя физиологическому использованию доступного или вводимого железа и способствуя развитию анемии. Добавки с фолиновой кислотой повышают содержание фолатов в сыворотке гораздо быстрее других продуктов, поскольку фолиновая кислота не нуждается в воздействии энзима для своего преобразования [8, 23–25].
Дефицит фолатов блокирует эритропоэз и выработку гемоглобина, тем самым препятствуя физиологическому использованию доступного железа. Известно, что дефицит железа, особенно в период беременности, способствует развитию вторичного дефицита фолатов. Фолиновая кислота в составе Ферлатум Фол позволяет преодолеть данную метаболическую проблему.
Отличительная особенность комплекса Ферлатум Фол состоит в том, что атомы Fe3+ окружены белковым носителем. Белок выполняет двойную функцию: транспортную и защитную. В кислой среде желудка происходит преципитация белка, вокруг ионов железа образуется плотная белковая оболочка. В связи с этим исключается раздражающее действие железа на желудочно-кишечный тракт, что обусловливает отличную переносимость препарата. Растворение защитной белковой оболочки и высвобождение ионов железа происходят только в тонком кишечнике.
Как известно, транспорт железа в энтероцит – процесс насыщаемый, то есть энтероцит не может принять железа больше, чем способна его ферментативная система. Содержание больших доз железа в препаратах не оправдано, поскольку создание больших локальных концентраций железа приводит к быстрому насыщению железом энтероцитов, а оставшееся железо полностью не усваивается [23]. Медленное высвобождение железа из белкового комплекса в тонком кишечнике позволяет сделать процесс насыщения энтероцитов равновесным, увеличить его биодоступность. По данным I.G. Mollet и соавт., железо (Fe2+) в таблетированной форме вызывает перенасыщение его концентрации в крови, соответственно повышается содержание свободной формы железа Fe2+, не связанной с белком-переносчиком трансферрином, что может привести к повреждению ДНК эндотелия сосудов [26].
Применение препарата Ферлатум Фол позволяет решить сразу две актуальные проблемы, которые возникают во время беременности: лечение железодефицитной анемии и предупреждение осложнений беременности и врожденных дефектов у плода. Для профилактики железодефицитной анемии во время беременности и лактации принимают по одному флакону в сутки. Для лечения латентного или клинически выраженного дефицита железа – по два флакона Ферлатум Фол в сутки в два приема в течение 60 дней. После достижения нормальных гематологических показателей в качестве поддерживающей дозы следует употреблять по одному флакону в сутки в течение 30 дней.
Заключение
Следует отметить, что основными характеристиками железодефицитных состояний являются возможность их предупреждения и обратимость. Высокая распространенность манифестного дефицита железа обусловлена тем, что, во-первых, недооценивается значение диагностики симптомов ранних стадий дефицита железа, а во-вторых, отсутствует дифференцированный индивидуальный подход к коррекции нарушений.
N.A. Korotkova, V.N. Prilepskaya
V.I. Kulakov Research Center of Obstetrics, Gynecology and Perinatology
Contact person: Natalya Aleksandrovna Korotkova, korotckowa.n@yandex.ru
Epidemiology of iron deficiency, features of iron turnover, etiology and pathogenesis of iron deficiency in pregnant women and puerperae are described in the paper. Diagnostics methods for manifested iron deficiency during pregnancy as well as prophylaxis and treatment of iron deficient states are discussed.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.