Антенатальная гибель плода: клинико-биохимические параллели и особенности родоразрешения
- Аннотация
- Статья
- Ссылки
- English






В структуре невынашивания беременности одно из первых мест занимает неразвивающаяся беременность, частота которой остается стабильно высокой: от 2% в популяции в целом до 15–55% в различных когортах больных. Невынашивание беременности по типу несостоявшегося аборта (родов) наблюдается у 68,6% женщин в первом триместре, 21,3% – во втором триместре, 10,1% – в третьем триместре. За последние десятилетия во всем мире значительно снизился уровень неонатальной смертности, но уровень антенатальной гибели остается высоким и составляет почти 50% в структуре перинатальных потерь [1]. Это свидетельствует о том, что на современном этапе развития акушерства нет надежных способов оценки и коррекции внутриутробного состояния плода [2].
Антенатальная гибель плода и связанное с этим вторичное коагулопатическое кровотечение наравне с другими осложнениями беременности, такими как преэклампсия, задержка роста плода, преждевременная отслойка нормально расположенной плаценты, преждевременные роды, остаются основными причинами материнской и перинатальной заболеваемости и смертности [3, 4]. Частота патологической акушерской кровопотери при синдроме мертвого плода достигает, по некоторым данным, 21% [5].
Согласно проведенным нами исследованиям, в большинстве случаев неразвивающаяся беременность второго и третьего триместра представляет собой результат длительного течения плацентарной дисфункции, которая характеризуется выраженными изменениями агрегатного состояния крови, обмена веществ, иммунного статуса и системным эндотоксикозом [6]. Ввиду возможных распространенных коагулопатических осложнений при постановке диагноза требуются тщательное лабораторное обследование и быстрая коррекция выявленных нарушений до родоразрешения.
В частности, нами проанализированы 147 историй родов женщин с мертвым плодом, по данным родильного дома № 1 Рязани (на долю антенатальной гибели плода за 15 лет пришлось 0,44%). Средний возраст женщин – 25,8 года. Первобеременные – 47,9%. Течение беременности в 89,6% случаев осложнилось ранним токсикозом, угрожающим прерыванием беременности, поздним гестозом и другими клиническими проявлениями плацентарной дисфункции. Это подтверждалось и результатами патогистологического исследования, указывающими в 70,8% случаев на патологию плаценты (в том числе на плацентарную недостаточность). У 37 беременных наблюдалась плацентарная недостаточность как в хронической, так и в острой форме. При этом хроническая форма доминировала (n = 30), а у семи женщин она переросла в острую в виде преждевременной отслойки нормально расположенной плаценты. Патологические процессы в плаценте в 64,6% случаев стали причиной внутриутробной гипоксии и асфиксии, вследствие чего и произошла антенатальная гибель плода. Кроме того, 2/3 обследуемых женщин перенесли различные заболевания воспалительного характера. В итоге у 14,6% беременных внутриутробная инфекция привела к гибели плода. Все это позволяет сделать вывод, что антенатальная гибель плода не происходит внезапно. Ей предшествует длительный период плацентарной дисфункции, который, естественно, не способствует организации и поддержанию адаптивных программ в организме беременной в соответствии с гестационными сроками. Именно поэтому состояние адаптивных реакций, их вегетативные составляющие у женщин с антенатальной гибелью плода нуждаются в более детальном изучении. От этого зависят многие последующие действия врача, направленные на организацию родоразрешения, профилактику ряда грозных осложнений, которые нередко угрожают жизни беременной (массивные кровотечения, септические осложнения и др.).
Нами оценивались функциональное состояние плаценты и вегетативные реакции организма у женщин с антенатальной потерей плода и сравнивались со значениями здоровых беременных (38–40 недель), составивших контрольную группу. Специфические белки и фертильные факторы определяли с помощью иммуноферментных, моноклональных тест-систем (ТБГ-тест, ХГЧ-Фертитест-М, ПАМГ-1 и АМГФ-Фертитест-М). Биохимические показатели измерялись на анализаторе FP-901 фирмы Labsystems (Финляндия) с использованием реактивов фирмы Diasys (Германия), а также стандартными наборами реактивов фирмы Lahema (Чехия). Полученные данные анализировались с использованием пакета прикладных программ для обработки медико-биологических исследований Statgraphics 2.6.
У беременных с антенатальной гибелью плода синтетическая активность плаценты характеризовалась достоверным падением концентрации специфических белков в периферической крови (табл. 1). Их суммарное содержание было в 3,8 раза ниже, чем у здоровых беременных, что было обусловлено достоверным уменьшением уровня трофобластического бета-1 глобулина (ТБГ) (р < 0,001) и хорионического гонадотропина человека (ХГЧ) (р < 0,01) в крови. Их величины составили 16 и 32% соответственно от контрольных значений. Содержание эндометриальных белков (альфа-2-микроглобулина фертильности – АМГФ и плацентарного альфа-1-микроглобулина – ПАМГ) не отличалось от результатов контрольной группы. Соотношение специфических белков в их сумме составило: ТБГ – 24,98%, ХГЧ – 8,83%, АМГФ – 53,32%, ПАМГ – 12,87% (в контроле 63,31, 10,98, 21,96, 3,75% соответственно). Данное обстоятельство указывало на то, что снижение синтеза белков при антенатальной гибели плода происходило не одинаково в различных отделах плаценты. В основном страдала плодовая составляющая. Ослаблялась белоксинтетическая активность синцитиотрофобласта, в результате чего нарушался баланс отдельных белков в их сумме. Полученные результаты согласуются с данными других авторов [2]. При неизмененной концентрации эндометриальных белков в сыворотке крови беременных с мертвым плодом наблюдалось повышение процентного содержания АМГФ (в 2,4 раза) и ПАМГ (в 3,4 раза). Соотношение специфических белков, обладающих синтоксическим влиянием (ТБГ + ХГЧ + АМГФ), к белкам-«кататоксинам» (ПАМГ) в обследуемой группе было в 5,1 раза ниже, чем в контроле.
Состояние обмена веществ у женщин с мертвым плодом характеризовалось рядом особенностей (табл. 2). В отличие от здоровых беременных у них была достоверно уменьшена концентрация холестерина в крови на 8,2% (р < 0,01) на фоне сходных уровней общих липидов и триглицеридов. Напротив, содержание свободных жирных кислот и глюкозы было выше, чем у здоровых беременных, на 26,2% (р < 0,02) и 29,1% (р < 0,001) соответственно.
При этом отмечались значительные изменения антиокислительных свойств крови (табл. 3). Были резко снижены уровень общей антиокислительной активности (12,18 ± 0,95 против 20,20 ± 0,37%, р < 0,001) и активности каталазы (5,23 ± 0,25 против 7,80 ± 0,26 мкат/л, р < 0,001). Депрессия антиокислительных компонентов крови привела к резкому повышению содержания продуктов перекисного окисления липидов. Концентрация гидроперекисей липидов увеличилась в 1,9 раза, а малонового диальдегида – в 1,5 раза.
Результатом изменений в углеводном и липидном обмене у беременных с мертвым плодом и накопления продуктов метаболизма перекисного окисления липидов стали существенные сдвиги в свертывающей системе (потребление свертывающих факторов) (табл. 4). Был достоверно снижен уровень фибриногена в крови (7,78 ± 0,91 против 13,41 ± 0,31 мкмоль/л, р < 0,001) на фоне значительного увеличения концентрации продуктов деградации фибрина (10,12 ± 1,49 против 4,99 ± 0,81 нмоль/л, р < 0,01). О выраженной тромбинемии свидетельствует и факт увеличения растворимого фибрина в 1,7 раза у женщин с мертвым плодом.
В результате длительно существующей выраженной тромбинемии потреблялись и факторы противосвертывающей системы (табл. 5). Концентрация гепарина снизилась до 0,24 ± 0,02 Е/мл (0,33 ± 0,02 Е/мл в контроле, р < 0,05) с одновременным уменьшением содержания антитромбина III до 61,64 ± 3,22% (против 76,90 ± 2,36% в контроле, р < 0,01). Указанные процессы привели к удлинению времени рекальцификации до 158,36 ± 18,20 с (в контроле 76,10 ± 3,65 с, р < 0,001).
Активность плазминовой системы только имела тенденцию к увеличению, несмотря на достаточно большой прирост суммарной фибринолитической активности, активатора плазминогена и плазмина (на 31,9, 23,9 и 72,6% соответственно). Однако в силу выраженных индивидуальных колебаний показателей результаты были не достоверны (р > 0,05). Антиплазминовые факторы альфа-2-макроглобулин и альфа-1-антитрипсин были незначительно снижены (р > 0,05) по сравнению с контролем, чем, видимо, и обеспечивалось сдерживание плазминовой активности (табл. 6).
Таким образом, у женщин с антенатальной гибелью плода отмечается поражение синтетической активности плаценты, особенно ее плодовых отделов, что согласуется с данными других авторов [2]. Эти нарушения в синтезе специфических белков зоны беременности приводят к глубоким явлениям дисбаланса отдельных белков в их сумме. Резко возрастает удельный вес эндометриального белка ПАМГ, обладающего свойством стимулировать кататоксические адаптивные программы. Процессы плацентарной дисфункции, как следует из результатов анализа особенностей течения патологических беременностей, носят хронический характер. В результате длительного воздействия на адренергические структуры гипоталамуса происходит резкая активация кататоксических адаптивных программ с развитием типичных для этого процесса вегетативных реакций: увеличение активности перекисного окисления липидов, депрессия антиокислительных свойств крови, нарастание конечных продуктов перекисного окисления липидов в крови, прогрессивное потребление факторов противосвертывающей и свертывающей систем. Эти проявления в несколько раз превосходят те, которые обеспечивают начало родовой деятельности при доношенной беременности. Изменения в агрегатном состоянии крови были близки к критическим, а у ряда пациенток проявились коагулопатией третьей степени (синдромом диссеминированного внутрисосудистого свертывания). В отдельных наблюдениях гемодинамические расстройства в маточно-плацентарной области приобретают острый характер – происходит преждевременная отслойка нормально расположенной плаценты. Рассмотренные данные указывают на развитие своеобразной гиперадаптации, направленной на удаление мощного раздражителя (плода) путем мобилизации всех энергетических и иммунологических ресурсов. Это в конечном результате приводит к расстройству маточно-плацентарного кровообращения, ухудшению перфузии межворсинчатого пространства и внутриутробной гибели плода.
Причиной плацентарной дисфункции в 50% случаев становится инфекционное поражение [7], в котором задействована грамотрицательная микрофлора – источник эндотоксина (липополисахарида). Следствием дезадаптивных процессов, возникающих при плацентарной несостоятельности, становится нарушение обмена веществ с накоплением продуктов обмена (малонового диальдегида, гидроперекисей липидов и др.). Нарушенный обмен веществ, накопленные продукты перекисного окисления липидов и другие факторы резко изменяют агрегатное состояние крови с проявлением коагулопатии различной степени тяжести. При этом накапливаются продукты деградации фибрина. Все эти факторы (эндотоксин, продукты нарушенного обмена, продукты перекисного окисления липидов, продукты деградации фибрина и др.) представляют собой биохимические индикаторы эндотоксикоза [8].
С учетом системного эндотоксикоза при неразвивающейся беременности второго и третьего триместра требуется проводить комплексную коррекцию обнаруженных гемостатических нарушений с использованием свежезамороженной плазмы и эфферентных методов лечения. Перспективным направлением, используемым в последние годы в акушерской практике, является энтеросорбция Энтеросгелем [9].
Нами обследовано 99 женщин с неразвивающейся беременностью во втором и третьем триместре и длительностью пребывания мертвого плода в полости матки более двух суток. У всех женщин в день поступления, после элиминации плода и на пятые сутки после опорожнения матки оценивали показатели коагулограммы (фибриноген, протромбиновый индекс, фибриноген В, тромбиновое время, толерантность плазмы к гепарину, фибринолитическую активность, активность фибриназы, этаноловый тест). После чего были выделены три клинические группы.
Первую группу составили 44 женщины с антенатальной гибелью плода, у которых не было патологических отклонений в системе гемостаза (контрольная группа).
Во вторую группу включены 40 женщин с антенатальной гибелью плода и нарушением гемостазиологических показателей, которые получали традиционную терапию до опорожнения матки (простагландины, антибиотикопрофилактику).
В третью группу вошли 15 женщин с антенатальной гибелью плода и патологическими отклонениями показателей гемостаза, которым наряду с общепринятой терапией проводилась комплексная подготовка к родоразрешению. Она включала переливание свежезамороженной плазмы до опорожнения матки (согласно приказу Минздрава России от 02.04.2013 № 183н «Об утверждении правил клинического использования донорской крови и (или) ее компонентов») и прием энтеросорбента Энтеросгель в дозе 15 г три раза в день per os с первых суток пребывания в стационаре и на протяжении пяти суток после элиминации плода.
Средний возраст женщин первой группы составил 27,7 года, причем треть женщин были старше 30 лет. Первородящих было 18, повторнородящих – 26. Срок беременности, при котором наступила антенатальная гибель плода, варьировался от 17 до 38 недель. У половины беременных длительность нахождения погибшего плода в полости матки насчитывала менее трех суток. У одной женщины в анамнезе были две неразвивающиеся беременности.
Средний возраст женщин второй группы равнялся 27,7 года, причем треть женщин были старше 30 лет. Первородящих было 18, повторнородящих – 22. Срок беременности находился в пределах от 16 до 38 недель. Только у 1/7 беременных длительность нахождения погибшего плода в полости матки до родоразрешения составила менее трех суток. Неразвивающейся беременности в анамнезе у данной группы женщин не отмечалось.
Средний возраст женщин третьей группы составил 27,7 года, причем почти половина (n = 7) были в возрасте старше 30 лет. Первородящих – 7, повторнородящих – 8. Срок беременности находился в пределах от 16 до 34 недель. Только у 1/3 беременных длительность нахождения погибшего плода в полости матки до родоразрешения была менее трех суток. У трех женщин в анамнезе отмечалась неразвивающаяся беременность, у одной – даже две неразвивающиеся беременности.
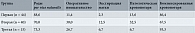
Исходом беременности в контрольной группе у 39 (88,6%) женщин стало самопроизвольное опорожнение матки (табл. 7). В пяти случаях пришлось прибегнуть к оперативному вмешательству: плодоразрушающей операции после расширения цервикального канала и амниотомии (n = 4) и экстирпации матки в связи с атоническим кровотечением после опорожнения матки (n = 1).
Во второй группе самопроизвольное прерывание беременности произошло у 28 (70%) женщин. Оперативные вмешательства в ходе освобождения матки от плода были проведены в 12 случаях, причем в пяти из них с удалением матки. Так, шести женщинам проведена плодоразрушающая операция, одной – кесарево сечение по поводу антенатальной гибели одного плода из двойни, ягодичного предлежания одного плода. В четырех случаях проведена экстирпация матки с плодом, в том числе у одной женщины по поводу сочетания антенатальной гибели плода с множественной миомой матки. У одной пациентки произведена экстирпация матки из-за атонического и гипокоагуляционного кровотечения после опорожнения матки.
В третьей группе самопроизвольное прерывание беременности наблюдалось в 11 (73,3%) случаях, и только четырем женщинам были проведены оперативные вмешательства: плодоразрушающая операция (n = 3) и экстирпация матки в связи с атоническим кровотечением после опорожнения матки (n = 1).
У 38 женщин первой группы, 27 женщин второй группы и 14 женщин третьей группы кровопотеря была компенсированной (до 400 мл). Кровопотеря от 450 до 2000 мл после опорожнения матки отмечена у шести женщин первой группы, 13 женщин второй группы, у одной женщины третьей группы. Как следует из полученных данных, патологическая кровопотеря прежде всего наблюдалась у женщин, не получавших комплексную терапию с использованием энтеросорбентов и свежезамороженной плазмы.
Таким образом, при антенатальной гибели плода формируется особая форма функциональной деятельности плаценты с резким изменением (снижением) синтетической активности синцитиотрофобласта и децидуальной оболочки. Функциональная несостоятельность плаценты приводит к перестройке адаптивных программ от синтоксических к кататоксическим, которая сопровождается изменением обмена веществ, агрегатного состояния крови, формированием системного эндотоксикоза. Применение комплексной подготовки к прерыванию беременности у женщин с антенатальной гибелью плода во втором и третьем триместре при диагностированных изменениях гемостаза (использование свежезамороженной плазмы и энтеросорбция Энтеросгелем) повысило эффективность лечения данной патологии. Снизился уровень кровопотери и уменьшилось число оперативных вмешательств, в том числе и гистерэктомий по поводу массивных кровотечений.
Yu.K. Gusak, PhD, V.G. Chikin, PhD, Prof., A.V. Khovanov, PhD, A.V. Novikova, N.Yu. Gusak
I.P. Pavlov Ryazan State Medical University
TNK SILMA, Moscow
Regional Clinical Perinatal Center, Ryazan
Contact person: Yury K. Gusak, gusak.ryazan@mail.ru
The authors note the need for more detailed assessment of the functional state of the placenta and vegetative reactions in women with antenatal fetal death. This is connected with the fact that the undeveloped pregnancy of the second and third trimester is the result of a long course of placental dysfunction, which is characterized by pronounced changes in the aggregate state of the blood, metabolism, immune status and systemic endotoxicosis. The latter requires a comprehensive correction of detected hemostatic disorders with the use of freshly frozen plasma and efferent methods of treatment, in particular enterosorption. This allows reducing the level of blood loss and reducing the number of surgical interventions, including hysterectomies for the reason of massive bleeding.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.