Эффективность применения препарата Кандид при вульвовагинальном кандидозе
- Аннотация
- Статья
- Ссылки


Краткий анализ современного состояния сложной проблемы микозов показывает:
- резкое увеличение за последнее время частоты и тяжести грибковых инфекций, в том числе с хроническим течением;
- значение иммунодефицитных состояний в возникновении, патогенезе, течении и исходе заболевания, в особенности в связи с исходными иммунодефицитами;
- большой удельный вес микозов в проблеме так называемых оппортунистических инфекций;
- влияние, как это ни парадоксально, достижений в других областях медицины (успехи антибиотико- и гормонотерапии, комбинированная терапия, ряд хирургических вмешательств) на увеличение частоты и длительности течения микозов;
- трудности лечения микозов в связи с многообразием различных по свойствам видов грибов и локализацией патологического процесса.
В современных условиях во многих странах мира, в том числе и в России, отмечен рост вагинальных инфекций, которые прочно занимают ведущее место в структуре акушерско-гинекологической заболеваемости. Известно, что влагалищные выделения являются симптомом инфекционных заболеваний разной этиологии, индикатором неблагополучия и риска перехода инфекции в верхние отделы репродуктивной системы женщины. Поэтому чрезвычайно важным является своевременное проведение дифференциальной диагностики с помощью клинико-лабораторных методов исследования с последующей адекватной этиотропной терапией (3, 4, 5).
Одной из наиболее частых причин обращения женщин к врачу являются генитальные поражения, обусловленные дрожжеподобными грибами рода Candida – вульвовагинальный кандидоз (ВВК). Согласно сводным данным, бессимптомное носительство Candida обнаруживается в кишечнике у 20-50% здоровых людей, на слизистой оболочке полости рта – у 20-60%, во влагалище – у 15-20% небеременных женщин. По данным литературы, 75% женщин репродуктивного возраста имеют по крайней мере один эпизод вагинального кандидоза. У беременных данное заболевание встречается в 30-40% случаев, перед родами этот показатель может достигать 45-50%. При этом дрожжеподобные грибы обнаруживаются в небольшом количестве (< 103 КОЕ/мл).
Вместе с тем дрожжеподобные грибы рода Candida входят в состав нормальной микрофлоры влагалища и 10-20% женщин являются кандидоносителями. У данного контингента женщин отсутствуют клинические проявления заболевания при выявлении в низком титре дрожжеподобных грибов по данным микробиологических методов исследования. Под воздействием определенных экзо- и эндогенных факторов кандидоносительство может переходить в клинически выраженную форму и вызывать заболевание (1, 6, 7).
Следует также отметить высокую частоту возникновения кандидоза влагалища в период беременности, что обусловлено рядом факторов: изменениями гормонального баланса; накоплением гликогена в эпителиальных клетках влагалища; иммуносупрессорным действием высокого уровня прогестерона и присутствием в сыворотке крови фактора иммуносупрессии, связанного с глобулинами. Установлена прямая связь между сроком гестации и частотой возникновения вагинального кандидоза.
Кандидозная инфекция часто связана с нарушениями микроценоза влагалища. В зависимости от состояния вагинального микроценоза выделяют 3 формы Candida-инфекции влагалища (6, 8, 9):
- бессимптомное кандидоносительство, при котором отсутствуют клинические проявления заболевания, дрожжеподобные грибы выявляются в низком титре (< 104 КОЕ/мл), а в составе микробных ассоциантов вагинального микроценоза абсолютно доминируют лактобациллы;
- истинный кандидоз, при котором грибы выступают в роли моновозбудителя, вызывая клинически выраженную картину заболевания. При этом в вагинальном микроценозе в высоких титрах присутствуют грибы Candida (> 104 КОЕ/мл), лактобациллы (> 106 КОЕ/мл) при отсутствии диагностически значимых титров каких-либо других условно-патогенных микроорганизмов;
- сочетание вагинального кандидоза и бактериального вагиноза, при котором дрожжеподобные грибы участвуют в полимикробных ассоциациях как возбудители заболевания. В этих случаях дрожжеподобные грибы (чаще в высоком титре) обнаруживают на фоне массивного количества (> 109 КОЕ/мл) облигатно анаэробных бактерий и гарднерелл при резком снижении концентрации или отсутствии лактобацилл.
Принципиально важно различать 2 варианта поражения слизистых оболочек: с инвазией Candida spp. и без последней (1, 10).
Инвазивный кандидоз слизистых оболочек характеризуется развитием их фибринозного воспаления (в типичных случаях – так называемой молочницей), а при морфологических исследованиях мазков и биоптатов обнаруживают псевдомицелий и почкующиеся дрожжевые клетки.
По особенностям клинической картины выделяют псевдомембранозную (молочница) и эритематозную/атрофическую формы заболевания. Кроме того, в зарубежной литературе нередко употребляются термины осложненный и вторичный вагинальный кандидоз. К осложненному кандидозу относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, иммунодефицит и др.), то есть случаи, плохо поддающиеся терапии. К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов.
При неинвазивном кандидозе клиническая картина существенно варьирует. Переходу кандидоносительства в заболевание способствует наличие в макроорганизме нарушений в неспецифическом и специфическом звеньях резистентности на местном и системном уровнях.
В настоящее время существует большой выбор различных антимикотических средств как локального, так и системного действия (11, 12, 13, 14).
Согласно рекомендациям CDC, Европейским стандартам диагностики и лечения заболеваний, передаваемых половым путем, терапия вульвовагинального кандидоза предполагает назначение системных азольных или местнодействующих противогрибковых средств. Кроме того, следует отметить, что препараты, применяемые беременными для лечения вагинального кандидоза, должны отвечать следующим требованиям: низкая токсичность для плода и для матери, эффективность, переносимость, минимальная частота выработки резистентности у возбудителей и т.д. Интравагинальное применение антимикотиков следует признать предпочтительным из-за резкого снижения системной абсорбции препаратов, что сводит к минимуму потенциальную возможность нежелательных эффектов (13, 15, 16, 17, 18, 19).
До настоящего времени остается спорным вопрос об эффективности применения различных доз антимикотических средств, в частности, препаратов, содержащих в своем составе клотримазол. В связи с этим представляется целесообразным проведение данного исследования.
Цель исследования
Необходимо оценить клинико-микробиологическую эффективность и безопасность применения препарата Кандид (500 мг однократно или 100 мг 6 раз) в терапии острого вульвовагинального кандидоза, а также (500 мг однократно) для санации родовых путей перед родами.
Материалы и методы исследования
В исследование были включены 70 женщин, средний возраст которых составил 27,4 ± 1,3 года, с острым вульвовагинальным кандидозом (с клиническими проявлениями и микробиологической верификацией диагноза).
Критерии включения: клинические проявления вульвовагинального кандидоза, а также лабораторное подтверждение эпизода данного заболевания (почкующиеся клетки, или гифы, определяемые при микроскопическом исследовании; положительный результат культурального исследования отделяемого влагалища для выявления грибов рода Candida с определением вида и количественной оценкой).
Для постановки диагноза острый вульвовагинальный кандидоз применяли клиническое и гинекологическое обследование: сбор анамнестических данных, жалоб пациентки, осмотр вульвы, слизистых влагалища и шейки матки в зеркалах, бимануальное гинекологическое исследование. Микробиологическая диагностика основывалась на оценке состояния микроценоза влагалища по результатам комплексного исследования: микроскопии вагинальных мазков, окрашенных по Граму, и культурального исследования влагалищного содержимого.
Пациентки с подтвержденным диагнозом ВВК были разделены на следующие группы:
- I группа – 20 пациенток, получавших терапию препаратом Кандид В1, 500 мг (клотримазол) вагинальные таблетки, вводимые интравагинально однократно;
- II группа – 20 пациенток, получавших терапию препаратом Кандид В6, 100 мг (клотримазол) вагинальные таблетки, по 1 таблетке на ночь интравагинально в течение 6 дней;
- III группа – 30 женщин с доношенным сроком беременности, получавших препарат Кандид В1 500 мг (клотримазол) вагинальные таблетки, вводимые интравагинально однократно для санации родовых путей.
Контроль эффективности терапии оценивали через 7-10 дней и через 1 мес. (вне беременности) от начала лечения на основании динамики жалоб пациентки, клинических признаков заболевания: наличие характерных выделений из влагалища, зуда, жжения, гиперемии и отека слизистой влагалища и вульвы. При микробиологическом исследовании лечение считали эффективным при отсутствии выраженной лейкоцитарной реакции по данным микроскопии и элиминации гриба при микроскопии и культуральном исследования в процессе динамического наблюдения.
Оценка клинической эффективности используемых препаратов проводилась по следующим критериям:
- хороший эффект – излечение: отсутствие субъективной симптоматики (зуд, боль, жжение) и лабораторных признаков основного заболевания, отсутствие рецидивов ВВК в течение 12 мес. от начала терапии;
- удовлетворительный эффект – улучшение: отсутствие лабораторных признаков основного заболевания, положительная динамика субъективной (зуд, боль, жжение) и объективной симптоматики, недостаточное для отнесения эффекта к категории «хороший эффект»;
- неудовлетворительный эффект – отсутствие эффекта от проводимой терапии или ухудшение субъективной и объективной симптоматитки, неоднократные рецидивы вульвовагинального кандидоза.
Результаты исследования
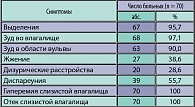
Всем 70 пациенткам, включенным в исследование, диагноз ВВК был поставлен на основании жалоб, гинекологического осмотра, клинических проявлений заболевания и подтвержден данными микроскопии вагинальных мазков и культурального исследования влагалищного содержимого. Клинические симптомы, отмеченные у пациенток до начала проводимой терапии, представлены в таблице 1.
Большинство пациенток предъявляли жалобы на обильные выделения из половых путей – 67 (95,7%) женщин, сопровождающихся зудом в области влагалища – у 68 (97,1%) и вульвы – у 63 (90%). Диспареуния отмечена у 39 (55,7%) женщин; жжение в области наружных половых органов – у 27 (38,6%), дизурические расстройства – у 20 (28,6%) пациенток. Стоит отметить, что при гинекологическом осмотре у всех пациенток отмечались гиперемия и отек слизистой оболочки влагалища, шейки матки и вульвы, которые носили выраженный характер.
Микробиологическое исследование пациенток показало, что у 59 женщин (84,3%) диагностирован классический вариант ВВК, у 10 (14,3%) – сочетанная форма бактериального вагиноза и ВВК, в 1 случае (1,4%) грибы выделялись в ассоциации с кишечной палочкой и эпидермальным стафилококком в высоком титре при отсутствии лактобацилл. При идентификации дрожжевых грибов (таблица 2) было установлено, что они были представлены родом Candida. У 68 женщин (97,1%) дрожжевые грибы выделены в монокультуре и у 2 (2,9%) – в ассоциации.
Всего идентифицировано 72 штамма грибов: 69 штаммов (95,8%) Candida albicans и 3 штамма (4,2%) – не-albicans (Candida glabrata – 2 и Candida parapsilosis – 1).
Оценку эффективности лечения ВВК проводили при контрольном микробиологическом исследовании через 7 дней после лечения. Сравнительные результаты оценки состояния микроценоза влагалища, по данным микроскопии вагинального мазка и культурального исследования, представлены в таблице 3.
Установлено, что при контрольном исследовании элиминация дрожжевых грибов из вагинального отделяемого достигнута у 69 женщин (98,6%). У 1 пациентки (1,4%) микроскопическая картина вагинального микроценоза соответствовала норме, но при культуральном исследовании выделена Candida glabrata в низком титре (3 lg Кое/мл). Клинических проявлений и жалоб со стороны пациентки не было. Совпадение биокода и чувствительности к антимикотикам штаммов Candida glabrata до и после лечения указывает на их идентичность. Что касается чувствительности к антимикотикам, то штамм Candida glabrata сохранил чувствительность ко всем изученным препаратам, в том числе к имидазолам, к числу которых относится клотримазол – основа препарата Кандид.
У всех пациенток с классической формой ВВК, когда дрожжевые грибы вегетируют на фоне нормофлоры, после лечения достигнута элиминация грибов. Микроценоз у 57 из 59 пациенток соответствовал критериям нормы, а в 2 случаях диагностирован НВ, обусловленный кишечной палочкой. Из 10 пациенток с сочетанной формой ВВК и БВ в 6 случаях достигнута элиминация не только дрожжевого гриба, но и микрофлоры, ассоциированной с БВ с последующим восстановлением лактофлоры. В 4 случаях грибы после лечения не обнаружены, а титр облигатных анаэробов практически не изменился. В случае сочетания ВВК, обусловленного Candida glabrata, и НВ, ассоциированного с E. сoli, после лечения отмечали значительное снижение титра Candida glabrata и E. сoli (до 3 lg Кое/мл).
При последующем отдаленном (через 28-31 день) обследовании ни у одной женщины (группы I и II) не было выявлено рецидива ВВК. Ни одна из пациенток не отмечала возникновение побочных реакций, связанных с местным применением клотримазола. При опросе, проведенном после окончания лечения, большинство беременных считали терапию удобной и эффективной.
Обобщая результаты проведенной нами оценки терапии вагинальным препаратом Кандид (клотримазол 100 и 500 мг), можно констатировать, что введение вагинальной таблетки Кандид при помощи аппликатора является удобным, эффективным и безопасным вариантом терапии острого вульвовагинального кандидоза. При проведенной нами клинической оценке – введение клотримазола оказалось не менее эффективным, чем применение других широко рекомендуемых препаратов. При этом у большинства пациенток, получавших Кандид, было отмечено быстрое исчезновение симптомов заболевания, что, очевидно, связано с особенностями фармакокинетики данного препарата. Как и другие исследователи, мы отметили, что неудачи терапии вульвовагинального кандидоза клотримазолом могут быть связаны с массивной колонизацией влагалища C. albicans или наличием устойчивых к препарату штаммов не C. albicans (С. glabrata, С. parapsilosis и др.), поэтому в последнем случае целесообразны повторные курсы терапии.
Таким образом, клиническая оценка эффективности и переносимости терапии вагинальными таблетками Кандид в терапии острого вульвовагинального кандидоза показала хорошую переносимость и высокую эффективность терапии данным препаратом. Практически у всех женщин были отмечены клиническое выздоровление и микробиологическое излечение. Повторные курсы терапии потребовались пациенткам с оставшимися слабовыраженными клиническими симптомами вульвовагинального кандидоза. Побочных эффектов терапии не было отмечено ни в одном случае. Высокая эффективность, переносимость и безопасность терапии вагинальным препаратом Кандид, а также экономические аспекты терапии, то есть доступная цена препарата. Необходимо отметить, что возможность однократного приема позволяет рекомендовать терапию вагинальными таблетками Кандид в качестве эффективного метода лечения кандидозного вульвовагинита.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.