Настоящее и будущее антагонистов лейкотриеновых рецепторов в терапии бронхиальной астмы и аллергических заболеваний
- Аннотация
- Статья
- Ссылки



Бронхиальная астма (БА) по-прежнему остается одним из самых распространенных хронических заболеваний, особенно среди детей, подростков и молодых взрослых, что обусловлено ее ранним дебютом. По данным некоторых авторов, у одного из четырех человек БА развивается в возрасте до 40 лет, но и с увеличением возраста риск заболеть БА как среди женщин, так и среди мужчин неуклонно повышается [1]. Одно из последних глобальных популяционных исследований, в котором изучали распространенность БА у взрослых в 70 странах (включая Россию), проведенное по инициативе Всемирной организации здравоохранения (ВОЗ), показало: в среднем у 4,3% респондентов зарегистрирована диагностированная врачом БА, у 4,5% – клинические проявления с назначением терапии по поводу БА, 14,4% участников исследования отметили наличие симптомов БА [2]. В зависимости от страны-участницы эти цифры существенно колебались, достигая разницы в 21 раз. В ходе исследования также установлено, что каждый четвертый больной БА – активный курильщик, один из двух больных БА отметил свистящие хрипы в течение последних 12 месяцев, а каждый пятый никогда не получал лечения по поводу БА. Это исследование свидетельствует о том, что БА ложится тяжелым бременем на здравоохранение во всем мире. Высокая распространенность курения, ожирения и избыточной массы тела среди пациентов с БА представляет собой существенное препятствие на пути борьбы с глобальной проблемой БА.
Отметим, что и другие аллергические заболевания не отстают в своей распространенности от БА. Так, в ходе одного из немногих отечественных эпидемиологических исследований, проведенных под руководством профессора Е.Г. Кондюриной в рамках Международной программы по изучению распространенности аллергических заболеваний среди детей и подростков (ISAAC, International Study of Asthma and Allergy in Childhood) [3], показано увеличение распространенности симптомов аллергического ринита (АР) и конъюнктивита у детей и подростков с 7,8% (выявлено в первую фазу ISAAC в середине 1990-х гг.) до 11,7% (выявлено в третью фазу исследования, проведенную через 6 лет). Аналогичные тенденции к росту распространенности аллергических болезней отмечаются и в других странах.
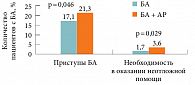
Медико-социальное значение АР обусловлено не только его существенным влиянием на все аспекты жизни пациентов, как взрослых, так и детей, но и его тесной связью с БА. Частота развития БА у лиц с круглогодичным ринитом более чем на порядок превышает частоту развития БА у лиц без АР [4], а наличие симптомов АР у пациентов, страдающих БА, увеличивает частоту приступов БА и обращений за неотложной помощью (рис. 1) [5].
Уровень контроля симптомов БА и АР и у взрослых, и у детей, безусловно, существенно вырос за последние 10–15 лет [6], но все же остается недостаточно высоким, что можно объяснить несколькими причинами (при условии доступности фармакотерапии):
- неадекватным или неправильным применением лекарственных препаратов;
- низкой приверженностью лечению;
- необходимостью персонифицированной терапии.
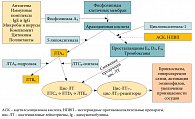
Как известно, в основе БА и АР лежит аллергическое воспаление, в котором участвуют многочисленные клетки и медиаторы, в том числе цистеиниловые лейкотриены (цис-ЛТ), к которым относятся ЛТС₄, ЛТD₄, ЛТЕ₄ и ЛТВ₄. Эти липидные вещества, образуемые из арахидоновой кислоты под действием 5-липооксигеназы (5-ЛО) (рис. 2), являются мощными провоспалительными медиаторами, вызывающими бронхоконстрикцию, гиперсекрецию слизи и нарушение ее клиренса, стимулируют приток эозинофилов и других воспалительных клеток, повышают проницаемость кровеносных сосудов в 100 раз эффективнее гистамина, стимулируют пролиферацию и дифференцировку миофибробластов, таким образом способствуя развитию субэпителиального фиброза [7, 8, 9, 10]. Ацетилсалициловая кислота (АСК) и нестероидные противовоспалительные препараты (НПВП) являются ингибиторами циклооксигеназы-1 (ЦОГ-1) – фермента, наряду с 5-ЛО участвующего в обмене арахидоновой кислоты и контролирующего образование простагландинов и тромбоксанов (рис. 2), поэтому при аспириновой БА, сопровождающейся непереносимостью АСК и НПВП и полипозным риносинуситом, особенно значим уровень цис-ЛТ. Подавляющее большинство фармакологических эффектов цис-ЛТ, имеющих отношение к патофизиологии БА и АР, осуществляются через активацию специфических цис-ЛТ₁-рецепторов, расположенных на тучных клетках, моноцитах и макрофагах, эозинофилах, базофилах, нейтрофилах, Т- и В-лимфоцитах, гладкомышечных клетках, бронхиальных фибробластах и эндотелиальных клетках. Именно поэтому применение антагонистов цис-ЛТ₁-рецепторов (монтелукаст, зафирлукаст и пранлукаст) является довольно давно одобренной во многих странах мира и хорошо зарекомендовавшей себя фармакотерапией БА и АР у взрослых и детей. Монтелукаст (Сингуляр®) – наиболее часто применяемый в Европе и Северной Америке препарат из этой группы, тогда как пранлукаст применяется преимущественно в Японии и других странах Азии (в РФ не зарегистрирован). Зафирлукаст был первым зарегистрированным в европейских странах, в том числе в России, препаратом – антагонистом цистеиниловых лейкотриенов. Его редкое в настоящее время применение обусловлено необходимостью назначения дважды в день, в отличие от монтелукаста, который применяется один раз в сутки, и возможным взаимодействием с пищей и другими лекарственными препаратами [11].
Цель данной статьи – рассмотреть сегодняшнюю позицию препаратов – антагонистов лейкотриеновых рецепторов в терапии БА и АР и оценить перспективы их применения в лечении аллергических болезней.
Настоящая роль монтелукаста в терапии БА и АР
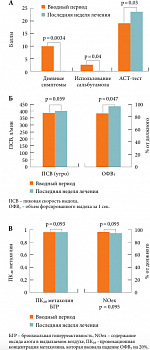
Существует большая доказательная база клинических исследований, демонстрирующих эффективность монтелукаста, равно как и других препаратов – антагонистов лейкотриеновых рецепторов, в улучшении симптомов и легочной функции при БА, уменьшении частоты обострений БА и потребности в короткодействующих бета-агонистах (КДБА), редукции эозинофилии крови и мокроты у взрослых и детей с БА различной степени тяжести [7, 8, 9, 11]. У пациентов с персистирующими симптомами БА, получавших только симптоматическую терапию КДБА, назначение монтелукаста улучшает контроль БА [12]. Наше собственное исследование, проведенное несколько лет назад, убедительно показало клинико-функциональную эффективность монотерапии монтелукастом у 15 взрослых, больных легкой персистирующей БА, в отношении достижения контроля заболевания [13, 14]. В результате 12-недельной монотерапии монтелукастом была отмечена достоверная положительная динамика дневных симптомов БА и потребности в бронхолитических препаратах, уровень контроля БА (по результатам Теста по контролю над бронхиальной астмой (АСТ-теста)) также статистически значимо вырос (до лечения – 19 (18–20) баллов, после – 23,5 (21–25) баллов, р = 0,0327) (рис. 3A). Значимо (р < 0,05) увеличились утренняя пиковая скорость выдоха (ПСВ) и объем форсированного выдоха за 1 сек (ОФВ₁) (рис. 3Б). Однако оценивавшиеся нами в ходе исследования маркеры воспаления, такие как содержание оксида азота в выдыхаемом воздухе (NOex) и бронхиальная гиперреактивность (БГР) в метахолиновом тесте, которые в начале исследования были значимо выше нормальных показателей, в результате монотерапии монтелукастом практически не изменились (рис. 3В). Полученные нами результаты свидетельствуют о том, что клинический контроль БА еще не означает контроля воспаления дыхательных путей. Применение антилейкотриенового препарата в качестве монотерапии в течение 12 недель у больных легкой персистирующей атопической БА является эффективным для достижения клинико-функционального контроля, но недостаточно эффективным для достижения контроля воспаления.
Вместе с тем, учитывая клинико-функциональную эффективность, монотерапия антагонистами лейкотриеновых рецепторов (в частности монтелукастом) может быть альтернативой примению ингаляционных глюкокортикостероидов (ГКС) у пациентов с легкой персистирующей БА, не желающих или по каким-либо причинам не могущих принимать ингаляционные ГКС, что отмечено в основных международных руководствах GINA (Global Initiative for Asthma – Глобальная инициатива по бронхиальной астме) и ARIA (Allergiс Rhinitis and its Impact on Asthma initiative – Аллергический ринит и его влияние на бронхиальную астму) [15, 16, 17]. Более того, у детей младшего возраста, имеющих небольшой «стаж» болезни и высокий уровень ЛТЕ₄ в моче, монотерапия монтелукастом более эффективна, чем терапия флутиказона фуроатом, что было показано в исследовании S.J. Szefler и соавт. [18]. Убедительные доказательства эффективности монтелукаста в отношении уменьшения частоты вирус-индуцированных обострений БА у маленьких детей 2–5 лет были получены в исследовании H. Bisgaard и соавт. [19]. В этом продолжительном (12 месяцев) двойном слепом плацебоконтролируемом исследовании терапия монтелукастом значимо, на 31,9% по сравнению с плацебо, редуцировала число обострений БА. Средняя частота обострений БА на пациента составила 1,6 эпизодов за год в группе детей, получавших монтелукаст, и 2,34 эпизода – в группе плацебо. Терапия монтелукастом привела к увеличению периода времени до первого обострения БА в среднем на 2 месяца (р = 0,024) и уменьшила потребность (дозу) ингаляционных ГКС (р = 0,027) по сравнению с плацебо. Результаты этого исследования приобретают особую значимость при решении вопроса о профилактике обострений БА в сезон вирусных инфекций. Известно, что 85% обострений БА у детей [20] и 60% обострений БА у взрослых [21] индуцированы респираторными вирусными инфекциями, причем преимущественно вызванными риновирусами, против которых не существует вакцин (по причине большого числа серологических вариантов возбудителя).
Правомерность данного подхода демонстрирует исследование, проведенное в реальной клинической практике [22]. Отметим, что реальная клиническая практика отличается от рандомизированных клинических исследований, включающих, как правило, «рафинированных» пациентов с БА. Критерии включения в эти исследования не позволяют участвовать в них курящим пациентам с БА, пациентам, имеющим значимые сопутствующие заболевания и коморбидные состояния, пациентам с недостаточной обратимостью обструкции бронхов, а также, как правило, пожилым пациентам. D. Price и соавт. [22] провели два исследования в условиях реальной клинической практики, каждое продолжительностью 2 года. В первом (всего 326 пациентов, проанализированы данные 300 пациентов) сравнивали эффективность антагонистов лейкотриеновых рецепторов (монтелукаст, зафирлукаст) и ингаляционных ГКС в качестве начальной терапии БА у пациентов, не получавших ранее лечения для контроля симптомов. Во втором исследовании (всего 361 пациент, проанализированы данные 350 пациентов) сравнивали антагонисты лейкотриеновых рецепторов (монтелукаст, зафирлукаст) и длительно действующие бета-агонисты (ДДБА) в качестве аддитивной терапии у пациентов с не контролируемой на фоне монотерапии ингаляционными ГКС БА. Основным критерием оценки служил мини-опросник по качеству жизни с БА (MiniAQLQ – mini Asthma Quality of Life Questionnaire), следующим критерием был опросник по контролю БА – ACQ (Asthma Control Questionnaire), кроме того, оценивали частоту обострений БА (назначение пероральных ГКС или госпитализация) и использовали мини-вопросник по качеству жизни с риноконъюнктивитом (MiniRQLQ – mini Rhinoconjunctivitis Quality of Life Questionnaire). Результаты этих исследований, оцениваемые по избранным критериям, представлены на рисунке 4 [22].
В приведенных исследованиях антагонисты лейкотриеновых рецепторов по своей эффективности оказались, по сути, эквивалентными ингаляционным ГКС в качестве базисной терапии первой линии для лечения БА и эквивалентными ДДБА в качестве дополнительной терапии у пациентов, уже получающих ингаляционные ГКС. По крайней мере, эта эквивалентность была достоверно показана через 2 месяца терапии. Эквивалентность, оцененная через 2 года терапии, была недостоверной по главному критерию MiniAQLQ. Динамика второстепенных критериев (ACQ и ПСВ) была одинаковой в группах сравнения. Исследования продолжались два года, поэтому их результаты отражают реальную клиническую практику со всеми ее преимуществами (разнообразие пациентов) и недостатками (отсутствие объективного плацебо-контроля).
В этих исследованиях была отмечена высокая приверженность больных лечению антагонистами лейкотриеновых рецепторов. В первом исследовании этот показатель составил 65% (для сравнения – приверженность лечению ингаляционными ГКС – 41%). Во втором исследовании приверженность лечению антагонистами лейкотриеновых рецепторов в качестве дополнительной терапии к ингаляционным ГКС составила 74%, тогда как приверженность ДДБА – 46%.
Несмотря на то что последний метаанализ [23], посвященный сравнению эффективности монотерапии ингаляционными ГКС и антилейкотриеновыми препаратами у больных персистирующей БА (детей и взрослых), показал ожидаемое превосходство ингаляционных ГКС, особенно у пациентов с умеренно выраженной обструкцией бронхов, тем не менее нельзя не учитывать результаты исследований в реальной практике. Бесспорно, ингаляционные ГКС являются наиболее эффективной группой препаратов для контроля БА, но только в том случае, если пациент действительно их применяет, то есть при уровне приверженности (комплаенса) ≥ 80% [24]. Приверженность терапии ингаляционными ГКС является особенно низкой у подростков, у которых этот показатель составляет зачастую менее 40% [25], поэтому у этой группы пациентов антагонисты лейкотриеновых рецепторов, представленные таблетированными формами и применяемые один раз в день, действительно могут быть эффективной альтернативой ингаляционным ГКС в качестве монотерапии при легкой персистирующей БА. Кроме того, бронхоспазм, вызванный физической нагрузкой (БВФН), также наиболее присущ детям и подросткам с БА. Эффективность антагонистов лейкотриеновых рецепторов, в частности монтелукаста, в отношении предотвращения БВФН убедительно доказана во множестве крупных клинических исследований у детей и взрослых [26], причем в процессе постоянного и длительного приема препарата его защитный эффект в отношении физической нагрузки не снижается.
Антагонисты лейкотриеновых рецепторов принимаются per os и, стало быть, обладают системным эффектом в отношении аллергического воспаления, тем самым обеспечивая целесообразность назначения при сочетании БА и АР. Существует множество исследований, доказывающих эффективность этой терапии [27, 28]. Однако и при изолированном АР антагонисты лейкотриеновых рецепторов занимают определенное место в комплексном лечении или монотерапии (рис. 5) [26]. В международных рекомендациях ARIA 2010 [28], составленных европейскими экспертами с позиции GRADE (качества доказательств и силы рекомендаций) и построенных в форме вопроса и ответа экспертов, в пункте 16 предлагается применение пероральных антагонистов лейкотриеновых рецепторов у взрослых и детей с сезонным АР и у детей дошкольного возраста с персистирующим АР. А на вопрос, содержащийся в пункте 45, должны ли антагонисты лейкотриеновых рецепторов применяться для лечения астмы у больных с АР и БА, эксперты отвечают: «У больных с АР и БА, которые предпочитают не применять или не могут применять ингаляционные ГКС, и у детей, родители которых не согласны применять ингаляционные ГКС, мы предлагаем применение пероральных антагонистов лейкотриеновых рецепторов для лечения БА».
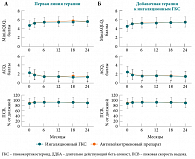
Выше уже упоминалось о влиянии неконтролируемого АР на течение БА, поэтому дополнительная терапия антагонистом лейкотриеновых рецепторов – монтелукастом – больных персистирующей БА и сопутствующим АР будет закономерно приводить к лучшему контролю обоих заболеваний, что и было продемонстрировано в ряде клинических исследований. В частности, в ретроспективном исследовании L. Borderias и соавт. [29] изучалась эффективность дополнительной терапии монтелукастом у пациентов, страдающих легкой и среднетяжелой персистирующей БА, не контролируемой монотерапией ингаляционными ГКС или комбинацией «ингаляционный ГКС + ДДБА». Пациенты, включенные в это исследование, помимо БА имели сезонный АР или круглогодичный АР с сезонными обострениями. В данном исследовании оценка БА была произведена в течение 1 года до назначения монтелукаста и через 1 год его аддитивного применения. Результаты исследования представлены на рисунке 6 [29].
Как видно из рисунка, среди 696 пациентов из Италии, Польши и Испании, включенных в анализ, доля больных, отмечавших приступы БА в течение предшествующего назначению монтелукаста года, снизилась с 31,5% до 10,1% (р < 0,001) за год дополнительной терапии монтелукастом. Доля больных, у которых отмечались экстренные визиты к врачу, госпитализации по поводу БА и назначения пероральных ГКС, снизилась с 18,7% до 3,9%, с 5,2% до 1,4% и с 17,5% до 5,9% соответственно (p < 0,01).
Кроме того, было отмечено значимое (р < 0,01) сокращение числа пациентов, применявших терапию для контроля симптомов АР (интраназальные ГКС и антигистаминные препараты). Следовательно, дополнительное назначение монтелукаста пациентам с недостаточным контролем БА на фоне терапии ингаляционным ГКС или комбинацией «ингаляционный ГКС + ДДБА» приводит к лучшему контролю как БА, так и АР.
Таким образом, в настоящее время антагонисты лейкотриеновых рецепторов имеют доказанную эффективность при следующих заболеваниях/состояниях:
- аллергический ринит;
- сочетание бронхиальной астмы и аллергического ринита;
- бронхиальная астма с доминирующим БВФН;
- бронхиальная астма у маленьких детей, особенно вирус-индуцированная;
- бронхиальная астма, не контролируемая монотерапией ингаляционными ГКС или комбинацией «ингаляционный ГКС + ДДБА» в качестве дополнительной терапии;
- аспириновая бронхиальная астма;
- легкая персистирующая бронхиальная астма, в качестве альтернативы ингаляционным ГКС.
Перспективы применения антагонистов лейкотриеновых рецепторов в терапии аллергических болезней
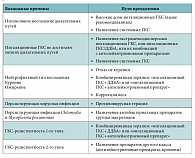
Ингаляционные ГКС являются наиболее эффективными средствами из всех существующих препаратов для поддерживающей терапии БА (уровень доказательности А), но вместе с тем и ингаляционные ГКС не панацея. В реальной клинической практике существует множество ситуаций (табл.), при которых у пациентов наблюдается сниженный ответ на терапию ингаляционными ГКС.
В настоящее время проводятся клинические исследования по изучению эффективности монтелукаста у курящих больных БА и у пациентов, страдающих ожирением и БА. Однако уже существуют исследования, результаты которых свидетельствуют о положительном влиянии монтелукаста на достижение контроля БА у таких пациентов.
В 8-недельном двойном слепом исследовании с перекрестным дизайном (все пациенты, включенные в исследование, получили оба вида терапии), проведенном S.C. Lazarus и соавт. [30], изучалось влияние низкой дозы ингаляционного ГКС (160 мкг беклометазона дипропионата (БДП) дважды в день) или монтелукаста (10 мг однократно вечером) на клинико-функциональные параметры (ОФВ₁ и ПСВ) и маркеры воспаления (БГР и эозинофилы индуцированной мокроты) у курящих и некурящих пациентов с персистирующей БА. Как видно из рисунка 7 [30], курящие больные имели лучший функциональный ответ на терапию монтелукастом. Увеличение утренней ПСВ у них было значимо выше, по сравнению с таковым в ответ на БДП, а прирост ОФВ₁ был одинаковым. Хорошо известно, что курение приводит к преимущественно нейтрофильному воспалению в слизистой оболочке бронхов и снижению ответа на ингаляционные ГКС, поэтому терапия антагонистами лейкотриеновых рецепторов может иметь определенные преимущества у этой группы больных при использовании как в качестве монотерапии при легкой персистирующей БА у курящих подростков, так и в качестве аддитивной терапии, усиливающей влияние ингаляционных ГКС, у курящих пациентов со среднетяжелой персистирующей БА.
БА является гетерогенным заболеванием, проявляющимся различными клиническими, этиологическими, воспалительными фенотипами. Существенное влияние на течение БА и ответ на фармакотерапию оказывают коморбидные состояния, сопровождающие БА. Избыточный вес и ожирение в настоящее время имеют те же тенденции эпидемического распространения, что и БА, в связи с чем они часто присутствуют у одного и того же пациента, формируя особый фенотип БА, характеризующийся преобладанием женщин, поздним дебютом БА, среднетяжелым или тяжелым течением БА, умеренным снижением функции легких с некоторой обратимостью, зачастую неэозинофильным воспалением слизистой оболочки бронхов [31]. Кроме того, этому фенотипу БА, как показало исследование M. Peters-Golden и соавт. [32], присуща неоднозначность ответа на контролирующую фармакотерапию. В этом исследовании был проведен post hoc анализ 4 двойных слепых плацебоконтролируемых рандомизированных исследований, включавших 3073 взрослых пациента с персистирующей среднетяжелой БА, получавших монтелукаст (n = 1439), БДП (n = 894) или плацебо (n = 740). Первичной оценкой эффективности являлся процент дней контролируемой БА. 52% больных, включенных в анализ, имели нормальный вес, 32% – повышенный индекс массы тела (ИМТ), и 16% больных были с ожирением. Как показал анализ, повышенный ИМТ и ожирение влияют на возможность достижения контроля БА, приводя к снижению процента дней контролируемой БА, что можно видеть из анализа, проведенного в группе пациентов, получавших плацебо (рис. 8) [32]. С увеличением ИМТ также снижался ответ на ингаляционный ГКС (БДП), но не на монтелукаст. Не было отмечено различий в проценте дней контролируемой БА в ответ на терапию монтелукастом между пациентами с нормальным, повышенным ИМТ или пациентами с ожирением (рис. 8). Это позволяет предположить, что цистеиниловые лейкотриены имеют особое значение в патогенезе БА у лиц, страдающих ожирением, что нашло подтверждение в ряде работ. Избыточная масса тела и ожирение у больных БА ассоциированы с повышенным отношением ЛТЕ₄/креатинин в моче, по сравнению с больными БА без ожирения и здоровыми лицами. При этом было отмечено, что уровень лептина имел положительную, а адипонектина – отрицательную связь с отношением ЛТЕ₄/креатинин в моче [33].
Повышенный уровень ЛТЕ₄ в конденсате выдыхаемого воздуха и моче, а также преимущественно нейтрофильное воспаление в слизистой бронхов и повышение концентрации интерлейкина-6 (ИЛ-6) в конденсате выдыхаемого воздуха было отмечено у пациенток с менопаузальной БА, то есть БА, дебютировавшей в период менопаузы [34]. Этот биологический фенотип менопаузальной БА, по заключению авторов исследования, характеризующийся преимущественно нейтрофильным воспалением и склонностью к тяжелому течению, вероятно, тоже может быть предметом изучения и оценки эффективности препаратов – антагонистов лейкотриеновых рецепторов.
Заключение
Препараты – антагонисты лейкотриеновых рецепторов, в частности монтелукаст, имеют доказанную эффективность в отношении клинических и функциональных проявлений БА и АР и достижения контроля заболеваний.
Монтелукаст в качестве монотерапии может быть альтернативой низким дозам ингаляционных ГКС, особенно у детей и подростков с легкой БА и АР; вирус-индуцированными обострениями БА; бронхиальной астмой, сопровождающейся сниженной толерантностью к физической нагрузке, а также в качестве степ-даун-терапии.
Монтелукаст в качестве дополнительной терапии к ингаляционным ГКС является альтернативой ДДБА. Этот вариант комбинированной терапии эффективен при аспириновой БА, БА с сопутствующим АР, БА у пациентов с ожирением, курящих больных БА, а также у больных БА, имеющих противопоказания к назначению ДДБА.
Монтелукаст имеет хороший профиль безопасности, частота его побочных эффектов не отличается от таковой при применении плацебо.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.