Новые возможности лечения никотиновой зависимости у больных сердечно-сосудистыми заболеваниями: эффективность и безопасность варениклина
- Аннотация
- Статья
- Ссылки
- English
Введение
Как известно, табакокурение – один из самых мощных факторов риска преждевременной смерти, ежегодно уносящих жизни миллионов людей. По оценкам Федеральной службы государственной статистики [1] и Роспотребнадзора (2015 г.), благодаря интенсивным антитабачным мерам доля активных курильщиков в России за пять лет снизилась с 65 до 60% для мужчин и с 30 до 20% для женщин [2]. Однако эти цифры могут быть несколько занижены. Проводя профилактические осмотры в регионах Крайнего Cевера, мы не раз наблюдали, что в отдельных коллективах доля курильщиков среди мужчин достигает 90%. Статистика обычно не учитывает пассивных курильщиков. Между тем для «злостных» пассивных курильщиков, то есть для тех, кто вынужден находиться в окружении курящих, вред практически сопоставим с таковым при активном курении [3].
Эксперты Всемирной организации здравоохранения полагают, что одна пятая часть всех сердечно-сосудистых заболеваний (ССЗ) напрямую связана с курением. В 2000 г. в мире только от заболеваний, обусловленных курением, умерло 1,62 млн человек [4]. В классическом исследовании INTERHEART [5] показано, что у пациентов, выкуривающих от одной до пяти сигарет в день, риск инфаркта миокарда повышается на 40%, у выкуривающих 40–50 сигарет в день – до 900% (!). Помимо осложнений коронарного атеросклероза курение ускоряет развитие аневризмы аорты, цереброваскулярной болезни, атеросклероза периферических артерий.
Непременным условием лечения ССЗ является полный отказ от курения, причем именно отказ, а не сокращение количества выкуриваемых сигарет. Через год после прекращения курения дополнительный риск ишемической болезни сердца (ИБС), обусловленный курением, уменьшается вдвое и впоследствии постепенно снижается. Спустя 15 лет у тех, кто отказался от курения, риск ИБС сопоставим с таковым у лиц, никогда не куривших. Риск инсульта снижается до фонового уровня через 5–15 лет [6].
Как свидетельствуют опросы, около 70% курильщиков с радостью расстались бы с этой вредной привычкой, но не обладают силой воли, не верят в успех и очень тяжело переносят ранний период после прекращения курения, что заставляет большинство из них вернуться к пагубной привычке [7]. Особую актуальность отказ от курения приобретает у больных ССЗ.
Способы лечения никотиновой зависимости
Что сегодня врач может предложить курящему пациенту? Перечень вмешательств невелик. Как оказалось, десятиминутная беседа не совсем бесполезное занятие. По оценкам исследователей, только после беседы с врачом курить бросает каждый пятидесятый пациент (2%) [8]. Причем чаще это лица с хроническими сердечно-сосудистыми и легочными заболеваниями, осознавшие связь ухудшения здоровья с курением. В нашей практике был случай, когда 70-летний пациент, страдавший тяжелой хронической обструктивной болезнью легких, со стажем курения > 100 пачко-лет после подробной беседы о влиянии курения на прогноз болезни бросил курить в течение месяца.
Среди медикаментозных средств поддержки отказа от курения достаточно широкую распространенность получила никотиновая заместительная терапия (НЗТ). Несмотря на множество форм выпуска (жевательная резинка, сублингвальные таблетки, пластыри, назальные спреи, ингаляторы) и активную разработку новых лекарственных форм, эффективность НЗТ не превышает 6–8% [9]. Кроме того, по последним данным, НЗТ способна увеличивать риск сердечно-сосудистых осложнений [10].
В 1990-х гг. была обнаружена способность бупропиона – антидепрессанта из группы селективных ингибиторов обратного захвата серотонина и дофамина (не зарегистрирован в России) облегчать отказ от курения. В клинических исследованиях эффективность бупропиона составила 11% [11]. Долгое время этот показатель считался максимально достижимым при монотерапии никотиновой зависимости. Лишь в специальных клиниках для курящих, где НЗТ или лечение бупропионом сочетали с интенсивной поведенческой поддержкой, удавалось достигать максимальной частоты отказа от курения – 13–19% [12].
Принципиально иной стратегией лечения никотиновой зависимости стало применение нового класса препаратов – блокаторов никотиновых рецепторов. Сегодня этот класс представлен единственным препаратом – ингибитором никотиновых рецепторов варениклином (Чампикс®, Pfizer Manufacturing Deutschland, Германия).
Варениклин – частичный агонист (агонист-антагонист) никотиновых ацетилхолиновых рецепторов (нАХР), характеризующийся высокой аффинностью и селективностью к альфа-4-бета-2-подтипам нАХР. Степень активации нАХР варениклином ниже, чем никотином: дофамина высвобождается на 40–60% меньше, чем в ответ на никотин. Это обеспечивает курящему чувство комфорта без проявлений абстиненции в отсутствие никотина. Зависимость к препарату не развивается. Варениклин, отличающийся от никотина большим сродством к рецепторам, блокирует для него возможность соединения с рецепторами, проявляя таким образом свойства антагониста. При курении на фоне приема варениклина уровень дофамина дополнительно не повышается, что исключает получение удовольствия, и потребность в курении снижается [13].
Исследования варениклина
В ключевых плацебоконтролируемых исследованиях III фазы долгосрочная (годичная) эффективность в группе варениклина составила 23,0 и 21,9% по сравнению с 10,3 и 8,4% в группе плацебо соответственно [14, 15]. Это наилучший показатель за все время изучения препаратов для лечения табачной зависимости.
Помимо общей популяции курильщиков варениклин изучали у больных ССЗ, которые имели особое преимущество от прекращения курения. У пациентов, а иногда у врачей возникает закономерный вопрос: насколько безопасен отказ от курения для человека, страдающего серьезным хроническим ССЗ? Не приведет ли связанный с этим стресс к усилению симптомов?
Чтобы ответить на этот вопрос, в 2006–2008 гг. провели многоцентровое рандомизированное плацебоконтролируемое исследование эффективности и безопасности варениклина для лечения никотиновой зависимости у пациентов со стабильными ССЗ. В исследовании участвовали 714 больных ИБС (стабильная стенокардия, перенесенный инфаркт миокарда или реваскуляризация коронарных артерий), артериальной гипертензией, в том числе перенесших инсульт или транзиторные ишемические атаки, а также хронической сердечной недостаточностью, фибрилляцией предсердий и сахарным диабетом. Участники исследования получали варениклин по стандартной схеме (поддерживающая доза 1 мг два раза в день) или плацебо на протяжении 12 недель. Период наблюдения составил 52 недели. Эффективность препарата оценивали по частоте отказа от курения, подтвержденной концентрацией выдыхаемого монооксида углерода. Через 24 недели от начала лечения частота отказа от курения в группе варениклина составила 34,9%, в группе плацебо – 15,9% (отношение шансов (ОШ) 2,98, 95%-ный доверительный интервал (ДИ) 2,07–4,29; p = 0,0001). Годичная эффективность (частота отказа от курения через 52 недели) составила 27,9% для варениклина и 15,9% для плацебо (ОШ 2,10, 95% ДИ 1,45–3,05; p = 0,0001).
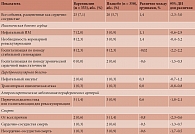
Группы варениклина и плацебо достоверно не различались в отношении сердечно-сосудистой и общей смертности, сердечно-сосудистых осложнений и серьезных нежелательных явлений (таблица). Частота прекращения терапии из-за побочных явлений составила 9,6% в группе варениклина и 4,3% в группе плацебо [16].
Среди желудочно-кишечных побочных эффектов на фоне лечения варениклином достоверно чаще регистрировали тошноту, рвоту и запоры – 29,5, 8,2 и 6,5% соответственно. В группе плацебо эти показатели составили 8,5, 1,1 и 2,0%. Аналогичные нежелательные явления отмечали и в ранних исследованиях варениклина [14, 15]. Для их уменьшения препарат рекомендуется принимать после еды, запивая большим количеством воды.
Особое внимание авторы исследования уделили мониторингу психиатрической безопасности варениклина. Следует отметить, что в данной сфере частота наиболее значимых нежелательных явлений (тревожные депрессивные расстройства, агрессия, сексуальная дисфункция) была невысокой и сопоставимой в обеих группах [16].
На протяжении последних пяти – семи лет аспекты сердечно-сосудистой безопасности варениклина неоднократно становились предметом углубленного изучения. Вместе с тем в крупных работах не было показано роста осложнений по сравнению с плацебо или бупропионом [17, 18].
В 2015 г. выполнено масштабное ретроспективное когортное исследование с участием свыше 150 000 пациентов, целью которого стало сравнительное изучение сердечно-сосудистой и нейропсихиатрической безопасности НЗТ, бупропиона и варениклина. Несмотря на очевидные ограничения когортного исследования (отсутствие «заслепления» и плацебо-контроля, возможный недоучет отдельных побочных эффектов), ученые пришли к выводу, что варениклин не увеличивает частоту сердечно-сосудистых осложнений, депрессии и суицидальных попыток. Более того, их частота была существенно ниже, чем для НЗТ [19].
Среди пациентов с ССЗ особого внимания заслуживают больные с острым коронарным синдромом (ОКС), поскольку, с одной стороны, значимость отказа от курения у них наиболее велика, с другой – любые активные вмешательства, направленные на отказ от курения, вызывают опасения с точки зрения безопасности. В исследовании EVITA варениклин применяли у 302 пациентов с ОКС. Через 24 недели доля пациентов, бросивших курить, из группы варениклина была достоверно выше (47,3%), чем в группе плацебо (32,5%). Частота серьезных сердечно-сосудистых осложнений в обеих группах через 30 дней по окончании лечения была сопоставима: 4,0% в группе варениклина и 4,6% в группе плацебо [20].
Заключение
Варениклин является эффективным и безопасным препаратом для лечения никотиновой зависимости, в частности, у пациентов с хроническими заболеваниями сердечно-сосудистой системы. Применение варениклина позволяет успешно решать одну из важнейших задач профилактической кардиологии – лечение табачной зависимости, являющейся наиболее значимым модифицируемым фактором риска ССЗ.
A.V. Rodionov
I.M. Sechenov First Moscow State Medical University
Contact person: Anton Vladimirovich Rodionov, avrodion@mail.ru
Comparative data regarding efficacy of drugs with various mode of action used for treatment of nicotine addiction are presented in the paper. Special attention is paid to novel most efficient drug varenicline. Publications aimed at efficacy and safety of varenicline in patients with cardiovascular diseases are reviewed.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.