Остеопороз: от проверенных стандартов к новейшим технологиям
- Аннотация
- Статья
- Ссылки












Алендронат: история и перспективы первого азотсодержащего бисфосфоната. Комбинация алендроната с витамином D
Бисфосфонаты – активные аналоги пирофосфата, которые относятся к ингибитором резорбции костной ткани. На сегодняшний день Российская ассоциация по остеопорозу рекомендует бисфосфонаты как препараты первой линии для лечения остеопороза. Начиная с 80‑х годов прошлого века бисфосфонаты начали использоваться в клинической практике. Буквально через 10 лет появились азотсодержащие бисфосфонаты, и первые бисфосфонаты по сути дела потеряли свою актуальность. С 1995 года алендронат стал применяться в клинической практике для лечения постменопаузального остеопороза, а в дальнейшем также для вторичного остеопороза и остеопороза у мужчин.
Алендронат – первый, внедренный в клиническую практику в России и наиболее изученный бисфосфонат. Что еще очень важно, это был первый препарат, который стал использоваться в еженедельном режиме. Первое исследование по применению алендроната (Фосамакс) – это исследование FIT. В нем приняли участие 6459 пациенток, 95% из которых завершили исследование с хорошими показателями. Доказано снижение риска переломов позвоночника у женщин с предшествующими переломами и без них. Через 18 месяцев риск перелома бедра снизился на 63%, риск множественных переломов позвоночника – на 90%. Произошло достоверное снижение риска переломов всех основных отделов скелета (ключица, бедро, таз, голень, запястье). Можно сказать, была создана высокая планка, к которой стремились и стремятся до сих пор другие препараты.
Лечение остеопороза – процесс длительный, но, тем не менее, любого врача и пациента интересует вопрос: а как же быстро наступает клинический эффект? Для этого в 34 странах было проведено многоцентровое исследование FOSIT, продолжавшееся 1 год. Это было двойное слепое рандомизированное плацебо-контролируемое исследование, в котором в общей сложности приняли участие 1780 пациенток. Средний возраст составлял 63 года, в постменопаузе находились не менее 3 лет. Одна группа пациентов получала Фосамакс 10 мг, другая – плацебо. Все пациенты получали кальций по 500 мг ежедневно. Были сделаны выводы: лечение женщин с низкой минеральной плотностью кости (МПК) Фосамаксом 10 мг в течение года повышает МПК с быстрым наступлением эффекта (достоверное повышение МПК через 3 месяца), снижает риск внепозвоночных переломов (на 47% через год); Фосамакс в целом хорошо переносится пациентками.
Поскольку алендронат стал первым препаратом, который стал широко использоваться в клинической практике с 1995 года, сегодня мы имеем колоссальный опыт его применения. Было проведено, в частности, 10‑летнее исследование препарата Фосамакс в лечении постменопаузального остеопороза. Выводы: непрерывная терапия Фосамаксом в течение 10 лет обеспечивает значительное повышение МПК к 10‑му году терапии; обеспечивает стабильное снижение темпов костного обмена до постменопаузального уровня; снижение частоты внепозвоночных переломов к 6–10‑му годам лечения сопоставимо с результатами терапии после 1–3 лет лечения; препарат характеризуется хорошей переносимостью. Прекращение терапии Фосамаксом через 5 лет не приводит к повышенной потере костной ткани; ассоциируется только с частичной реализацией эффекта препарата. Что касается побочных эффектов алендроната, можно сказать, что каких-либо новых неожиданных побочных эффектов за весь период лечения не наблюдалось.
Таким образом, на сегодняшний день имеется препарат, который мы можем использовать у пациентов с высоким риском переломов достаточно длительный период времени.
Были проведены краткосрочные исследования на сравнение безопасности препаратов. В частности, было показано, что Фосамакс более эффективно повышал МПК позвоночника по сравнению с ралоксифеном. Также после 2 лет лечения Фосамакс более эффективно повышал МПК вертела бедра по сравнению с ризедронатом.
На сегодняшний день мы имеем новый комбинированный препарат Фосаванс, состоящий из алендроната и холекальциферола, который позволяет обеспечить усовершенствованный подход к лечению остеопороза.
Почему был создан Фосаванс?
- Витамин D необходим для абсорбции кальция.
- Витамин D и кальций показаны в комплексной терапии остеопороза, но приверженность пациентов к этой терапии низка.
- Существует высокая распространенность гиповитаминоза D, особенно в период постменопаузы.
- С пищей в организм не поступает достаточного количества витамина D.
- Витамин D обладает дополнительными преимуществами: доказано, что он может усиливать эффекты бисфофонатов, увеличивать силу мышц и снижать частоту падений.
Фосаванс выстроен на фундаменте эффективности Фосамакса:
- прием 1 таблетки 1 раз в неделю (Фосамакс 70 мг, холекальциферол 2800 МЕ);
- доказанная профилактика переломов бедра, позвоночника и других локализаций для Фосамакса;
- уверенность, что пациенты получат недельную дозу витамина D в соответствии с рекомендациями;
- повышение уровня витамина D и абсорбции кальция.
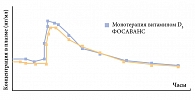
Было проведено открытое рандомизированное перекрестное исследование биоэквивалентности Фосамакса и Фосаванса, состоящее из 2 частей и двух периодов. Оно включало 244 здоровых мужчин и женщин в возрасте 18–65 лет. Доказано, что алендронат в составе Фосаванса биоэквивалентен алендронату в составе Фосамакса 70 мг. Биодоступность холекальциферола в Фосавансе такая же, как у витамина D3 2800 МЕ (рис. 1).
Также было проведено 15‑недельное рандомизированное двойное слепое многоцентровое исследование. Его участниками стали женщины в постменопаузе и мужчины (средний возраст – 67 лет) с остеопорозом. Одна группа получала Фосаванс 1 раз в неделю, другая – Фосамакс 1 раз в неделю. Исследование проводилось зимой, не допускались дополнительный прием витамина D и воздействие солнечного света без защиты. Использовался низкий исходный уровень витамина D 22,3 нг/мл (55,6 нмоль/л) для монотерапии Фосамаксом и 22,4 нг/мл (56,0 нмоль/л) для Фосаванса. К 15‑й неделе терапии Фосавансом достоверно большее число пациентов имело более высокий уровень витамина D (рис. 2). Фосаванс повышал содержание витамина D к 15‑й неделе (рис. 3).
Таким образом, Фосаванс достоверно повышал сывороточный уровень витамина D по сравнению с монотерапией Фосамаксом. Влияние Фосаванса на костную резорбцию сопоставимо с таковым при монотерапии Фосамаксом. Фосаванс и Фосамакс в дозе 1 раз в неделю демонстрировали сопоставимую переносимость в отношении верхних отделов ЖКТ; не отмечалось случаев гиперкальциемии; была отмечена сходная частота развития гиперкальциурии. По сравнению с плацебо Фосаванс достоверно повышал абсорбцию кальция.
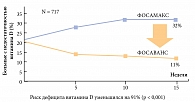
Было проведено исследование, оценивающее статус витамина D и ответ на лечение алендронатом при постменопаузальном остеопорозе. Оно включало 1515 женщин с постменопаузальным остеопорозом, получавших антирезорбтивную терапию. Остеопороз определялся как Т-кр. < –2,5 (МПК поясничного отдела, бедра или количественное УЗ-исследование пяточной кости) или предшествующий остеопоротический перелом позвонков и бедра. Включались пациентки, начавшие получать ралоксифен (60 мг/день), алендронат (70 мг/нед.) или ризедронат (35 мг/нед.) 11–18 недель назад, с комплаентностью, со слов пациенток > 75%. Пациентки классифицировались как имевшие дефицит витамина D или получавшие препараты витамина D по наличию факторов риска или уровню 25 (ОН)D выше или ниже 50 нмоль/л.
Выявлено значение уровня витамина D для достижения эффекта антирезорбтивной терапии: увеличение МПК поясничного отдела позвоночника между двумя группами не различалось при сравнении исходных уровней 25 (ОН)D выше или ниже 30 нг/мг; уровень 25 нг/мг (62,5 нмоль/л) является минимально необходимым для достижения адекватного ответа на алендронат.
Итак, Фосаванс является уникальным комбинированным препаратом, который в составе одной таблетки для приема всего 1 раз в неделю сочетает ингибитор костной резорбции алендронат с доказанной эффективностью и минимальную лечебную дозу витамина Д3, необходимого для процессов формирования новой костной ткани.
Как повысить эффективность лечения пациентов с остеопорозом?
Чтобы ответить на этот непростой вопрос, рассмотрим два возможных варианта.
Вот одна из стратегий повышения качества лечения: нужно правильно и вовремя поставить диагноз; правильно выбрать способы лечения; назначить препараты с доказанной эффективностью, возможно, использовать комбинацию препаратов, тем более, что это клинически обосновано; обеспечить наблюдение пациентов в динамике; контролировать выполнение пациентом назначений; оценить эффективность лечения.
С глобальной точки зрения стратегия повышения качества лечения, вероятно, должна заключаться в нормальной организации оказания медицинской помощи пациентам с остеопорозом и переломами костей. В эту организацию прежде всего входит доступность помощи, полноценность ее оказания, квалификация специалистов, процесс обучения пациентов.
Доступность. С одной стороны, есть возможности, с другой стороны есть ограничения. Остеопорозом могут заниматься практически все врачи: терапевты, врачи общей практики, ревматологи и т. д. С другой стороны, сказать, что на данный момент у всех достаточно знаний по остеопорозу, было бы не совсем правильно. Нет пока и достаточного времени на приеме. К сожалению, нет еще третьего момента: желания у конкретных специалистов оказывать эту помощь. И получается, что на данный момент помощь по остеопорозу оказывается пациентам только в кабинетах по остеопорозу, в специализированных центрах.
Полноценность помощи. Опять же, говорим о возможностях и ограничениях. Возможности – это прежде всего оборудование, которое позволяет своевременно поставить диагноз или осветить развитие процесса: DXA, рентгеноморфометрия. В РФ есть 167 рентгеновских остеоденситометров, из которых 86 (52%) находятся в Москве! Понятно, что этого крайне недостаточно. Кроме того, денситометрия не входит в программу государственных гарантий.
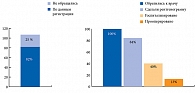
Что касается полноценности помощи с точки зрения хирургического лечения остеопоротических переломов, то по-моему, для всех очевидно, что надо оперировать таких больных, особенно с переломами проксимального отдела бедра. Однако четверть больных с переломами не обращаются за помощью, а значит, они еще и не регистрируются. Из тех, кто обратились: 84% сделали только рентгенограмму, 40% госпитализировано и только 13% прооперировано (рис. 4).
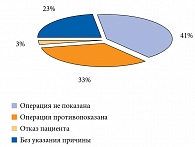
При этом причины отказа не убедительны: операция противопоказана, не показана, отказ пациента, без указания причины (рис. 5).
Квалификация специалистов – сложный вопрос. Есть такая французская пословица: «Знания, которые не пополняются каждый день, убывают каждый день». Это относится как к зниниям врачей, так и к осведомленности пациентов о своем заболевании.
Обучение пациента. Очень важно работать с пациентом, объяснять ему суть заболевания. Объяснять, что процесс лечения – длительный, что прерывистые курсы ни к чему хорошему не приведут, что стиль жизни нужно изменить. Это огромная работа для врачей. Что касается выбора препаратов, то, конечно, он должен быть основан только на конкретных доказательствах.
Сегодня мы говорим о препарате алендронат. Подавляющее большинство исследований показало статистически значимое влияние алендроната на снижение частоты позвоночных, внепозвоночных переломов, переломов бедра и предплечья. Доказана эффективность препарата Фосаванс, представляющего собой сочетание алендроната и холекальциферола. Проведенные в Австрии исследования показали, что менее 1 из 5 женщин принимают витамин D, при том, что в этой стране добавки, содержащие кальций и витамин D, распространяются бесплатно! Отсюда вытекает обоснование применения препарата Фосаванс: приверженность пациентов к терапии витамином D и кальцием невелика, однако они применяются как обязательный компонент любого вида патогенетической терапии остеопороза. С пищей в организм поступает незначительная часть витамина D, инсоляция недостаточна, существует высокая распространенность гиповитаминоза D.
В итоге при добавлении кальция и витамина D, по данным О. М. Лесняк (2009), у пациентов возросла комплаентность с 50–59% до 80% и произошло снижение риска переломов с 5% до 24%. Это колоссальные результаты».
Как улучшить качество жизни пациента с остеопорозом?
По определению ВОЗ качество жизни – это степень восприятия отдельными людьми или группой людей того, что их потребности удовлетворяются, а необходимые для достижения благополучия и самореализации возможности предоставляются. Сущность качества жизни по данным ВОЗ, имеет преимущественно социальнопсихологическую природу и заключается в оценке человеком собственной удовлетворенности различными аспектами своей жизни, которые связаны с уровнем его запросов. В понятие качества жизни человека входят:
- физические критерии (тело, энергия, усталость, дискомфорт, отдых, сон);
- психологические критерии (положительные эмоции, мышление, запоминание, концентрация внимания, самооценка, внешний вид, негативные переживания и т. д.);
- уровень самостоятельности (способность к самообслуживанию, повседневная активность, работоспособность, зависимость от лекарств и лечения). Этот фактор очень важен в отношении больных остеопорозом;
- общественная жизнь (личные взаимоотношения, общественная ценность субъекта, сексуальная активность);
- окружающая среда (благополучие, безопасность, быт, обеспеченность, доступность и качество медицинской и социальной помощи, доступность информатизации, возможность повышения квалификации, досуг, экология);
- духовность (религия, личные убеждения).
Качество жизни человека снижается с возрастом. У пожилого человека, даже не имеющего каких-то значимых заболеваний, по крайней мере, по мнению врача или по мнению самого пациента, качество жизни в силу возрастных особенностей будет ниже, чем у молодого здорового человека. Но при остеопорозе, не говоря об его осложнениях, переломы существенно ухудшают и без того уменьшающееся качество жизни. Все типы переломов – плеча, шейки бедра, позвоночника – в течение года приводят к прогрессивному ухудшению качества жизни (рис. 6).
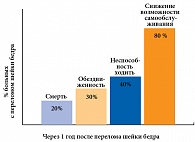
Самое опасное осложнение остеопороза, безусловно, перелом шейки бедра. Он ассоциируется с летальностью и инвалидизацией. В 20% происходит смерть, в 30% больные становятся полностью обездвиженными в течение первого года, в 40% – не способны самостоятельно передвигаться, 80% в той или иной степени теряют способность самостоятельно себя обслуживать (рис. 7).
Симптомы, ассоциирующиеся с переломами позвонков на фоне остеопороза: боль в спине, грудной кифоз, уменьшение объема движений, физические ограничения, уменьшение роста, психоэмоциональные нарушения, депрессия, уменьшение социальной активности. Боль – распространенный симптом остеопороза. Скелетно-мышечные боли наблюдаются в среднем у каждого четвертого больного остеопорозом и относятся к числу основных обращений к врачу. Остеопороз – одна из основных причин болей в спине у женщин в постменопаузе. Причиной острой боли в спине является недавно возникший (при травме и без таковой) спонтанный компрессионный перелом тела позвонка (множественные переломы). Механизм острой боли: перелом или частичный надлом позвонка с периостальным кровоизлиянием; раздражение периоста; острое реактивное раздражение мышц в пораженной области.
Хроническая боль в спине при остеопорозе возникает на фоне медленных прогрессирующих деформаций позвоночника. Механизм хронической боли: увеличение грудного кифоза, гиперлордоз поясничного и шейного отделов позвоночника, гипертонус и спазм скелетных мышц, сдавление и натяжение позвоночных связок.
Все переломы позвонков клинически значимы. Они уменьшают повседневную активность, а качество жизни снижается с каждым последующим переломом. Переломы тел позвонков при остеопорозе ассоциируется с повышением смертности.
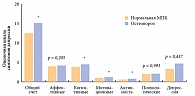
Кроме того, остеопороз ассоциируется с различными психо-эмоциональными нарушениями: ухудшение самооценки, появление тревожности, физическая и эмоциональная зависимость от окружающих, депрессии. Многие исследования показывают взаимосвязь остеопороза и депрессии (рис. 8): нарастание степени выраженности депрессивных расстройств четко коррелируется с количеством компрессионных переломов.
В МОНИКИ им. М. Ф. Владимирского изучению данной проблемы уделяется большое внимание. В частности, было обследовано 350 женщин в постменопаузе, в возрасте от 40 до 88 лет, с различными показателями минеральной плотности кости (МПК). Качество жизни оценивалось с помощью опросников SF-36 и QUALEFFO-41. Уровень депрессии оценивался с помощью валидизированной шкалы депрессии НИИ им. Бехтерева в модификации Балашовой 21. Для определения степени состояния и свойств тревожности применялись опросники Spielberg и Khanin 22. В результате были сделаны следующие выводы: качество жизни женщин в постменопаузе коррелирует с МПК бедра и качество жизни достоверно ниже у женщин в менопаузе, страдающих остеопорозом; выраженность степени депрессии зависит от МПК бедра; степень тревоги коррелирует с МПК шейки бедра.
Можно ли улучшить качество жизни пациентов с остеопорозом? Безусловно. Основополагающим фактором является патогенетическая терапия: снижение риска переломов у пациентов, безусловно, улучшает их качество жизни. Это было показано в клинических испытаниях на определенном ряде препаратов, применяемых для лечения остеопороза.
Например, было проведено японское исследование, включавшее 44 женщины в постменопаузе (средний возраст 69,8 лет), имеющих боли в спине и суставах, но способных самостоятельно ходить. Больные были рандомизированы на две группы лечения перекрестный дизайн: группа А получала алендронат 5 мг/сут. 4 месяца, альфакальцидол 0,5 мкг/сут. 2 месяца; группа В – альфакальцидол 0,5 мкг 4 месяца, алендронат 5 мг/сут. 2 месяца. QOL оценивалось с помощью опросника JOQOL, уровень боли в спине – по визуальной аналоговой шкале (ВАШ). Вывод: алендронат, но не альфакальцидол достоверно улучшал связанное с болевым синдромом QOL и уменьшал интенсивность суставных болей по ВАШ.
В связи с тем, что исследования влияния терапии на качество жизни у пациентов с остеопорозом сейчас представляют большой интерес, была открыта проспективная наблюдательная программа оценки комплаентности и качества жизни у пациентов с первичным остеопорозом, получающих терапию алендронатом натрия и витамином D3.
Цели программы:
- изучить уровень приверженности при лечении больных первичным остеопорозом к препарату Фосаванс в реальной клинической практике;
- оценить влияние терапии Фосавансом на качество жизни у пациентов с остеопорозом на основании опросника SF-36;
- оценить изменение психоэмоционального состояния в сравнении с исходным уровнем на основании валидизированной шкалы депрессии НИИ им. Бехтерева в модификации Балашовой 21 и шкалы оценки состояния и свойств тревожности Spielberg и Khanin 22;
- исследовать влияние терапии Фосавансом на частоту переломов, динамику показателей МПК, психо-эмоциональное качество жизни больных.
Критерии включения в исследование:
- мужчины и женщины в возрасте старше 50 лет;
- для женщин – длительность постменопаузы не менее 2 лет, либо двухсторонняя овариэктомия не менее 2 лет назад;
- диагностированный остеопороз (Т-кр. позвоночника или бедра ≤ 2,5 по данным двухэнергетической рентгеновской абсорциометрии) или остеопения (Т-кр. позвоночника или бедра ≤ 1,5) при наличии как минимум одного компрессионного перелома позвонка на рентгеновском снимке или низкоэнергетического перелома бедра в анамнезе;
- пациент не должен получать терапию по поводу остеопороза в течение 6 месяцев (за исключением препаратов кальция и/или витамина D);
- желание и возможность подписать информированное согласие, участвовать и заполнять необходимые опросники.
Продолжительность программы – 18 месяцев, скрининг (набор пациентов) – 3 месяца, лечение и наблюдение – 12 месяцев (3 визита), завершение программы – 3 месяца. Общее количество пациентов – около 1200, врачей – 60, у одного врача в среднем 20 пациентов. В настоящее время программа продолжается, в ней уже участвуют 38 врачей (эндокринологи, ревматологи, неврологи, терапевты, рентгенологи, гинекологи, радиолог) из Москвы и Московской области.
Оданакатиб – инновация в лечении остеопороза
Препарат Оданакатиб – новая перспективная разработка американской компании Merck & Co. Это специфический высоко потентный биодоступный при приеме per os ингибитор протеолитического фермента катепсина К, играющего ключевую роль в деструкции костной ткани. В отличие от бисфосфонатов сохраняет жизнеспособность остеокластов и их активность, включая кислотную секрецию. Селективно подавляет удаление белков матрикса. В доклинических исследованиях и исследованиях I фазы селективно и обратимо подавлял катепсин К и быстро снижал уровень костной резорбции. Селективно подавляет только протеолиз и не вмешивается в другие активности остеокластов и не вызывает их гибель. Активность и всасывание не зависят от приема пищи.
В исследованиях препарата принимали участие женщины в постменопаузе (в первом – 49, во втором – 30). Задачей была оценка безопасности, переносимости, фармакокинетики, фармакодинамики препарата. Результаты свидетельствуют, что Оданакатиб хорошо переносится, одинаково подавляет маркеры резорбции при двух режимах приема – 1 раз в день 3 недели или раз в неделю 21 день. Фармакокинетический профиль свидетельствует о целесообразности еженедельного приема. Эффективная доза – 50 мг в неделю.
Исследования II фазы были посвящены получению доказательств эффективности Оданакатиба при постменопаузальном остеопорозе. Наблюдения проводились в течение 1 года и продлились на второй год. Подбирались различные дозы препарата или давали плацебо, оценивалось влияние на минеральную плотность кости (МПК) и маркеры костного метаболизма.
В это исследование было включено 399 женщин с МПК в позвоночнике или шейке бедра Т-кр. от –2,0 до –3,5, без переломов (в том числе при рентгеноморфометрии позвоночника). Все получали витамин D 5600 МЕ/нед., при необходимости – кальций 500 мг/день. Выяснилось, что препарат хорошо работает в отношении МПК: плацебо и доза 3 мг 1 раз в неделю практически не влияют на МПК, а три высокие дозы (10, 25, 50 мг) повышают минеральную плотность кости. Итак, чем выше доза, тем выше эффективность повышения МПК. За 12 месяцев исследования (а потом и за 24 месяца) эффект в отношении прироста минеральной плотности соответствовал тому, который наблюдается при лечении бисфосфонатами. Такой же эффект был и для МПК шейки бедра. При биопсии кости не выявлено аномалий, не найдено гигантских остеокластов. У пациентов, которые получали плацебо или маленькие дозы, продолжалось ухудшение МПК.
Что касается побочных эффектов, то особое внимание уделялось поражениям кожи и инфекциям верхних дыхательных путей, поскольку они с повышенной частотой отмечались в исследовании баликатиба. Однако их не было выявлено. Выводы: два года лечения Оданакатибом женщин в постменопаузе с низкой МПК повышали минеральную плотность в позвоночнике и Total hip дозозависимым способом. Изменения маркеров костного обмена также были дозозависимыми. Безопасность и переносимость Оданакатиба не отличались от плацебо.
Недавно было опубликовано продолжение этого исследования – его третий год. Наблюдались 189 женщин, была проведена перерандомизация. Те, кто ранее получал препарат, принимали плацебо, а те, кто принимал плацебо, теперь получали 50 мг препарата 1 раз в неделю.
Важно было рассмотреть и эффективность, и безопасность, и эффект прекращения лечения препаратом. У пациентов, которые стали принимать плацебо, МПК снизилась. В отличие от бисфосфонатов, Оданакатиб не кумулируется в костной ткани, и это делает его более «мобильным препаратом» – при прекращении приема эффект сразу же исчезает. У тех пациентов, которые ранее получали плацебо, а теперь начали принимать препарат, минеральная плотность продолжала расти. Это отличает препарат от бисфосфонатов. При приеме бисфосфонатов в определенный момент МПК снижается, а здесь же она продолжала нарастать. Выводы: 3 года лечения Оданакатибом сопровождались прогрессивным повышением МПК. Препарат хорошо переносился. Маркеры резорбции оставались подавленными. Маркеры костеобразования вернулись практически к исходным показателям. Эффект Оданакатиба был обратимым – при отмене маркеры резорбции медленно повышались, МПК медленно снижалась.
Таким образом, Оданакатиб – новый перспективный препарат для лечения постменопаузального остеопороза. При его приеме происходит селективное подавление резорбции. Он эффективно и быстро повышает МПК, хорошо переносится, эффект обратим.
Хочется отметить, что исследование продолжается, сейчас проводится III фаза. В нем участвуют женщины с постменопаузальным остеопорозом, рандомизировано 16200 человек. Одна группа получает 50 мг препарата раз в неделю, другая – плацебо плюс витамин D. Учитываются морфометрические переломы позвонков, переломы шейки бедра, внепозвонковые переломы. Будем ждать результатов.
Приверженность пациентов с малоэнергетическими переломами костей к диагностике и лечению системного остеопороза
Целью нашего исследования было изучение приверженности пациентов с малоэнергетическими переломами верхних конечностей и позвоночника к диагностике и лечению системного остеопороза.
Объектами исследования стали мужчины старше 60 лет и женщины старше 50 лет, обратившиеся в травматологические клиники Санкт-Петербурга с впервые выявленными малоэнергетическими переломами: дистального отдела костей предплечья, проксимального отдела плечевой кости, компрессионных тел позвонков.
На первом этапе исследования проходило собеседование с травматологом-ортопедом в травматологическом пункте, заполнение врачом первичной анкеты пациента, соответствующего критериям, направление на консультацию в поликлинику при ФГУ РНИИТО им. Р. Р. Вредена. На втором этапе пациента осматривал врач-специалист в поликлинике, заполнял регистрационную карту, информировал о высоком риске возможном наличии остеопороза, и, соответственно, высоком риске малоэнергетических переломов и рекомендовал выполнить денситометрию. Пациент проходил двустороннюю рентгеновскую абсорбциометрию на аппарате Lunar фирмы GE. Обследовались поясничный отдел позвоночника и проксимальный отдел левой бедренной кости. Регистрационная карта включала паспортные данные, факторы риска остеопороза, предшествующее лечение, результаты денситометрии, назначенное лечение, данные динамического наблюдения (контрольная денситометрия, вновь случившиеся переломы и т. д.). На третьем этапе пациент проходил повторный прием в поликлинике с результатами денситометрии. Врач заносил данные о состоянии костной ткани в карту, назначал лечение.
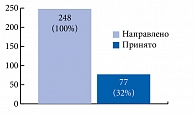
В исследовании, проводившемся с мая 2009 года по 2010 год, участвовало 11 травматологических пунктов Санкт-Петербурга. За это период к специалисту было направлено 248 пациентов, из них на прием обратилось лишь 77 пациентов, что составило 32% (рис. 9).
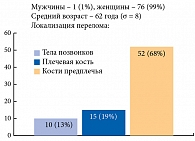
Консультация специалиста по направлению из травмпункта осуществлялась бесплатно. Среди обратившихся к специалисту пациентов преобладали женщины (99%), средний возраст составлял 62 года. Основная локализация переломов – кости предплечья (68%, 52 человека), затем плечевая кость (19%, 15 человек) и тела позвонков (13%, 10 человек) (рис. 10).
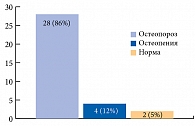
Из них на повторный прием пришло всего 34 человека (44%). Минеральная плотность костной ткани в среднем составила: в поясничном отделе позвоночника –2,4 SD (1,0), шейки бедренной кости –1,6 SD (0,95). По результатам всех исследований с учетом факторов риска, данных о случившемся переломе и данных денситометрии диагноз «остеопороз» был установлен 86% пациентов (28 человек). Диагноз «остеопения» был поставлен 12% (4 человека). Норма была зафиксирована у 5% (2 человека) (рис. 11).
В соответствии с диагнозом назначалось лечение. При норме или остеопении было рекомендовано минимизировать факторы риска, назначались препараты кальция и витамина D3. Пациентам с остеопорозом также было рекомендовано минимизировать факторы риска, и назначался алендронат 70 мг и витамин D3 2800 МЕ один раз в неделю, препараты кальция.
Итак, по результатам исследования выявлены следующие факты. Приверженность пациентов с малоэнергетическими переломами к обследованию у специалистов на диагностирование остеопороза по направлению врачей травмпунктов составила 32%. Приверженность обратившихся к специалисту пациентов к выполнению денситометрии составила 44%. Подавляющую часть пришедших на консультацию составили женщины (99%). У большинства пациентов обследованной группы (83%) диагностирован остеопороз.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.