Принципы применения меатотимпанальных блокад при лечении шума в ушах
- Аннотация
- Статья
- Ссылки
- English
Цель. Оценить эффективность применения меатотимпанальных блокад в комплексной терапии шума в ушах и нейросенсорной тугоухости.
Материал и методы. Был проведен сравнительный анализ результатов комплексной терапии пациентов двух групп с использованием метода меатотимпанального введения препарата и без него.
Результаты. У 66% пациентов исследуемой группы было отмечено уменьшение или исчезновение ушного шума, в контрольной группе положительная динамика отмечалась в 51% случаев.
Заключение. Комплексное медикаментозное лечение больных с шумом в ушах и нейросенсорной тугоухостью более эффективно в сочетании с меатотимпанальными блокадами.
Цель. Оценить эффективность применения меатотимпанальных блокад в комплексной терапии шума в ушах и нейросенсорной тугоухости.
Материал и методы. Был проведен сравнительный анализ результатов комплексной терапии пациентов двух групп с использованием метода меатотимпанального введения препарата и без него.
Результаты. У 66% пациентов исследуемой группы было отмечено уменьшение или исчезновение ушного шума, в контрольной группе положительная динамика отмечалась в 51% случаев.
Заключение. Комплексное медикаментозное лечение больных с шумом в ушах и нейросенсорной тугоухостью более эффективно в сочетании с меатотимпанальными блокадами.
Введение
Шум в ушах представляет собой субъективное восприятие звуков при отсутствии внешнего акустического стимула [1]. Это состояние встречается у 10–15% людей и может значительно снижать качество жизни. В патогенезе ушного шума и других заболеваний уха большую роль играет формирование патологической адаптации, что становится особенно актуально, учитывая вовлечение в иннервацию уха многих центров нервной системы. Данные особенности иннервации используются в клинической практике для лечебного воздействия на нервно-рефлекторный аппарат слуховой системы [2]. Заушная блокада, также известная как меатотимпанальная блокада, представляет собой медицинскую процедуру, при которой лекарственные препараты вводятся в область за ухом для воздействия на патологический процесс в органе слуха. Этот метод направлен на локальное воздействие медикаментов, что позволяет снизить системное влияние и повысить эффективность лечения [3].
История применения меатотимпанальных блокад берет начало с середины XX века, когда стали проводить исследования по местному воздействию медикаментов на орган слуха. В 60-х годах прошлого века советский оториноларинголог академик И.Б. Солдатов предложил методику меатотимпанальных блокад с новокаином. В клинической практике также использовали 0,5%-ный раствор тримекаина, растворы кофокаина, гумизоля. В 70–80-е годы XX столетия метод начал широко применяться в СССР и за рубежом для лечения последствий акустических травм, хронических воспалительных процессов среднего уха и шума в ушах. В этот период исследователи активно изучали фармакокинетику локального введения лекарств, что позволило улучшить технику проведения блокады и повысить ее эффективность. С тех пор этот подход применяется в оториноларингологии для лечения различных заболеваний уха, включая воспалительные процессы и патологии слухового нерва [4]. В настоящее время меатотимпанальные блокады используются как часть комплексной терапии при лечении различных патологий слухового аппарата [5].
Таким образом, меатотимпанальные блокады из экспериментальной методики со временем превратились в широко применяемый терапевтический подход, доказавший свою эффективность в лечении заболеваний уха.
Процедуру проводят путем подкожного или более глубокого введения медикаментов в мягкие ткани за ухом, ближе к сосцевидному отростку височной кости. Выбор глубины введения и типа препарата зависит от диагноза и состояния пациента.
Методика меатотимпанального введения медикаментов с учетом их патогенетического действия отвечает современному принципу целенаправленного транспорта лекарственных средств и создания их достаточной концентрации в области очага патологического процесса и значительно повышает эффективность лечения при заболеваниях лабиринта и преддверия улитки. Игла вкалывается в заушной области, по линии прикрепления ушной раковины, на уровне стыка задней и верхней стенок наружного слухового прохода, и продвигается вглубь до надпроходной ости. Первым критерием правильного расположения и продвижения иглы является побеление во время инфильтрации новокаином кожи задней и верхней стенок наружного слухового прохода в костном отделе и задних квадрантов барабанной перепонки. Это отчетливо заметно на фоне исчезающей гиперемии, вызванной обработкой кожи эфиром. Вторым критерием может быть появление чувства онемения соответствующей половины языка (в передних двух третях) за счет анестезии барабанной струны. Выбор лекарственного препарата проводят с учетом его патогенетического действия. Часть исследователей относят метод к рефлексотерапии [6].
По описанной методике вводят многие лекарственные средства, используемые в лечении шума при кондуктивной и нейросенсорной тугоухости. При вязком характере экссудата чередуют введение антибиотиков и глюкокортикоидов с протеолитическими ферментами (свежеприготовленные растворы трипсина, хемотрипсина, рибонуклеазы, лидазы), обладающими выраженным муколитическим действием [7]. Меатотимпанальное введение глюкокортикоидных и ферментных препаратов особенно показано при шуме в ушах вследствие экссудативного и адгезивного отита у больных с нарушенной функцией слуховой трубы [8]. Введение препарата обеспечивает его локальное действие, минимизируя системные побочные эффекты [9].
В 2005 году в ФГБУ «СПб НИИ ЛОР» Минздрава России было проведено клиническое исследование эффективности препарата сулодексид c целью снижения вязкости крови и улучшения микроциркуляции в ушном лабиринте за счет уменьшения дисфункции эндотелия, устранения сосудистого спазма, уменьшения тромбообразования и адгезии лейкоцитов к эндотелию [10]. Препарат вводили меатотимпанально ежедневно, в дозе 600 ЕД один раз в сутки. В результате лечения в исследуемой группе шум в ушах уменьшился на 54,6%.
В настоящее время для лечения ушного шума наиболее широко применяют препараты, обладающие антихолинэстеразной активностью (ипидакрин, неостигмина метилсульфат) [11]. Ипидакрин – обратимый ингибитор холинэстеразы, непосредственно стимулирующий проведение импульсов в нервно-мышечном синапсе и в центральной нервной системе вследствие блокады калиевых каналов мембраны [12]. Он действует на все звенья проведения возбуждения: стимулирует пресинаптическое нервное волокно, увеличивает выброс нейромедиатора в синаптическую щель, уменьшает разрушение медиатора ацетилхолина ферментом, повышает активность постсинаптической клетки прямым мембранным и опосредованным медиаторным воздействием [13]. Пациент обычно хорошо переносит процедуру, а эффект проявляется уже после первой блокады. Однако для достижения устойчивого терапевтического результата может потребоваться курс из нескольких инъекций, проводимых с интервалом в несколько дней. Курс лечения включает от трех до десяти процедур в зависимости от состояния пациента.
К показаниям для проведения заушной блокады относят:
- нейросенсорную тугоухость;
- шум в ушах различного происхождения;
- головокружения;
- острые и хронические воспалительные заболевания уха, сопровождающиеся болевым синдромом.
Противопоказаниями к проведению процедуры служат:
- аллергические реакции на используемые лекарственные препараты;
- нарушения свертываемости крови;
- инфекционные процессы в области предполагаемой инъекции.
Цель исследования – оценить перспективность и эффективность применения меатотимпанальных блокад в комплексной терапии ушного шума.
Материал и методы
В период с 2023 по 2025 год на лечении и под наблюдением в ФГБУ «СПб НИИ ЛОР» Минздрава России находилось 65 пациентов с нейросенсорной тугоухостью и выраженным ушным шумом: 29 женщин и 36 мужчин в возрасте от 18 до 59 лет. Длительность заболевания составила от одного года до 15 лет. Основной жалобой пациентов был шум на фоне снижения слуха. Больные были разделены на две группы, которым согласно клиническим рекомендациям проводили нейровазоактивную терапию, включающую медикаментозные средства, улучшающие мозговой кровоток, реологические свойства крови, обменные процессы мозга, вазодилататоры, витамины группы В.
Пациенты первой (контрольной) группы (35 человек) получали только инфузионную терапию. Больным второй (основой) группы (30 человек) дополнительно проводили меатотимпанальные блокады в течение десяти дней. Для проведения блокад в зависимости от предполагаемой этиологии шума использовали препараты: ипидакрин, раствор для инъекций, 5 мг/мл, – 1 мл (11 человек), неостигмина метилсульфат, 0,05%-ный раствор для инъекций, – 1 мл (7 человек), церебролизин, 5%-ный раствор для инъекций, – 2 мл (9 человек), сулодексид, раствор для инъекций, 600 ЕД, – 1 мл (3 человека).
Всем пациентам проводили тональную пороговую аудиометрию, шумометрию, импедансометрию, анкетирование по визуальной аналоговой шкале (ВАШ) шума до и после лечения. При проведении тональной аудиометрии признаки нарушения звуковосприятия были обнаружены у всех пациентов. По данным импедансометрии, тимпанограмма типа А была зарегистрирована у всех пациентов. Акустические рефлексы были зарегистрированы, пороги регистрации повышены. При оценке результатов анкетирования по ВАШ клинически значимыми изменениями шума, по мнению экспертов, считали изменения не менее чем на два балла в ту или иную сторону. Для каждого пациента данные изменения были распределены по четырем категориям следующим образом: «шум исчез», «шум не изменился», «шум уменьшился» и «шум усилился». Случаи с разницей между начальными и конечными оценками шума менее двух баллов были отнесены к категории «шум не изменился». Случаи с разницей в два балла и более были отнесены к категории «шум уменьшился» или «шум усилился» в зависимости от направления изменений. Если на последнем этапе субъективная оценка шума в анкете была равна нулю, то данный случай относили к категории «шум исчез».
Результаты
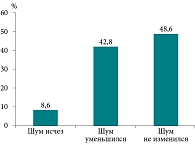
В первой (контрольной) группе исчезновение ушного шума отмечено у 3 (8,6%) пациентов, об уменьшении шума в ушах сообщили 15 (42,8%) пациентов, шум остался неизменным у 17 (48,6%) человек (рис. 1).
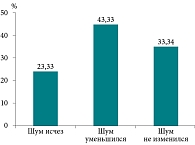
Во второй (основной) группе пациентов исчезновение ушного шума наблюдали в 7 (23,33%) случаях (4 пациента получали ипидакрин, 2 пациента – неостигмина метилсульфат, 1 пациент – церебролизин), уменьшение ушного шума отметили 13 (43,33%) человек (6 получали ипидакрин, 3 – неостигмина метилсульфат, 2 – сулодексид, 2 – церебролизин), у 10 (33,34%) пациентов шум остался неизменным (1 пациент получал сулодексид, 6 – церебролизин, 2 – неостигмина метилсульфат, 1 – ипидакрин). Результаты представлены на рис. 2.
Следовательно, у 66,66% пациентов основной группы было отмечено уменьшение или исчезновение ушного шума, у 33,34% шум остался неизменным. В контрольной группе у 51,4% пациентов шум уменьшился или исчез, а у 48,6% шум остался неизменным.
Заключение
Таким образом, комплексное медикаментозное лечение больных с шумом в ушах и нейросенсорной тугоухостью является более эффективным в сочетании с проведением меатотимпанальных блокад. Локальное введение лекарственных препаратов позволяет достичь быстрого терапевтического эффекта, минимизируя системное воздействие на организм, снижая число противопоказаний и уменьшая вероятность побочных эффектов. Однако перед проведением процедуры необходимо тщательно оценить показания и противопоказания, а также индивидуальные особенности пациента для обеспечения максимальной безопасности и эффективности лечения. В заключение хотелось бы отметить важность следования традициям и принципам преемственности в развитии и совершенствовании методов лечения. В течение многих лет плеядой советских и российских оториноларингологов накоплен большой клинический опыт, использование которого в сочетании с возможностями современных технологий позволит значительно повысить эффективность проводимой терапии.
E.A. Levina, PhD, K.O. Samsonova, V.V. Dvoryanchikov, PhD, Prof., P.M. Dahadaeva
Saint-Petersburg Scientific Research Institute of Ear, Throat, Nose and Speech
Contact person: Elena A. Levina, E.Levina@niilor.ru
One of the main problems of modern otorhinolaryngology is subjective ear noise, which occupies a fairly large proportion of complaints from ENT organs. There are many treatments for tinnitus, including medication, physical therapy, cognitive behavioral therapy, and the use of sound maskers. However, the effectiveness of these approaches varies, which encourages the search for alternative treatments. Among such a large number of ways to combat ear noise, the use of the technique of behind-the-ear administration of medicines is one of the most effective. One of the effective ways to combat tinnitus is to use the method of meatotympanic administration of drugs.
Aim. To assess the effectiveness of using meatotympanic blockades in the complex therapy of tinnitus and sensorineural hearing loss.
Material and methods. A comparative analysis of the results of complex therapy of patients in 2 groups was carried out – with and without the use of the method of meatotympanic administration of the drug.
Results. In 66% of patients in the study group, a decrease or disappearance of tinnitus was noted; in the control group, positive dynamics were noted in 51% of cases.
Conclusion. Thus, complex drug treatment of patients with tinnitus and sensorineural hearing loss is more effective in combination with meatotympanic blockades.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.