Соединительнотканная капсула ПЖ вследствие преобладания тонковолокнистых структур у детей менее плотная и более растяжимая по сравнению с капсулой железы у взрослого, поэтому при воспалении органа не создаются условия для значительного его сдавления. В детском возрасте диаметр панкреатического протока ПЖ на всем его протяжении почти не изменяется, выводные протоки относительно широкие, их диаметр мало отличается друг от друга, а количество одинаково во всех отделах органа. Указанные особенности строения капсулы ПЖ и протоковой системы органа в детском возрасте способствуют быстрому оттоку секрета и ликвидации застойных явлений при воспалительном поражении железы, что обусловливает более благоприятное течение панкреатита в детском возрасте. Наряду с этим значительное развитие соединительной ткани, обильная ее васкуляризация, незаконченная дифференцировка паренхимы органа обусловливают особую уязвимость ПЖ у детей и значительную частоту поражений органа при различных патологических процессах в организме ребенка.
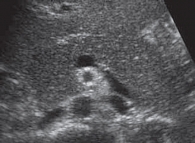
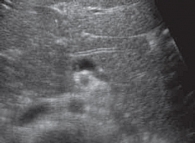
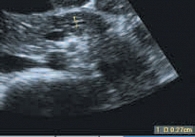
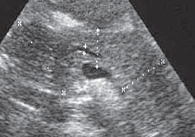
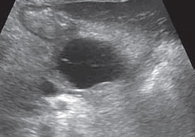
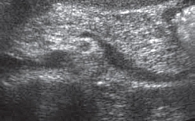
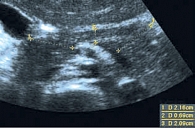
Акустическая характеристика неизмененной ПЖ включает определение формы, контура, размеров, эхогенности внутренней структуры и состояния главного панкреатического протока. Капсула ПЖ у здоровых детей тонкая и при УЗИ не определяется. Контуры железы четкие, ровные. Нормальная внутренняя акустическая структура ПЖ в целом гомогенна, по эхогенности не очень отличается от печени, чаще одинакова или слегка ниже, крайне редко несколько выше [6, 7] (рис. 1). У новорожденных эхогенная плотность ПЖ повышена, этот показатель снижается в возрасте 4–5 месяцев при условии естественного вскармливания. У детей на искусственном вскармливании эхогенность ПЖ уменьшается в более ранние сроки. Таким образом, как только ребенок получает пищу, для переваривания которой требуется сок ПЖ, последняя меняет свою эхогенность [1, 2, 8]. Возможность получения изображения протока ПЖ зависит от возраста ребенка и разрешающей способности оборудования. Интактный панкреатический проток на эхограммах виден достаточно часто, обычно в области тела железы, где располагается в виде эхолинейной формы. При сканировании конвексным датчиком 3,5 МГЦ изображение протока появляется у ребенка в возрасте 5 лет в виде гиперэхогенной линии в области тела ПЖ. Изображение просвета протока появляется у детей в возрасте 8–9 лет. У детей старшего возраста просвет протока может достигать 1 мм [1, 2] (рис. 2).
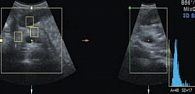
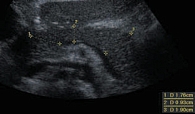
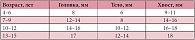
Измерения железы проводят в трех точках: на уровне головки, тела и хвоста (рис. 3). Поскольку железа изогнута, измерение толщины должно проводиться перпендикулярно ее продольной оси (рис. 4). У новорожденных детей размеры всех отделов ПЖ одинаковы и составляют 5–9 мм. Традиционно в клинической практике применяются возрастные нормативы ультразвуковых размеров ПЖ (табл. 1). Однако известные на сегодняшний день данные о физиологии ПЖ позволяют предполагать, что размеры ПЖ зависят в большей степени от функциональной нагрузки и девиаций пищевого поведения. Показатели физического развития детей, зависящие от наследственной предрасположенности, алиментарного фактора и состояния соматического здоровья, влияют на гармоничность развития всех органов и систем. Сбалансированность диеты, особенности питания влияют на работу всего желудочно-кишечного тракта. В зависимости от количества и качества поступающих нутриентов формируется баланс панкреатических ферментов, требуемый для гидролиза компонентов пищи. Известно, что секреторный процесс ПЖ регулируется механизмом обратной связи. Избыточное питание приводит к чрезмерной стимуляции ПЖ, а недостаточное – к преждевременной ингибиции секреции. Этот механизм обеспечивает адаптацию ПЖ к нагрузке и, соответственно, объясняет пограничные с нормой состояния (панкреатопатии, диспанкреатизм). Неумеренность в питании или хроническое недоедание являются предпосылками формирования панкреатита [8, 11, 12].
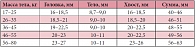
Установлено, что у детей с повышенными показателями физического развития отмечались большие размеры ПЖ, чем у сверстников с задержкой или средним уровнем физического развития. Аналогично этому у детей с конституциональной задержкой роста или нанизмом любой этиологии размеры ПЖ были меньше, чем у сверстников со средними показателями физического развития. Соотношение размеров анатомических отделов ПЖ меняется в зависимости от показателя упитанности. По мере увеличения избыточного веса возрастает доля больных с относительным увеличением головки ПЖ. У детей с нормальными показателями физического развития соотношение головки и хвоста колеблется в пределах 0,90–1,04 (1,01 ± 0,01). Увеличение головки ПЖ считается неблагоприятным фактором, панкреатит с локальным поражением головки протекает тяжелее во всех отношениях и, по мнению многих авторов, является неблагоприятным для прогноза признаком. Получены результаты, свидетельствующие о высоком риске формирования панкреатита у детей с ожирением. Нормативы размеров ПЖ в зависимости от веса ребенка представлены в таблице 2 [13]. Таким образом, установлено, что размеры ПЖ у практически здоровых детей зависят от показателей физического развития в большей степени, чем от возраста. Кроме того, выявленные изменения поджелудочной железы у детей с избыточным весом в виде достоверно больших размеров железы, чем у сверстников с нормальными антропометрическими показателями, локального увеличения головки ПЖ, снижения постпрандиальной реакции позволяют включить этих детей в группу риска развития хронического панкреатита (ХП).
С целью изучения адаптационных возможностей ПЖ и нарушения микроциркуляции у детей проводится постпрандиальная сонография. Определение структурных особенностей ПЖ при ХП у детей с различными показателями трофологического статуса имеет принципиально важное значение, диагностическая ценность УЗИ возрастает в пищеварительный период, так как locus minoris resistencia («слабое место») проявляется в условиях нагрузки. С.И. Поляковой разработан метод определения реакции ПЖ на прием пищи. Как известно, так называемая рабочая гиперемия возникает после еды, характеризуется увеличением размеров ПЖ вследствие увеличения кровенаполнения под действием гастроинтестинальных гормонов. Установлено, что прирост размеров ПЖ в постпрандиальный период у здоровых детей составляет 20–36%. Ключевым показателем способности органа к рабочей гиперемии является сумма размеров анатомических отделов поджелудочной железы натощак. Чем ближе размеры к нижней границе нормы, тем больше сохраняются потенциальные возможности для реакции на физиологическую стимуляцию. В постпрандиальный период главный панкреатический проток может расширяться до 4 мм. Отсутствие постпрандиальной реакции выявлялось в виде уменьшения размеров ПЖ по сравнению с исследованием натощак, размеры ПЖ не изменялись, или увеличение было несущественным (не более 3%), кроме того, в ряде случаев, когда главный панкреатический проток был расширен натощак более 3 мм, после стимуляции его ширина уменьшалась. Этот признак выявлялся, когда постпрандиальные размеры ПЖ становились меньше препрандиальных, что было свойственно больным с тяжелым панкреатитом болевой формы и свидетельствовало об отсутствии обструкции главного панкреатического протока.
У всех больных с тяжелым течением панкреатита постпрандиальный коэффициент был ниже 1 и равен 0,96 ± 0,03. Вероятно, уменьшение размеров ПЖ в постпрандиальный период является специфическим признаком тяжелого, в том числе осложненного, ХП и может объясняться уменьшением отека и оттоком панкреатического сока в сочетании с отсутствием рабочей гиперемии. Постпрандиальное исследование подтверждает предположение о том, что чем меньше размеры ПЖ натощак, тем выше адаптационные возможности при стимуляции. Кроме того, данный метод 1) позволяет выявить субклинические формы ХП; 2) доказывает, что у детей с ожирением значительно снижены адаптационные возможности ПЖ. Таким образом, даже при отсутствии клинической и лабораторно подтвержденной активности панкреатита дети с ожирением должны наблюдаться в группе риска по формированию ХП. Использование качественного показателя специфичности УЗИ натощак и после приема пищи, качественный показатель (увеличение размеров железы «есть – нет») улучшает первичную диагностику на 23%. Количественный расчет постпрандиального коэффициента позволяет контролировать эффективность терапии и объективно судить о прогнозе панкреатита. Величина постпрандиального коэффициента прямо зависит от морфофункционального состояния поджелудочной железы: у больных хроническим панкреатитом этот показатель не превышает 1,05 (< 1,05), у больных латентным панкреатитом находится в диапазоне > 1,06 и < 1,15, значение выше 1,16 расценивается как нормальная постпрандиальная реакция.
Являясь по сути функциональным тестом, постпрандиальное УЗИ существенно уточняет данные исследования натощак. Как натощак, так и после стимуляции пищей чувствительность ультразвукового исследования составляла 93%, тогда как специфичность равна 59% и 82% соответственно. Эхосемиотика заболеваний ПЖ у детей до настоящего времени разработана недостаточно, поскольку в литературе отсутствуют работы по сопоставлению УЗ-картины и прижизненного морфологического исследования. Несмотря на то что в настоящее время раскрыты многочисленные морфофункциональные особенности строения ПЖ, клиническая интерпретация полученных данных с помощью эхографии остается сложной задачей. Изменение размеров органа – один из основных диагностических критериев, который должен привлечь внимание врача. На основании анализа данных более 3000 обследованных детей М.И. Пыков (1997) показал, что увеличение размеров железы, особенно хвостовой ее части, и визуализация расширенного протока у детей являются свидетельством повышенного давления в просвете 12-перстной кишки [1] (рис. 5). Ряд авторов рассматривают умеренное увеличение размеров ПЖ (или ее частей) при неизмененной эхогенности и гомогенной эхоструктуре как проявление функциональных изменений органа компенсированного характера. В то же время для органического поражения ПЖ характерны изменения размеров, контуров, формы, эхоструктуры и расширение главного панкреатического протока [14, 15].
УЗИ при плановом обследовании детей и неотложных состояниях позволяет обнаружить довольно частые неспецифические изменения ПЖ при многих патологических состояниях. Заболевания органов гастродуоденальной зоны, энтероколиты, почечная патология, все виды вирусных и бактериальных инфекций, длительный прием лекарственных препаратов, аллергические реакции приводят к изменениям ультразвуковой картины ПЖ. Они характеризуются увеличением размеров всей железы или ее отделов (чаще хвоста), изменением эхогенности, неоднородностью структуры (наличие гиперэхогенных сигналов), расширением протока с обычно ровными, четкими контурами органа. Вышеперечисленные изменения ПЖ у детей носят транзиторный характер и обычно исчезают без каких-либо последствий. Наиболее часто в подобных случаях используется термин «вторичные изменения ПЖ» (рис. 11). Однако единого понимания сути описываемых эхопризнаков не существует, и они могут трактоваться весьма широко. Быстрое развитие новых технологий позволило значительно расширить диагностические возможности УЗИ. Так, с помощью ультразвуковых сканеров, использующих эффект Допплера, можно получить данные о кровотоке в артериальных и венозных сосудах. Принимая во внимание, что наиболее ранние изменения в ПЖ происходят на уровне микроваскулярного русла, значение визуализации паренхиматозного кровотока в ПЖ для оценки ее состояния трудно переоценить. Поражение данного органа нередко сопровождается изменениями гемодинамики и в крупных сосудах, кровоснабжающих верхние отделы пищеварительной системы. Однако характер указанных особенностей кровотока и связь с сопутствующей патологией до сих пор не изучены.
В настоящее время существует несколько ультразвуковых методик, позволяющих проводить исследование сосудистой системы, основываясь на эффекте допплеровского сдвига частот. Одна из них позволяет отобразить данный эффект с помощью цветовой шкалы, дающей информацию о скорости и направлении крови (цветовое допплеровское картирование), другая – оценить его амплитуду (энергетическая допплерография). Третий метод (импульсно-волновая допплерография) дает возможность получать более объективную информацию о состоянии кровотока, так как базируется на количественных характеристиках: скоростных и резистентных. В современной литературе имеется небольшое количество публикаций по вопросам применения допплеровских методик для диагностики заболеваний ПЖ, тем более применительно к педиатрической практике. Результаты исследований ПЖ в данном режиме УЗИ можно условно разделить на две группы. Одна посвящена изменениям кровотока в ветвях чревного ствола и в системе воротной вены (в магистральных сосудах), вторая – в мелких сосудах ПЖ. Данные, получаемые при допплерографии крупных сосудов, позволяют определить линейную и объемную скорости кровотока, а также показатели общего периферического сопротивления.
С.И. Полякова, И.В. Дворяковский оценивали методом ультразвуковой допплерографии до и через 1,5 часа после пищевой нагрузки показатели кровотока по верхней брыжеечной артерии (ВБА), воротной вене (ВВ), печеночной вене (ПВ), размеры печени и поджелудочной железы у детей с различными заболеваниями ЖКТ. Установлено, что наиболее информативным является показатель объемного кровотока (ОК). Нормальная постпрандиальная реакция у детей характеризуется 2–3-кратным усилением кровотока после нагрузки. Ослабление или отсутствие постпрандиальной реакции позволяет предположить наличие дисбаланса гастроинтестинальных гормонов, подтвердить трофическую (сосудистую) составляющую в патогенезе ряда заболеваний. Отсутствие постпрандиальной реакции выявляется у детей с болями в животе, индуцируемыми приемом пищи (хронический панкреатит, неспецифический язвенный колит и болезнь Крона, желчно-каменная болезнь) [2, 13]. Л.А. Шавлоховой установлено, что у детей с гастродуоденальными заболеваниями гемодинамика в магистральных сосудах характеризовалась снижением скоростных и повышением резистивных показателей, свидетельствующих о перераспределении кровотока в артериях, питающих верхние отделы ЖКТ [19]. Установлено, что отличительной особенностью отечного панкреатита, по данным допплерографического исследования, является усиление органного кровотока гепатопанкреатодуоденальной зоны, что следует расценивать как закономерную реакцию кровообращения на повреждающее воздействие ферментов ПЖ. Прогностически неблагоприятным признаком прогрессирующего течения острого панкреатита, по данным допплерографического исследования сосудов гепатопанкреатодуоденальной зоны, является уменьшение линейных и объемных скоростей кровотока, резкий рост периферического сопротивления, что приводит к выраженному снижению органного кровотока [20].
Исследования внутриорганной гемодинамики достаточно информативны для расчета уголнезависимых характеристик общего периферического сопротивления, но менее значимы в оценке скоростных показателей в мелких сосудах. При использовании допплеровских методик в области крупных сосудов для диагностики заболеваний ПЖ возникают определенные трудности в трактовке полученных результатов, поскольку изменения гемодинамики отражают состояние близлежащих органов верхних отделов пищеварительной системы. Исследование внутриорганного кровотока дает возможность выявить специфические изменения кровоснабжения ПЖ в целях дифференциальной диагностики панкреатопатий. Преимущество энергетической допплерографии по сравнению с цветовым допплеровским картированием (ЦДК) заключается в ее более высокой чувствительности к низкоскоростному кровотоку в мелких паренхиматозных сосудах и связано с особенностями методики первого режима, менее чувствительного к фронту ультразвуковой волны. В силу указанных характеристик чувствительность энергетической допплерографии (ЭД) в 2–5 раз выше, чем цветовой допплерографии. Импульсно-волновая допплерография (ИД) позволяет получить более объективные (цифровые) показатели скорости кровотока и общего периферического сопротивления в мелких органных сосудах.
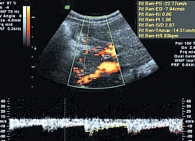
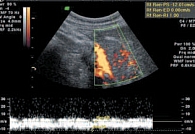
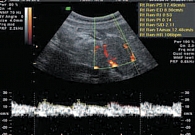
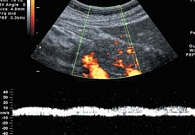
В отечественной литературе имеются лишь единичные сообщения о допплерографических показателях в норме и при патологии. По данным В.В. Митькова, частота визуализации мелких сосудов ПЖ с помощь ЦДК и ЭД составляет от 60 до 90%, при этом наибольшее количество сосудов определяется в области головки поджелудочной железы. По данным импульсно-волновой допплерометрии, максимальная систолическая скорость в мелких артериях ПЖ составляет 30 + 1 см/сек, в венах – 15 см/сек, индекс резистентности в мелких артериях ПЖ – 0,61 + 0,05. При остром панкреатите отмечается усиление внутриорганного кровотока, по мере усиления отека паренхимы по данным ИД может отмечаться повышение индексов периферического сопротивления в мелких артериях. По мере развития деструктивных процессов в паренхиме ПЖ отмечается деформация сосудистого рисунка в зоне деструкции, а при ИД – снижение показателей периферического сопротивления и выявление признаков артерио-венозного шунтирования. При хроническом панкреатите при проведении ЦДК отмечается ослабление кровотока, а при ИД – снижение скоростных показателей кровотока в мелких сосудах ПЖ [21]. Л.А. Шавлоховой было проведено исследование кровотока ПЖ у детей с гастродуоденальной патологией. Были установлены физиологические нормативы кровотока в магистральных и паренхиматозных артериях [19] (табл. 3).
Важной нормативной особенностью явилось определение типа выявляемых в паренхиме ПЖ сосудов. Практически у всех детей они относились к артериям (99%), очень редко – к венам (1,0%), а феномен артерио-венозного шунтирования не был обнаружен вовсе (рис. 12, 13). При гастродуоденальной патологии у детей установлено усиление панкреатического кровотока с появлением феномена артерио-венозного шунтирования, увеличением скорости кровотока, снижением индекса резистентности и пульсационного индекса в паренхиматозных артериях ПЖ, которые при разрешении основного заболевания приближались к нормативным значениям. Параллельный анализ активности панкреатической эластазы-1 и допплерографических показателей позволил авторам прийти к выводу о наличии экзокринной недостаточности ПЖ. Наибольшей информативностью отличались низкие значения индекса резистентности в паренхиматозных артериях с чувствительностью и специфичностью 93,7% и 94,1% соответственно (рис. 14, 15). Следует подчеркнуть, что диагностика поражений ПЖ у детей является сложной задачей в связи с отсутствием ярких клинических проявлений патологического процесса с характерными для взрослых признаками экзокринной недостаточности и выбросом в кровь агрессивных ферментов. Используемые рутинные ультразвуковые технологии обследования ПЖ зачастую не позволяют объективно оценивать функциональное состояние изучаемого органа (что может являться причиной гипердиагностики), а также выявлять тонкие структурные изменения ПЖ. Сообщения о допплерографических исследованиях ПЖ, обладающих известными диагностическими преимуществами, в доступной литературе крайне немногочисленны. С учетом представленных данных, перспективными являются поиск и разработка новых диагностических критериев поражений ПЖ у детей с различными заболеваниями органов ЖКТ.