Современные принципы терапии хронических гепатитов B и C
- Аннотация
- Статья
- Ссылки
- English
Заболеваемость и смертность от хронических диффузных заболеваний печени постоянно увеличиваются. В мире среди всех причин смерти цирроз печени занимает девятое место (шестое место среди лиц трудоспособного возраста) – от 14 до 30 случаев на 100 000 населения. В России этот показатель значительно выше – 60,5 случая на 100 000 населения [1, 2]. Высоким остается риск развития гепатоцеллюлярной карциномы (в 30 раз чаще) у пациентов с фиброзом печени [3]. Оценка степени фиброзных изменений печени при ее поражении – очень важный диагностический этап, поскольку позволяет прогнозировать течение хронического заболевания, проводить отбор пациентов для специфической (противофиброзной) терапии и контролировать эффективность лечения [4]. На протяжении многих лет стандартом диагностики фиброза и цирроза печени у больных хроническими гепатитами различной этиологии остается биопсия печени [5].
Неинвазивные методы диагностики фиброза печени, широко применяемые в настоящее время, подразделяют на три группы:
- прямые (определение биомаркеров фиброза в сыворотке крови больных), в частности визуальные (эластография печени);
- непрямые (с использованием расчетных индексов определения стадий фиброза печени на основании стандартных гематологических и биохимических параметров крови);
- комбинированные (сочетание прямых и непрямых методов).
Согласно данным литературы, высокоинформативными признаны индексы FIB-4, Fibroindex, Fibro Test, Hepascore, Zeng [6, 7].
Фиброгенез – универсальный процесс прогрессирования хронических заболеваний печени, не зависящий от этиологических факторов, связанный с заменой паренхиматозных клеток соединительной тканью с избыточным накоплением продуктов внеклеточного матрикса и тканевых коллагенов. Накопление фибриллообразующих коллагенов в пространстве Диссе приводит к «капилляризации» и нарушению архитектоники печени, что препятствует нормальному обмену веществ между кровью синусоидов и гепатоцитами [8–10].
Долгое время фиброз печени считался необратимым патологическим состоянием. Ключевое значение при антифибротической терапии имеет устранение причины повреждения печени. Имеются данные об обратном развитии фиброза после эффективной терапии гемохроматоза и болезни Вильсона – Коновалова, при аутоиммунном гепатите на фоне иммуносупрессивной терапии, вторичном билиарном циррозе печени после хирургической декомпрессии желчевыводящих путей, неалкогольном стеатогепатите при уменьшении массы тела, алкогольном гепатите при абстиненции. Таким образом, фиброз печени на ранних стадиях развития – процесс обратимый [11, 12].
В настоящее время в отношении хронических диффузных заболеваний печени предусмотрено комплексное разнонаправленное лечение. Выделяют два основных направления – этиотропную терапию, предполагающую подавление патологического возбудителя при поражениях печени вирусной этиологии, и патогенетическую, корректирующую универсальные звенья фиброгенеза печени. В большинстве случаев препараты для устранения этиологического фактора гепатитов являются и антифибротическими средствами.
Фиброз печени на фоне вирусных гепатитов – процесс динамичный, причем как в сторону прогресса, так и регресса, что подтверждает клиническая практика противовирусной терапии.
В ходе многочисленных исследований выявлена корреляция между репликативной активностью вируса хронического гепатита B (ХГВ) и риском развития цирроза печени и гепатоцеллюлярной карциномы при хронической инфекции, вызванной вирусом гепатита B [13]. По данным метаанализа исследований эффективности противовирусной терапии ХГВ, снижение виремии сопровождается регрессом фиброза печени только при подавлении репликативной активности вируса. У пациентов с элиминацией HBeAg (маркер вирусного гепатита B, указывающий на активное размножение вируса в организме) достоверно уменьшается выраженность цирроза печени, гепатоцеллюлярной карциномы и увеличивается выживаемость по сравнению с контрольной группой.
Стойкое подавление репликативной активности вируса при лечении ламивудином также сопровождается значительным улучшением прогноза. В многоцентровом исследовании у больных ХГВ HBeAg с выраженным фиброзом печени на фоне лечения ламивудином снижался риск осложнений (р = 0,047) [14]. Зафиксированы значимое уменьшение выраженности фиброза (по данным эластометрии) и улучшение гистологической картины у 95% больных циррозом печени.
Сходные результаты получены и при изучении других аналогов нуклеозидов. При лечении адефовиром в течение четырех-пяти лет выраженность фиброза печени снизилась у 70% больных HBeAg-негативным ХГВ [13]. В сравнительном исследовании у пациентов с выраженным фиброзом или циррозом печени, получавших телбивудин в течение года, индекс фиброза снижался в 68 и 56% случаев при HBeAg-позитивном и HBeAg-негативном ХГВ соответственно.
При лечении энтекавиром достижение авиремии также ассоциировалось с улучшением гистологической картины печени у больных HBeAg-негативным и HBeAg-позитивным ХГВ, в том числе с ламивудин-резистентными штаммами вируса. В 35–60% случаев уменьшалась выраженность фиброза печени (по данным эластометрии) [13].
Помимо вирус-индуцированного иммуноопосредованного воспаления и некроза ткани печени рассматривают прямое профиброгенное действие вируса гепатита C (Hepatitis C Virus, HCV) при хроническом гепатите C (ХГС). Геном HCV состоит из нескольких участков, которые кодируют различные структурные и неструктурные белки вируса. Белки HCV влияют на внутриклеточные процессы, в том числе активируют различные профиброгенные факторы. Доказано, что эффективная противовирусная терапия уменьшает выраженность фиброза печени у больных ХГС. Стойкий вирусологический ответ ассоциируется с улучшением выживаемости, уменьшением риска развития цирроза печени и гепатоцеллюлярной карциномы.
До недавнего времени золотым стандартом терапии ХГС оставалось сочетание пегилированного интерферона и рибавирина [15]. Эффективность подобной терапии, по данным разных авторов, не превышает 46–51% у больных с 1-м генотипом вируса и 80% у больных с не 1-м генотипом вируса [16]. По данным метаанализа клинических исследований эффективности интерферона/пэгинтерферона альфа-2а и рибавирина у 1013 больных ХГС, индекс фиброза снижался в 25,7% случаев, динамика отсутствовала в 63,6%. Значительное уменьшение фиброза печени зарегистрировано у 33,8% из 198 пациентов с компенсированным циррозом печени (от F4 до F3/F2 в 24,2% случаев до F1 – в 9,6% случаев) [17]. Результаты лечения больных циррозом печени представляют особый интерес, поскольку позволяют обсуждать его возможную обратимость.
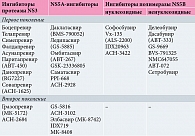
Последние годы на смену стандартной противовирусной терапии пришли более эффективные схемы тройной терапии с применением ингибиторов протеаз, а также безинтерфероновые схемы. Эти схемы включают моно- или комбинации препаратов прямого противовирусного действия (ПППД), характеризующиеся высокой безопасностью и возможностью использования у пациентов с противопоказаниями к применению интерферонов. ПППД нарушают репликацию вируса за счет прямого взаимодействия с вирусными протеинами или нуклеиновыми кислотами [18]. За основу их классификации взяты белки-мишени, с которыми непосредственно взаимодействуют препараты. Исследуемые и одобренные препараты с прямым противовирусным действием представлены в таблице.
Боцепревир и телапревир, продемонстрировавшие эффективность только в отношении 1-го генотипа вируса, характеризуются низким барьером резистентности и высокой частотой развития нежелательных явлений. Симепревир активен в отношении 1-го, 2-го и 4-го генотипов, имеет хороший профиль безопасности, но обладает низким барьером резистентности [19]. NS5A-ингибиторы первого поколения с достаточно высокой эффективностью имеют низкий барьер резистентности. Даклатасвир – препарат с высокой противовирусной активностью против всех генотипов вируса [20]. Гразопревир активен в отношении всех типов вируса, имеет более высокий барьер резистентности по сравнению с препаратами первого поколения.
Софосбувир характеризуется мощной противовирусной активностью в отношении всех генотипов, а также высоким барьером резистентности, незначительным числом описанных нежелательных явлений и низким спектром лекарственного взаимодействия [21].
I.V. Mannanova, Zh.B. Ponezheva
Central Research Institute of Epidemiology of Russian Agency for Health and Consumer Rights
Contact person: Zhanna Betovna Ponezheva, doktorim@mail.ru
Chronic viral hepatitis because of the steady progressive course with the subsequent development of fibrosis and cirrhosis represent an actual medical and socio-economic problem. Meanwhile, thanks to fundamental achievements in molecular biology and genetic engineering, as well as developments in recombinant technology and antiviral therapy regimens, the progress has been made in the study and treatment of chronic viral hepatitis.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.