Сравнительный анализ клинико-анамнестических признаков и провоцирующих факторов псориатической эритродермии в России и Беларуси
- Аннотация
- Статья
- Ссылки
- English
Псориатическая эритродермия – тяжелая форма вульгарного псориаза, клинически характеризующаяся диффузной эритемой, при которой поражается большая часть поверхности кожного покрова (по данным различных источников, от 75 до 90% и более).
По результатам нашего исследования пациенты предъявляли жалобы на выраженный зуд, шелушение, преимущественно крупнопластинчатого характера, скованность суставов.
Высыпания на коже пациентов имели различные оттенки красного цвета. Среди сопутствующих клинических проявлений наблюдалась ладонно-подошвенная кератодермия, псориатические изменения ногтей, поражение аногенитальной области, скальпа и диффузная нерубцовая алопеция. Системные проявления заболевания включали субфебрильную температуру, лимфаденопатию и потерю веса.
Псориатическая эритродермия – тяжелая форма вульгарного псориаза, клинически характеризующаяся диффузной эритемой, при которой поражается большая часть поверхности кожного покрова (по данным различных источников, от 75 до 90% и более).
По результатам нашего исследования пациенты предъявляли жалобы на выраженный зуд, шелушение, преимущественно крупнопластинчатого характера, скованность суставов.
Высыпания на коже пациентов имели различные оттенки красного цвета. Среди сопутствующих клинических проявлений наблюдалась ладонно-подошвенная кератодермия, псориатические изменения ногтей, поражение аногенитальной области, скальпа и диффузная нерубцовая алопеция. Системные проявления заболевания включали субфебрильную температуру, лимфаденопатию и потерю веса.
Введение
Псориатическая эритродермия (ПЭ) представляет собой редкую, трудно поддающуюся лечению клиническую форму псориаза, на которую приходится примерно 1–2,25% случаев псориаза [1, 2]. ПЭ характеризуется обширной эритемой, поражающей почти всю поверхность тела (80–90%), и является одной из наиболее распространенных причин эритродермии, на которую приходится примерно 25% всех случаев [3]. В последние годы отмечается рост заболеваемости псориазом в молодом возрасте, увеличение удельного веса тяжелых, резистентных форм (псориатическая эритродермия, псориатический артрит и др.), нередко приводящих к инвалидизации [1, 2]. По данным зарубежных исследований, соотношение мужчин и женщин c ПЭ составляет 3 : 1,2 [4]. Чаще ПЭ развивается в зрелом возрасте (средний возраст начала заболевания от 41 до 55 лет), хотя были описаны случаи заболевания населения всех возрастов, включая детей грудного возраста [1, 5–7].
Несмотря на то что ПЭ может быть первым проявлением псориаза (de novo), чаще она возникает у пациентов, уже имеющих в анамнезе псориаз. По результатам исследований, средний временной интервал между началом псориаза и первым эпизодом эритродермии колеблется от 11 до 18 лет (три недели – 42 года) [1, 6, 7].
По данным J.E. Gudjonsson и соавт. установлена генетическая предрасположенность к ПЭ, связанная с антигенами гистосовместимости HLA-B13 и A-11; HLA-A9 и B-17 [2]. Триггерными факторами возникновения ПЭ могут являться инфекционные агенты, нерациональное использование кортикостероидов (в частности, системных), применение некоторых медикаментов (бета-блокаторы, ингибиторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов, пенициллин, нестероидные противовоспалительные препараты, прокаин, препараты лития) и отмена лекарственных средств (системные кортикостероиды), эмоциональный стресс, избыточная инсоляция [1–3, 8]. Представлены многочисленные данные о взаимосвязи тяжести течения псориаза со злоупотреблением алкоголем и курением [8]. Нерациональная наружная терапия псориаза в прогрессирующей стадии в виде кератолитических и редуцирующих средств является одним из провоцирующих факторов развития эритродермии.
Кожный покров при ПЭ характеризуется развитием выраженной эритемы ярко-красного цвета с темным оттенком. Пораженная кожа напряжена и отечна. Мелко- и крупнопластинчатое шелушение появляется на туловище, конечностях, на волосистой части головы – преимущественно отрубевидное [1, 9, 10]. Также в некоторых случаях отмечается диффузное поредение волос, при этом типичные признаки псориаза (типичные бляшки, псориатическая триада, феномен Ауспитца) отсутствуют или слабо выражены.
Цель – изучение клинических признаков и возможных провоцирующих факторов псориатической эритродермии как тяжелой формы псориаза на базе Клиники кожных и венерических болезней (ККВБ) им. В.А. Рахманова среди взрослого населения городов Москвы, Витебска и Витебской области (Витебский областной клинический центр дерматовенерологии и косметологии) за десять лет (2014–2023), проведение сравнительного анализа между двумя регистрами пациентов, а также выявление возможной взаимосвязи с сопутствующими патологиями и образом жизни.
Материал и методы
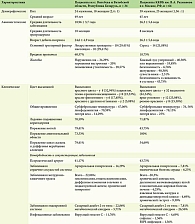
В процессе исследования анализировали 64 клинических случая ПЭ среди пациентов, наблюдающихся в ККВБ им. В.А. Рахманова в городе Москве, и 34 клинических случая ПЭ среди пациентов, наблюдавшихся в Витебском областном клиническом центре дерматовенерологии и косметологии за последние 10 лет (2014–2023), а также проводили их сопоставление с данными за предыдущее десятилетие (2004–2013). Цифровые данные обрабатывали статистически с использованием пакета Microsoft Office на базе OC Windows 10. Для проверки распределения на нормальность применяли критерий χ2 Пирсона, для сравнения выборок – t-критерий Стьюдента для независимых выборок. Различия считались статистически значимыми при p < 0,05.
Результаты
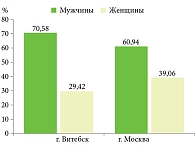
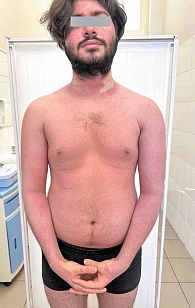
На базе ККВБ им. В.А. Рахманова проводили ретроспективное исследование клинико-анамнестических особенностей ПЭ у пациентов, которые находились на стационарном лечении в период с 2014 по 2023 г. (таблица). В ходе анализа данных электронного архива и историй болезни отобраны в общей сложности 64 пациента, из которых 39 (60,94%) были мужского пола и 25 (39,06%) – женского, что доказывает преобладание эритродермической формы псориаза среди лиц мужского пола – 1,56 : 1 (рис. 1). Случаи ПЭ составили 56,2% от всех видов эритродермий, зарегистрированных за это время в клинике.
Возраст пациентов на момент включения в регистр варьировал от 18 до 88 лет, средний возраст составил 45 лет. Проводили ранжирование пациентов по возрасту: 6 (9,38%) пациентов в возрасте 18–29 лет, 20 (31,25%) пациентов в возрасте 30–39 лет, 17 (26,56%) пациентов в возрасте 40–49 лет, 10 (15,63%) пациентов в возрасте 50–59 лет, 7 (10,94%) пациентов в возрасте 60–69 лет, 3 (4,69%) пациента в возрасте 70–79 лет и 1 (1,56%) пациент в возрастной группе 80–89. Таким образом, наибольшее число случаев ПЭ выявлено в двух возрастных группах 30–39 лет и 40–49 лет. У 3 (4,7%) пациентов ПЭ явилась первым эпизодом псориаза, а у 61 (95,3%) – ранее были выявлены другие формы псориаза. Дебют псориаза в среднем возникал в возрасте 26,3 ± 5,6 года. На момент включения в регистр длительность существования заболевания составляла от одного месяца до 50 лет (в среднем 22,1 года). У 47 (73,4%) наблюдаемых – первый тип псориаза (диагноз установлен в возрасте от 3 до 36 лет, средний возраст 28,7 года), у 17 (26,6%) – второй тип (диагноз поставлен в возрасте от 40 до 66 лет, средний возраст 50,9 года). Наличие псориаза в семейном анамнезе отмечено у 8 (12,5%) пациентов. Длительность состояния эритродермии составила от четырех дней до трех лет непрерывного течения. Средняя длительность эритродермии среди всех обследованных составила восемь месяцев. У 58 (90,6%) пациентов это был единственный эпизод эритродермии, у 2 (3,1%) пациентов – второй эпизод эритродермии, у 4 (6,25%) – третий и более.
У 12 (18,75%) пациентов имелись вредные привычки – злоупотребление алкоголем и/или курение. Среди провоцирующих факторов ПЭ были отмечены: стресс – у 14 (21,88%) пациентов, перенесенные инфекционные заболевания – у 6 (9,38%), отмена системной терапии – у 5 (7,81%), прием лекарственных препаратов (азитромицин, димедрол, тербинафин) – у 3 (4,69%), частая смена генно-инженерных биологических препаратов (секукинумаб, адалимумаб, гуселькумаб, иксекизумаб, нетакимаб) – у 1 (1,56%) пациента. Остальные 35 (54,69%) пациентов не смогли связать развитие эритродермии с каким-либо фактором.
На момент поступления в стационар пациенты предъявляли жалобы на: кожный зуд умеренный – 26 (40,38%) пациентов или выраженный – 34 (53,85%) пациента; болезненность в области высыпаний – 3 (6,76%) пациента, сухость кожных покровов – 27 (42,31%) пациентов, болезненность и скованность в суставах – 28 (43,75%) пациентов.
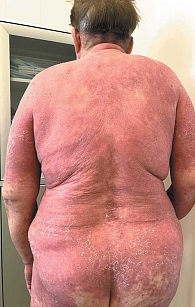
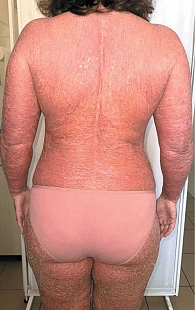
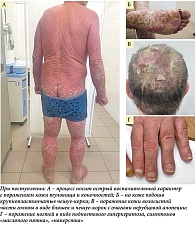
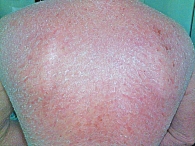
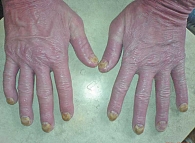
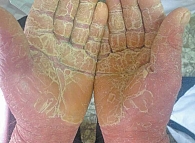
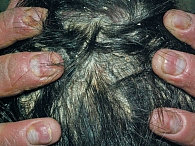
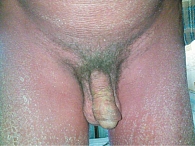
Распространенная эритема с поражением свыше 90% кожного покрова выявлена у всех 64 пациентов. Ярко-красный цвет высыпаний отмечался у 32 пациентов (61,54%) (рис. 2), ярко-розовый – у 12 (23,08%) (рис. 3), розово-красный – у 8 (15,38%) пациентов (рис. 4). Шелушение кожных покровов носило следующий характер: крупнопластинчатое было отмечено у 39 (60,91%) пациентов (рис. 5А), мелкопластинчатое – у 25 (39,13%) пациентов. Кератодермия ладонно-подошвенная установлена у 46 (71,87%) пациентов (рис. 5Б), диффузная нерубцовая алопеция – у 35 (54,69%) пациентов (рис. 5В). Характерные для псориаза поражения ногтей в виде подногтевого гиперкератоза, симптомов «масляного пятна», «наперстка» встречались у 28 пациентов (43,75%) (рис. 5Г). Поражение гениталий или аногенитальной области выявлено у всех больных с ПЭ. Повышение температуры тела выше 37 оС наблюдалось у 49 (76,56%) пациентов, лимфаденопатия – у 50 (78,13%), потеря веса – у 16 (25%) пациентов.
В процессе обследования заболевания сердечно-сосудистой системы выявлены у 9 (14,0%) пациентов: артериальная гипертензия – у 5 (7,81%), ишемическая болезнь сердца – у 4 (6,25%) пациентов. Заболевания желудочно-кишечного тракта наблюдались у 13 (20,3%) пациентов: хронический холецистит, дискинезия желчевыводящих путей и неалкогольная жировая болезнь печени – у 4 (6,25%); язвенная болезнь желудка и двенадцатиперстной кишки – у 3 (4,69%); хронический гастрит – у 6 (9,38%) пациентов. Сахарный диабет 2-го типа отмечался у 5 (7,81%) пациентов, метаболический синдром – у 17 (26,56%) пациентов. Вирусный гепатит С установлен у 3 (4,69%), нейросифилис – у 1 (1,56%), ВИЧ-инфекция – у 1 (1,56%) пациента. Псориатический артрит на момент госпитализации был установлен у 28 (43,75%) пациентов.
Пациентам было проведено комплексное лечение в условиях стационара: местная терапия кортикостероидными и кератолитическими средствами, детоксикационная, инфузионная терапия. Применяли следующие физиотерапевтические методы лечения: УФБ-311 – у 7 (10,94%) пациентов, ПУВА-терапия – у 14 (21,88%) пациентов. Курс лечебного плазмафереза был проведен у 11 (17,19%) пациентов. В качестве системной терапии использовали препараты:
- метотрексат в дозировке 25 мг в неделю в течение трех месяцев и более – 28 (43,75%) пациентов;
- неотигазон в дозировке 35–50 мг в сутки в течение 15 дней и более – 12 (18,75%) пациентов;
- дексаметазон в дозировке 4–12 мг в сутки в течение трех – пяти дней – 5 (7,81%) пациентов;
- дипроспан по схеме 2,0–2,0–1,0 мл в неделю – 9 (14,06%) пациентов;
- биологическая терапия ингибитором ИЛ-17А (нетакимаб) в дозировке 120 мг п/к по схеме один раз в четыре недели – 15 (23,43%) пациентов;
- ингибиторы янус-киназ (тофацитиниб) в дозировке 5 мг два раза в день пять месяцев – 1 (1,56%) пациент.
Проанализированы 34 клинических случая ПЭ у пациентов (24 мужчины и 10 женщин), обратившихся за медицинской помощью с 2014 по 2023 г. в городе Витебске и Витебской области, что составляет 41,7% от всех видов эритродермий, зарегистрированных за это время в Витебском областном клиническом центре дерматовенерологии и косметологии (таблица).
По сравнению с предыдущим десятилетием (2004–2013) количество пациентов, состоявших на учете в Витебском областном клиническом центре дерматовенерологии и косметологии, снизилось на 40,7%. При этом псориатические эритродермии составили 42,8% от всех эритродермий за данный промежуток времени.
Соотношение частоты встречаемости ПЭ среди мужчин и женщин в данных клинических случаях составляет 2,4 : 1, что может указывать на более высокий риск формирования этой тяжелой формы псориаза у мужчин.
Продолжительность заболевания составляла от 10 дней до пяти месяцев, за исключением восьми пациентов, у которых терапия не дала должных результатов и длительность заболевания увеличилась: у одного – до года, у одного – до полутора лет, у двух – до трех лет, у одного – до пяти лет, у двух – до 10 лет и у одного – до 15 лет. Средняя длительность эритродермии среди всех обследованных – 18 месяцев. У 28 пациентов это был единственный эпизод эритродермии, у четырех – второй, у одного – третий и у одного пациента – десятый эпизод эритродермии.
У двоих пациентов ПЭ была дебютом псориаза, а у 32 – ранее были выявлены другие формы псориаза. При этом длительность заболевания колебалась от четырех месяцев до 53 лет. Средняя продолжительность составила 18,96 ± 3,7 года. У 24 пациентов имел место первый тип псориаза (диагноз установлен в возрасте от 3 до 36 лет, средний возраст – 19,3 года), у 10 – второй тип (псориаз впервые возник в возрасте от 40 до 66 лет, средний возраст – 51,2 года).
Возраст пациентов составлял от 16 до 74 лет (средний возраст – 49 лет). При этом наибольшее число случаев ПЭ выявлено в двух возрастных группах: 51–60 лет – восемь случаев и 61–70 лет – 9 случаев.
22 (64,25%) из 34 пациентов имели вредные привычки – злоупотребление алкоголем и/или курение. Два пациента не отмечали никаких провоцирующих факторов. Среди остальных пациентов наиболее частыми триггерами являлись лекарственные препараты и чрезмерная инсоляция – по 10 пациентов, стресс и сопутствующие заболевания – по девять пациентов соответственно, местные раздражающие средства (салициловая кислота) – восемь пациентов, вирусные инфекции – шесть пациентов, пищевые продукты или прием алкогольных напитков – шесть пациентов.
21 пациент имел сопутствующие патологии: наиболее частой из которых являлась патология сердечно-сосудистой системы (в том числе артериальная гипертензия – у пяти пациентов) – у семи пациентов; патология внутренних органов (гепатомегалия, гепатоспленомегалия, диффузные изменения в печени и поджелудочной железе, гепатит С, хронический панкреатит, двусторонний нефролитиаз, киста почки) – у восьми пациентов; нарушения обмена веществ (углеводного обмена) – у двух пациентов; псориатический артрит – у трех пациентов; кожные заболевания (витилиго, крапивница, атопический дерматит) – у трех пациентов; заболевания щитовидной железы (в том числе тиреоидэктомия в анамнезе) – у двух пациентов; нарушения зрения (глаукома средней степени, катаракта) – у одного пациента; заболевания мочеполовой системы (эндометриоз, хронический простатит) – у двух пациентов.
Распространенная эритема с поражением свыше 90% кожного покрова выявлена у всех 34 пациентов (рис. 6). Красный цвет высыпаний отмечен у 18 (52,94%) пациентов, темно-красный насыщенный – у 8 (23,53%), красно-фиолетовый – у 6 (17,65%), красный с другими оттенками – у 2 (5,88%) пациентов. Типичные для псориаза поражения ногтей по типу подногтевой гиперкератоз, точечные наперстковидные, симптом «масляного пятна», а также онихолизис встречались у 27 (79,41%) пациентов (рис. 7). Кератодермия ладонно-подошвенная установлена у 24 (70,59%) пациентов (рис. 8). Диффузная нерубцовая алопеция отмечена у 27 (79,41%) пациентов (рис. 9). Поражение гениталий или генито-анальной области выявлено у 25 (73,53%) пациентов (рис. 10).
При этом 24 из 34 пациентов отмечали наличие изменения общего состояния, а именно: нарушения сна – 12 пациентов, нарушение настроения – 7, повышенная утомляемость – 10, повышение температуры тела (преимущественно субфебрильная температура) – 10, лимфаденопатия – 10 и потеря веса – 5 пациентов.
Пациентам проведено адекватное, комплексное лечение в условиях стационара, включающее инфузионную и дезинтоксикационную терапию (в том числе экстракорпоральную терапию – плазмаферез), лечение сопутствующих заболеваний, топическую терапию, а также применение следующих препаратов:
- метотрексат – назначали 11 пациентам в дозировке 10–15 мг в неделю в течение шести месяцев и более;
- циклоспорин А – назначали пяти пациентам из расчета 5 мг/кг массы тела на протяжении четырех – восьми месяцев с постепенным снижением дозировки;
- иммунобиологические препараты (инфликсимаб, адалимумаб) – назначали двум пациентам.
Обсуждение
Проведен сравнительный анализ данных регистра пациентов с псориатической эритродермией в ККВБ им. В.А. Рахманова в г. Москве и аналогичных данных другого регистра пациентов среди взрослого населения в г. Витебске и области. Стоит отметить, что среди всех вариантов эритродермий, зарегистрированных за 10-летний период наблюдения в двух клиниках, преобладает ПЭ (41,7% в г. Витебске и 56,2% в г. Москве соответственно).
В результате сравнения демографических характеристик пациентов можно отметить преобладание эритродермической формы псориаза среди лиц мужского пола (60,94% в г. Москве и 70,58% в г. Витебске и Витебской области). В бразильском исследовании D. Miyashiro и соавт. также было отмечено, что при ПЭ заболеваемость выше и в более тяжелой форме характерна для мужчин (69,23%) [11].
В ретроспективном исследовании R. Mathew и соавт. описывали данные 370 пациентов с эритродермией в Алаппуже (штат Керала, Индия), самой распространенной среди которых была также псориатическая – 121 (32,7%) пациент [12]. По данным польского исследования K. Kliniec и соавт., из 212 пациентов с различными формами эритродермии преобладание ПЭ наблюдалось у 49 (24%) пациентов [13].
В ходе исследования D. Miyashiro и соавт., в которое были включены 309 пациентов из Бразилии, было выявлено, что псориатическая эритродермия занимала второе место по распространенности в популяции – 52 (16,8%) пациента, уступая экземе – 64 (20,7%) пациента [11].
В 2024 г. K. Kliniec и соавт. опубликовали данные о 212 пациентах с эритродермией в Польше [13]. Средний возраст испытуемых составил 51 год (межквартильный размах 41–61 год). Среди 88 пациентов с эритродермией в бразильском ретроспективном 25-летнем исследовании R.N. Kondo и соавт. 59,09% составили мужчины со средним возрастом 44,72 года. Псориатическая эритродермия была диагностирована у 12 (13,63%) пациентов [14].
Средний возраст пациентов в нашем исследовании на момент включения в регистр оказался почти одинаков и составил 49 и 45 лет в г. Москве и г. Витебске соответственно. Наибольшее число случаев ПЭ у пациентов из Беларуси приходится на возрастные группы 51–60 лет и 61–70 лет, тогда как у российских пациентов это число приходится на группы 30–39 лет и 40–49 лет. По данным K. Kliniec и соавт., в Польше средний возраст пациентов с ПЭ в числе возрастных групп (41–61 год) составлял 51 год [13]. В исследовании R. Singh и соавт. выявлено, что средний возраст пациентов с ПЭ в США составил 53,7 года [15]. Анализ данных 2041 пациента с псориазом, проведенный Е.В. Богдановой в Государственном научном центре дерматовенерологии и косметологии, показал, что среди исследуемых было 227 пациентов с ПЭ и что это состояние чаще наблюдается у мужчин (63,9%), чем у женщин (36,1%), средний возраст дебюта заболевания составил 25,4 ± 13,1 года [16]. C.Wu и соавт. сопоставили данные в общей сложности 225 участников с ПЭ в китайской популяции, соотношение мужчин и женщин составило 2,7 : 1 (72,9 и 27,1%), средний возраст на момент поступления – 47,6 года, из них у 10 (4,4%) пациентов была первичная ПЭ, а у остальных 215 (95,6%) пациентов ПЭ предшествовали другие виды псориаза [17].
Также стоит отметить высокую распространенность курения среди пациентов обеих исследуемых групп. В нашем сравнительном анализе данных из регистра удалось выявить причинно-следственную связь курения и степени тяжести течения псориаза. Курящие пациенты, как правило, имели более резистентное течение заболевания и поражения ногтей, а также сопутствующие сердечно-сосудистые заболевания. Курение может вызывать ухудшение течения как самого заболевания, так и коморбидных заболеваний, таких как поражение сердечно-сосудистой системы, псориатический артрит (ПсА) и депрессия. Действие табачного дыма связано с высвобождением свободных радикалов, что вызывает активацию многих цитокинов и факторов, способствующих окислительному стрессу в клетках; кроме того, курение независимо активирует факторы, участвующие в путях, обычно активных при псориазе, таких как MAPK, NF-κB и Jak-Stat. Табачный дым также активирует экспрессию генов, участвующих в развитии псориаза, HLA-CW6, HLA-DQA1*0201 и CYP1A1 [14, 18].
Основным триггерным фактором, провоцирующим развитие ПЭ среди пациентов, наблюдавшихся в ККВБ им. В.А. Рахманова, оказался перенесенный психоэмоциональный стресс (21,88% пациентов), тогда как у пациентов регистра в г. Витебске и Витебской области в качестве основного провоцирующего фактора выступил прием лекарственных препаратов (37,14% пациентов).
Приведенные нами данные свидетельствуют о том, что у пациентов с ПЭ из обоих регистров чаще встречаются такие сопутствующие заболевания, как метаболический синдром, гипертоническая болезнь, диабет 2-го типа, что может быть обусловлено хронической секрецией провоспалительных цитокинов иммунными клетками и кожей. По данным зарубежных исследований, были обнаружены потенциальные патогенетические связи между развитием псориаза, метаболического синдрома и сердечно-сосудистых заболеваний [15, 17]. Псориаз возникает в результате активации Т-клеток, связанной с секрецией провоспалительных цитокинов, в том числе фактора некроза опухоли-α (ФНО-α), интерлейкина (ИЛ) 17A, ИЛ-22 и интерферона (ИФН) γ [18]. Ось ИЛ-23/ИЛ-17 лежит в основе патогенеза псориаза. Специфические аутоантигены, такие как LL-37/кателицидин и ADAMTS-подобный белок 5, представляются кожными дендритными клетками (ДК) Т-клеткам с последующей их активацией и дифференцировкой на T-хелперы 1-го и 17-го типов. В очагах псориаза воспалительные дендритные клетки также вырабатывают ИЛ-23, который стимулирует T-хелперы 22-го типа. В кератиноцитах ИЛ-17 стимулирует выработку противомикробных пептидов (липокалина 2, белков S100A7 и псориазина, бета-дефензинов), провоспалительных цитокинов и хемокинов, которые, в свою очередь, привлекают нейтрофилы и стимулируют выработку указанных цитокинов (ИЛ-1β, ФНО-α, ИЛ-6, ИЛ-17C, CXCL1, CXCL3, CXCL5, CXCL8 (ИЛ-8) и CCL20) [17, 18].
В эндотелиальных клетках ИЛ-17 способствует воспалению тканей и прокоагулянтной активности вследствие повышения уровня ИЛ-6, ИЛ-8 и внутриклеточной молекулы адгезии 1 [17]. Более того, опосредованная ИЛ-17 эндотелиальная дисфункция может способствовать развитию сердечно-сосудистых заболеваний при псориазе [19]. Известно, что повышение уровня ФНО-α увеличивает количество адипокинов и ухудшает состояние эндотелия сосудов, а снижение толерантности к глюкозе приводит к прогрессированию атеросклероза, вызывая таким образом инфаркт миокарда [20]. В исследовании Е.В. Богдановой было выявлено, что пациенты с ПЭ имеют более отягощенный сердечно-сосудистый анамнез: 47,9% пациентов в анамнезе имели артериальную гипертензию; в три раза чаще, чем в российской популяции, им устанавливали стенокардию; а также они в три раза чаще переносили инфаркт миокарда [16]. В Китае C. Wu и соавт. проанализировали данные 225 пациентов с ПЭ и выявили, что у 11,1% больных была сопутствующая сердечная недостаточность [17].
K. Kliniec и соавт. в ретроспективном исследовании описали сопутствующие заболевания у пациентов с ПЭ [13]: артериальная гипертензия явилась самой частой нозологией (18 (36,73%) пациентов), далее отмечены другие болезни сердечно-сосудистой системы (9 (18,37%) пациентов), гематологические заболевания (5 (10,2%) пациентов) и сахарный диабет (5 (10,2%) пациентов), у 4 (8,2%) пациентов был диагностирован псориатический артрит.
ИЛ-17 играет ключевую роль в воспалении, инсулинорезистентности и развитии сахарного диабета 2-го типа, что указывает на его потенциальную роль в качестве медиатора, связывающего развитие метаболического синдрома и псориаза. По данным исследования Y. Hao и соавт. установлено, что низкая концентрация адипонектина у пациентов с псориазом может способствовать развитию метаболического синдрома [19]. Адипонектин – это адипоцитокин, который повышает чувствительность к инсулину, снижает инсулинорезистентность и регулирует метаболизм глюкозы и липидов, связываясь со своими рецепторами AdipoR1 и AdipoR2. Повышенный окислительный стресс в адипоцитах, который, в свою очередь, связан с развитием псориаза, является одним из патогенетических механизмов метаболического синдрома и ожирения [15, 16, 19]. Общие генетические и воспалительные механизмы связывают псориаз и воспалительные заболевания кишечника, в том числе болезнь Крона и язвенный колит [21].
В ходе нашего исследования была выявлена высокая доля пациентов с установленным на момент включения в регистр диагнозом «псориатический артрит» в г. Москве и г. Витебске (43,75 и 41,17% соответственно). По данным зарубежных авторов, в коже и суставах ИЛ-17A действует на клеточные мишени, включая кератиноциты, нейтрофилы, эндотелиальные клетки, фибробласты, остеокласты, хондроциты и остеобласты, стимулируя выработку различных антимикробных пептидов, хемокинов, провоспалительных и пролиферативных цитокинов, которые, в свою очередь, способствуют воспалению тканей и ремоделированию суставов [13, 22]. Известны данные о генетической предрасположенности к развитию псориатического артрита. Так, HLA-C*06:02, HLA-B*27, HLA-B*39, HLA-B*38 и HLA-B*08 связаны с риском развития псориатического артрита, но HLA-B*27 и HLA-B*39 также связаны с более коротким промежутком времени между началом поражения кожи и суставов [23].
Согласно проведенному нами ретроспективному исследованию, поражение ногтей у пациентов с ПЭ в г. Москве и г. Витебске было отмечено у 43,75 и 79,41% соответственно. По данным T. Battista и соавт., встречаемость псориаза ногтей среди пациентов с псориазом составляет от 10 до 82% и является одним из наиболее распространенных и трудно поддающихся лечению проявлений псориаза [24]. Псориаз ногтей обычно возникает в результате псориатического воспаления ногтевого ложа или ногтевого матрикса и может быть связан с генетическими факторами, такими как антигены лейкоцитов человека (Cw6, B13, B17) [25]. Поражение ногтей может быть негативным прогностическим фактором, связанным с более тяжелым течением заболевания, и, что наиболее важно, характеризуется более ранним началом и повышенным риском развития псориатического артрита [24].
Заключение
Псориатическая эритродермия является наиболее частой формой эритродермии в г. Москве и г. Витебске и преобладает среди мужского населения. Для пациентов с ПЭ, как правило, характерен отягощенный соматический анамнез и наличие вредных привычек. Распространенность сопутствующих патологий у пациентов с ПЭ обусловливает важность оценки факторов риска, а также наблюдения пациентов с этим заболеванием у смежных специалистов (терапевтов, ревматологов, кардиологов и др.).
Авторы заявляют об отсутствии конфликта интересов.
O.Yu. Olisova, PhD, Prof., V.P. Adaskevich, PhD, Prof., N.P. Teplyuk, PhD, Prof., E.V. Grekova, PhD, O.S. Zykova, PhD, E.V. Ryazanova, P.I. Gushcha, G.A. Bagdasaryan
I.M. Sechenov First Moscow State Medical University
Vitebsk State Medical University, Republic Belarus
Contact person: Ekaterina V. Grekova, grekova_kate@mail.ru
Psoriasis is a chronic relapsing, genetically determined, immune-inflammatory dermatosis of multifactorial nature, affecting up to 3% of the global population. Due to the prevalence of various forms of psoriasis among the population (particularly the erythrodermic form), the aim of this study was to investigate and analyze cases of psoriatic erythroderma as a severe form of psoriasis among the adult population in the city of Vitebsk and Vitebsk region at the Vitebsk Regional Clinical Center for Dermatovenereology and Cosmetology, as well as at V.A. Rakhmanov clinic of skin and venereal diseases in Moscow from 2014 to 2023. The study involved the analysis of 98 clinical cases of psoriatic erythroderma, based on which conclusions were drawn regarding the gender and age structure, the relationship between the onset of psoriatic erythroderma and the lifestyle and harmful habits of patients, as well as the presence of comorbidities. The research included a comparison of data from the periods 2014–2023 and 2004–2013. Psoriatic erythroderma is a severe form of psoriasis, clinically characterized by diffuse erythema covering a large part of the skin surface (> 90% according to some authors and > 75% according to others).
According to the results of our study, patients complained of severe itching, large scaling and joint stiffness. The rashes on the patients' skin were various shades of red. Among the accompanying clinical manifestations palmoplantar keratoderma, psoriatic nail changes, lesions of the anogenital area and scalp, diffuse non-scarring alopecia were observed. The systemic manifestations of the disease included subfebrile fever, lymphadenopathy and weight loss.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.


