Структура сердечно-сосудистой коморбидности у пациентов с неалкогольной жировой болезнью печени
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Проведено открытое сравнительное исследование с формированием когорты из 126 пациентов с НАЖБП с различной стадией фиброза печени. Выборка была разделена на две группы: в первую включены 97 пациентов с коморбидным течением сердечно-сосудистых заболеваний (ССЗ), во вторую – 29 пациентов без такового. Для оценки выраженности фиброза проведены сбор жалоб, анамнеза заболевания и жизни, осмотр пациентов, общелабораторные исследования и изучение гормонального статуса, а также эластометрия печени. Результаты исследования проанализированы с помощью программного пакета Microsoft Office 2019 и с использованием статистического анализа в программе Statistica 12.0 (StatSoft Inc, США).
Результаты. В первой группе артериальная гипертензия была выявлена у 90 (92,78%) пациентов, фибрилляция предсердий – у 6 (6,19%), другие нарушения ритма (пароксизм, экстрасистолия) –
у 27 (27,84%), постинфарктный кардиосклероз – у 15 (15,46%), хроническая сердечная недостаточность первой стадии – у 14 (14,43%) пациентов. У пациентов с коморбидным течением ССЗ статистически выше был индекс фиброза FIB-4 (U = -2,62, р < 0,01) и FLI leptin/ObR (U = 3,77, р < 0,01). Зафиксирована положительная корреляционная связь умеренной степени уровней триметиламин-N-оксида и зонулина в кале (rs = 0,37). У пациентов с коморбидным течением по результатам транзиентной эластометрии распространенность стадии стеатоза (Z = -4,22, р < 0,01) и фиброза (Z = -2,44, р < 0,01) была статистически значимо выше, чем у пациентов без ССЗ.
Заключение. Самой часто встречающейся сердечно-сосудистой патологией у пациентов с НАЖБП является артериальная гипертензия. Прогрессирующие стадии фиброза печени у этой группы ассоциированы с феноменом лептинорезистентности. Синдром повышенной кишечной проницаемости является возможным механизмом, влияющим на формирование сердечно-сосудистой коморбидности.
Материал и методы. Проведено открытое сравнительное исследование с формированием когорты из 126 пациентов с НАЖБП с различной стадией фиброза печени. Выборка была разделена на две группы: в первую включены 97 пациентов с коморбидным течением сердечно-сосудистых заболеваний (ССЗ), во вторую – 29 пациентов без такового. Для оценки выраженности фиброза проведены сбор жалоб, анамнеза заболевания и жизни, осмотр пациентов, общелабораторные исследования и изучение гормонального статуса, а также эластометрия печени. Результаты исследования проанализированы с помощью программного пакета Microsoft Office 2019 и с использованием статистического анализа в программе Statistica 12.0 (StatSoft Inc, США).
Результаты. В первой группе артериальная гипертензия была выявлена у 90 (92,78%) пациентов, фибрилляция предсердий – у 6 (6,19%), другие нарушения ритма (пароксизм, экстрасистолия) –
у 27 (27,84%), постинфарктный кардиосклероз – у 15 (15,46%), хроническая сердечная недостаточность первой стадии – у 14 (14,43%) пациентов. У пациентов с коморбидным течением ССЗ статистически выше был индекс фиброза FIB-4 (U = -2,62, р < 0,01) и FLI leptin/ObR (U = 3,77, р < 0,01). Зафиксирована положительная корреляционная связь умеренной степени уровней триметиламин-N-оксида и зонулина в кале (rs = 0,37). У пациентов с коморбидным течением по результатам транзиентной эластометрии распространенность стадии стеатоза (Z = -4,22, р < 0,01) и фиброза (Z = -2,44, р < 0,01) была статистически значимо выше, чем у пациентов без ССЗ.
Заключение. Самой часто встречающейся сердечно-сосудистой патологией у пациентов с НАЖБП является артериальная гипертензия. Прогрессирующие стадии фиброза печени у этой группы ассоциированы с феноменом лептинорезистентности. Синдром повышенной кишечной проницаемости является возможным механизмом, влияющим на формирование сердечно-сосудистой коморбидности.






Введение
Неалкогольная жировая болезнь печени (НАЖБП) неизменно занимает лидирующие позиции среди хронических болезней печени и все чаще становится предметом пристального внимания врачей разных специальностей. Согласно эпидемиологическим данным, к 2030 г. прогнозируется двукратный рост НАЖБП и ее прогрессирующих форм, при этом смертность увеличится на 178%, что оценено как 78 300 смертей [1]. Вероятность развития сердечно-сосудистых заболеваний (CCЗ) у пациентов с НАЖБП увеличивается прямо пропорционально тяжести заболевания печени. Так, у пациентов со стеатозом риск развития ССЗ составляет 8,6%, а у пациентов с неалкогольным стеатогепатитом (НАСГ) – 12,6–36% по сравнению с общей популяцией [2]. Основной причиной смерти пациентов с НАЖБП являются крупные кардиоваскулярные события. Тем не менее механизм взаимного влияния НАЖБП и ССЗ остается неясным.
Эти заболевания имеют несколько общих факторов риска, включая образ жизни и метаболическую дисфункцию. Известно, что факторы риска ССЗ приводят к прогрессированию фиброза у пациентов с НАЖБП, который является одним из важнейших прогностических признаков этой патологии. Многие исследования подтверждают связь этой патологии печени в особенности с инфарктом миокарда, ишемическим инсультом, фибрилляцией предсердий (ФП) и сердечной недостаточностью (СН) [3]. Патофизиология этой взаимосвязи охарактеризована лишь частично, но она, вероятно, является результатом взаимодействия различных механизмов, включая эндотелиальную дисфункцию, системное воспаление и нарушение обмена глюкозы и липидов. Все вышеизложенное обусловливает важность идентификации НАЖБП не только для коррекции патологии печени, но и для учета дополнительных рисков летальности от крупных сердечно-сосудистых событий.
Цель исследования – оценить структуру сердечно-сосудистой коморбидности у пациентов с НАЖБП для оптимизации их курации. В задачи исследования входило изучение структуры сердечно-сосудистой патологии у лиц с НАЖБП, а также выяснение характера влияния метаболических факторов, неинвазивных маркеров повышенной кишечной проницаемости и фиброза печени у лиц с НАЖБП как ведущих механизмов формирования сердечно-сосудистой коморбидности.
Материал и методы
Для достижения поставленной цели было проведено открытое сравнительное исследование с формированием когорты из 126 пациентов с НАЖБП. Набор исследовательской группы осуществлялся в медицинских организациях амбулаторно-поликлинического профиля г. Омска.
У всех пациентов, включенных в исследование, осуществляли сбор жалоб, анамнеза жизни с целенаправленным расспросом об образе жизни, лекарственном анамнезе, наличии заболеваний, ассоциированных с метаболическим синдромом и ССЗ, исследовали органы брюшной полости стандартными лабораторными и инструментальными (ультразвуковое исследование (УЗИ) брюшной полости, эхокардиография) методами. Нами были исключены другие причины хронического поражения печени, такие как токсическое, вирусное, аутоиммунное повреждение. Диагноз верифицировался в соответствии с клиническими рекомендациями Министерства здравоохранения Российской Федерации по ведению пациентов с НАЖБП [4]. Всем пациентам на основе полученных данных были рассчитаны следующие стандартизированные индексы: показатели степени стеатоза – St-index и FLI, показатель степени фиброза – FIB4, показатель инсулинорезистентности – HOMA-IR.
Для оценки гормонального статуса проведена оценка уровней инсулина, лептина с подсчетом индекса лептинорезистентности (FLI – free leptin index, индекс свободного лептина), адипонектина. В качестве неинвазивных маркеров повреждения кишечного барьера были использованы триметиламин-N-оксид (ТМАО) и уровень зонулина в кале. Всем лицам, включенным в исследование, проводили эластометрию печени для оценки степени стеатоза и стадии фиброза по шкале Metavir с помощью аппарата «Фиброскан» (FibroScan).
Работу с данными исследования и графический анализ осуществляли с помощью программного пакета Microsoft Office 2019, статистический анализ – с помощью русифицированной версии программы Statistica 12.0 (StatSoft Inc, США). Количественные данные представлены в виде среднего с указанием стандартного отклонения, а также в виде медианы с указанием 25-го и 75-го процентилей для величин с неправильным распределением. Качественные данные представлены в виде долей (%) и абсолютных чисел. Взаимосвязи между показателями оценивали с помощью корреляции Спирмена (rs), критерия Вальда – Вольфовица, критерия Манна – Уитни для количественных данных. Нулевую гипотезу отвергали при значениях р ≤ 0,01.
Результаты
В исследование было включено 126 пациентов, среди которых 38 (30,2%) мужчин и 88 (69,8%) женщин среднего трудоспособного возраста (медиана возраста – 57 лет с межквартильным размахом 46–62 года). Пациенты были разделены на две группы: первую (основную, n = 97), включавшую пациентов с различными ССЗ, и вторую (n = 29) без таковых.
Пациенты в исследуемых группах были сравнимы по полу. С увеличением возраста пациентов увеличивалась частота встречаемости сопутствующих ССЗ (табл. 1), что соотносится с имеющимися литературными данными о том, что риск коморбидной патологии увеличивается с возрастом [5].
Морфометрическая характеристика пациентов групп сравнения в зависимости от пола представлена в табл. 2 (мужчины) и в табл. 3 (женщины). Статистически значимая разница в объеме бедер и массе тела зафиксирована в группе женщин. Среди мужчин отмечалась статистически значимая тенденция к повышению индекса массы тела (ИМТ) среди пациентов с коморбидным течением НАЖБП и ССЗ. Избыток массы тела и морфометрическое ожирение как коморбидная патология указывают на значимость генетических факторов в реализации коморбидности.
Общим фактором риска и для НАЖБП, и для ССЗ являются избыточная масса тела и ожирение. Структура встречаемости ожирения и избыточной массы тела в группах сравнения представлена в табл. 4. Статистически значимой разницы в группах сравнения не зафиксировано.
По результатам опроса, бессимптомное течение НАЖБП было зафиксировано у 50 (51,5%) пациентов с коморбидным течением и у 15 (51,7%) пациентов в группе без такового. Более чем у половины исследуемых НАЖБП не зафиксировано симптомов, характерных для этой патологии печени, что соотносится с имеющимися литературными данными [4]. В группах сравнения статистически достоверных различий по частоте встречаемости клинических проявлений, характерных для НАЖБП, не выявлено.
Данные по встречаемости сердечно-сосудистой патологии в первой группе представлены в табл. 5. Частота встречаемости других сопутствующих заболеваний в группах сравнения представлена в табл. 6. В первой группе с коморбидным течением отмечалось увеличение и других заболеваний, в том числе сахарного диабета второго типа и желчнокаменной болезни.
В группе пациентов с коморбидным течением НАЖБП и ССЗ самыми часто назначаемыми лекарственными средствами были препараты для контроля уровня артериального давления (ингибиторы ангиотензинпревращающего фермента или блокаторы АТ-рецепторов) (64%), β-адреноблокаторы (56%) и статины (52%) (табл. 7). Среди сахароснижающих препаратов в двух исследовательских группах самым часто назначаемым был метформин – 21 (16,67%) человек.
По данным физикального осмотра, у пациентов с коморбидным течением НАЖБП и ССЗ ксантелазмы (Z= -6,75; р < 0,01), рубиновые пятна (Z = -5,23; р < 0,01), болезненность при пальпации в правом (Z = -6,75; р < 0,01) и левом (Z = -7,00; р < 0,01) подреберье, болезненность в эпигастрии (Z = -5,48; р < 0,01), увеличение печени (Z = -6,75; р < 0,01) встречались достоверно более часто.
Уровень систолического и диастолического давления и пульса в группах сравнения находился в пределах нормы. По данным показателям различий не отмечалось, что, вероятно, связано с достижением целевых цифр артериального давления и пульса у участников исследования на фоне терапии.
Отклонений в общем анализе крови не выявлено. Клинико-биохимическая активность НАЖБП была отмечена у 23 (65,71%) пациентов, при этом цитолиз (подъем аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ)) был диагностирован у 14 (11,11%) пациентов, холестаз (подъем гамма-глютамилтранспептидазы и щелочной фосфатазы) – у 23 (18,25%) и смешанные нарушения (цитолиз и холестаз) – у 3 (2,4%) участников исследования. Биохимическая активность у данных пациентов не превышала вторую степень, что, в свою очередь, не могло повлиять на дальнейшую оценку стадии фиброза с помощью эластометрии. Дополнительно рассчитываемый коэффициент де Ритиса (отношение АЛТ к АСТ) был более 1,33 у 16 (12,70%) пациентов, более 1,33 – у 110 (87,30%) пациентов. Обращает на себя внимание уровень холестерина, находившийся в пределах нормы, что связано с приемом гиполипидемической терапии, описанной ранее. Статистически значимая разница зафиксирована в уровне показателей АСТ, щелочной фосфатазы, триглицеридов.
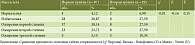
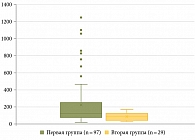
Результаты исследования гормонального статуса и их сравнение в группах в зависимости от сердечно-сосудистого риска позволили выявить, что отношение уровня лептина к его рецептору было выше в группе коморбидного течения НАЖБП (rs = 0,35; U = 3,77; р < 0,01) (рисунок), что говорит о феномене лептинорезистентности, который становится более выраженным по мере прогрессирования ССЗ. Статистически значимой разницы в уровне сывороточного инсулина и лептина зафиксировано не было, что, вероятно, связано с малочисленностью группы сравнения. Зафиксирована положительная корреляционная связь умеренной степени в уровне ТМАО и зонулина в кале (rs = 0,37), что, вероятно, говорит об увеличении уровня кишечной проницаемости у пациентов с коморбидным течением НАЖБП и ССЗ. Феномен повышенной кишечной проницаемости требует дальнейшего изучения с большей когортой пациентов.
Для пациентов с коморбидным течением НАЖБП и ССЗ статистически значимо выше был индекс фиброза FIB-4 (p < 0,001; U= -2,62; р < 0,01). По другим расчетным показателям статистически значимой разницы не зафиксировано.
По результатам проведенного всем пациентам абдоминального УЗИ была выявлена гепатомегалия у 16,67%, повышенная эхогенность печени – у 76,20%, конкременты желчного пузыря – у 11,12%, сладж в желчном пузыре – у 26,0%, повышенная эхогенность поджелудочной железы – у 74,60%. Для пациентов с коморбидным течением НАЖБП и ССЗ характерны больший размер правой доли печени (Z = -2,06; р < 0,01), более частая визуализация повышенной эхогенности паренхимы печени (Z = -3,39; р < 0,01) и поджелудочной железы (Z = -4,16; р < 0,01), конкрементов (Z = -5,17; р < 0,01) и билиарного сладжа (Z = -3,66; р < 0,01) в желчном пузыре.
Стадия фиброза оценена у всех пациентов с помощью транзиентной эластометрии. У 73 (57,9%) пациентов не выявлен фиброз печени, у 41 (32,5%) пациента выявлена первая, у 7 (5,6%) пациентов – вторая и у 5 (4,0%) пациентов – третья стадия фиброза. Стадии фиброза (Z = -2,44; р < 0,01) и стеатоза (Z = -4,22; р < 0,01) были выше у пациентов с коморбидным течением НАЖБП и ССЗ.
Обсуждение
Не вызывают сомнения участие НАЖБП в метаболическом континууме и ее многофакторный патогенез, что позволило в 2021 г. сформулировать новую концепцию понимания НАЖБП как ожирения печени, ассоциированного с метаболической дисфункцией, или метаболически ассоциированную жировую болезнь печени (МАЖБП, англ. metabolic disfunction-associated fatty liver disease) [6, 7]. Данная формулировка позволяет не только учитывать метаболическую составляющую этой патологии печени, но и ускорить постановку диагноза и старт лечения, ведь это понятие не исключает влияния других факторов, таких как вирусное, токсическое, алкогольное повреждение печени. В июне 2023 г. было опубликовано Дельфийское консенсусное заявление экспертов в области гепатологии, в котором говорилось о новой номенклатуре жировой болезни печени. Новая номенклатура включает термин «стеатотическая (стеатозная) болезнь печени» (англ. steatotic liver disease, SLD), который объединяет «метаболически ассоциированную стеатотическую (стеатозную) болезнь печени» (англ. мetabolic dysfunction-associated steatotic liver disease, MASLD) и MetALD – термин, описывающий людей с MASLD, употребляющих более 140 г алкоголя в неделю для женщин и 210 г в неделю для мужчин. Метаболически ассоциированная стеатотическая (стеатозная) болезнь печени заменит термин «неалкогольная жировая болезнь печени» [8]. С учетом данной особенности номенклатуры в данное исследование были включены пациенты с НАЖБП, у которых с помощью опроса, анкетирования и лабораторных исследований были исключены другие причины повреждения гепатоцитов, согласно действующим клиническим рекомендациям [4].
В соответствии с международными клиническими рекомендациями, особую когорту составляют пациенты с коморбидным течением НАЖБП ввиду высокого риска возникновения ССЗ. Американской ассоциацией сердца в 2022 г. было опубликовано положение, касающееся коморбидного течения НАЖБП и ССЗ. Впервые кардиологическое профессиональное сообщество признало, что НАСГ и НАЖБП являются независимыми факторами риска ССЗ, ассоциированных с атеросклерозом. Кроме того, в этом положении рассматривается вероятность в будущем использовать скрининг и лечение НАЖБП для снижения кардиоваскулярного риска [9].
Эта патология печени связана с повышенным риском ишемической болезни сердца (ИБС), инфаркта миокарда, ФП и СН [10]. Несмотря на то что основным патоморфологическим субстратом при НАЖБП является повреждение гепатоцитов, основные причины смертности у пациентов с НАЖБП обусловлены атеросклеротическими сердечно-сосудистыми осложнениями, причем пациенты с НАСГ или прогрессирующим фиброзом подвергаются большему риску, чем пациенты со стеатозом [11]. НАЖБП и ССЗ имеют общие факторы риска, такие как ожирение, инсулинорезистентность и сахарный диабет второго типа [12]. В ходе проведенного исследования получены данные о высокой распространенности желчнокаменной болезни в группе пациентов с коморбидным течением НАЖБП и ССЗ.
Наше исследование продемонстрировало, что для пациентов с НАЖБП характерна высокая распространенность таких ССЗ, как хроническая СН, нарушения ритма (пароксизм, экстрасистолия), постинфарктный кардиосклероз. Наиболее широко распространенным ССЗ являлась артериальная гипертензия.
Большинство исследователей, изучающих проблему этой коморбидной патологии для оценки фиброза и стеатоза, используют различные расчетные индексы. Н.Е. Van den Berg и соавт. в результате исследования 34 240 пациентов с коморбидным течением НАЖБП пришли к заключению, что FLI ≥ 60 ассоциирован с увеличением распространенности сахарного диабета второго типа, метаболического синдрома, ССЗ и нарушения функции почек, а прогнозируемый на 10 лет сердечно-сосудистый риск был значительно выше у пациентов с более высокими FLI и NFS. FLI ≥ 60 и NFS > 0,676 были независимыми предикторами начала терапии статинами [13]. Интересным представляется недавно опубликованное корейское популяционное исследование 283 427 пациентов, целью которого являлся поиск связи между ИБС, неблагоприятными сердечно-сосудистыми событиями и НАЖБП. Оценку поражения печени проводили с помощью Framingham steatosis index (FSI). Была установлена статистически значимая связь между увеличением частоты встречаемости ИБС у пациентов с НАЖБП, но не крупных сердечно-сосудистых событий [14]. Более высокий расчетный индекс FIB-4 и NFS ассоциирован с увеличением как сердечно-сосудистой смерти, так и смерти от всех причин [15]. Пациенты с НАЖБП с более высоким значением NFS имели более высокое пульсовое давление и чаще страдали артериальной гипертензией [16]. Полученные нами данные о более высоком индексе фиброза FIB-4 согласуются с результатами вышеперечисленных исследований.
В некоторых научных работах авторы используют в качестве оценки уровня стеатоза и фиброза эластометрию печени. D. Niederseer и соавт. пришли к выводу, что показатель Framingham risk score был самым высоким у пациентов со значительным фиброзом по результатам эластометрии печени (F3–4) [17]. В нашем исследовании в качестве оценки фиброза использовали эластометрию, по результатам которой были получены увеличение уровня фиброза и стеатоза в группе пациентов с коморбидным течением НАЖБП и ССЗ. С учетом пандемического роста НАЖБП и его связи с кардиоваскулярным риском вопрос о том, как правильно курировать пациентов с коморбидным течением ССЗ и НАЖБП с целью уменьшения неблагоприятных рисков, является своевременным и весьма актуальным. Одним из главных прогностических факторов таких рисков у этой категории пациентов является фиброз печени. Кроме того, перспективным является оценка состояния микробиоты и эпителиальной проницаемости. В нескольких исследованиях уже был показан вклад модуляции микрофлоры в прогрессирование и развитие НАЖБП и нескольких ССЗ [4, 18]. O.M. Hendy и соавт. в своем исследовании показали, что повышение уровня зонулина в сыворотке у пациентов с НАЖБП имеет положительную корреляцию с НАСГ, что указывает на возможную роль в патогенезе возникновения и прогрессирования НАЖБП [19]. Кроме того, повышенный уровень зонулина в кале может быть ассоциирован с формированием и прогрессированием фиброза печени при НАЖБП [20].
Лептин – наиболее изученный представитель семейства адипокинов, играющий ключевую роль в регуляции аппетита и массы тела. В исследованиях на мышиных моделях высокий уровень лептина в плазме крови ассоциировался со стеатогепатитом и фиброзом печени, а следовательно, с прогрессированием жировой болезни печени [21, 22]. Другие исследователи опубликовали схожие результаты, утверждая, что уровень лептина у пациентов с НАЖБП значительно повышен [23]. По данным некоторых авторов, гиперлептинемия и лептинорезистентность ассоциированы с более тяжелым течением НАЖБП и развитием фиброза [24]. Лептин потенцирует бета-окисление жирных кислот и обладает профиброгенным действием, что ассоциировано с увеличением образования трансформирующего фактора роста бета и проколлагена первого типа, увеличением пролиферации эндотелиоцитов и продукции ими активных форм кислорода. Кроме того, лептин уменьшает уровень липопротеинов высокой плотности, то есть способствует развитию дислипидемии [25]. Это особенно важно в аспекте коморбидности НАЖБП и ССЗ. В нашем исследовании зафиксирован более высокий индекс лептинорезистентности у пациентов с коморбидным течением НАЖБП и ССЗ.
Заключение
Для пациентов с НАЖБП характерна высокая распространенность нарушений ритма (пароксизм, экстрасистолия), постинфарктного кардиосклероза, хронической СН. Самой часто встречающейся патологией является артериальная гипертензия. Желчнокаменная болезнь и сахарный диабет второго типа часто встречаются у пациентов с коморбидным течением НАЖБП и ССЗ. Риск коморбидной патологии и ССЗ увеличивается с возрастом. Увеличение риска развития ССЗ при НАЖБП отмечается у пациентов с более высоким ИМТ. Формирование прогрессирующих стадий фиброза печени у этой группы пациентов ассоциировано с феноменом лептинорезистентности.
Работа подготовлена в рамках гранта Российского научного фонда № 22-75-00014 (соглашение № 22-75-00014 от 27 июля 2022 года),
https://rscf.ru/project/22-75-00014/.
Авторы заявляют об отсутствии конфликта интересов.
M.I. Syrovenko, M.A. Livzan, PhD, Prof., Corresponding member of the RAS, T.S. Krolevets, PhD
Omsk State Medical University
Clinical Cardiological Dispensary, Omsk
Contact person: Maria I. Syrovenko, mariapli@yandex.ru
Purpose of the study – to optimise patient management, to assess the pattern of cardiovascular comorbidity in patients with non-alcoholic fatty liver disease (NAFLD).
Material and methods. An open comparative study with the formation of a cohort of 126 patients with NAFLD with different stages of liver fibrosis was conducted. The sample was divided into two groups: group-1 included 97 patients with comorbid course of cardiovascular diseases and group-2 – 29 patients without it. Complaints, medical and life history, examination, general laboratory tests and hormonal status, liver elastometry to assess the severity of fibrosis were collected. Work with the study data and graphical analysis was carried out using Microsoft office 2019 software package statistical analysis using Statistica 12.0 (StatSoft Inc, USA).
Results. In group-1, arterial hypertension was detected in 90 patients (92.78%), atrial fibrillation in 6 patients (6.19%), other rhythm disturbances (paroxysm, extrasystole in 27 patients (27.84%), postinfarction cardiosclerosis in 15 patients (15.46%), and stage I chronic heart failure in 14 patients (14.43%). FIB-4 fibrosis index (U = -2.62; p < 0.01), and FLI leptin/ObR (U = 3.77; p < 0.01) were statistically higher for patients with comorbid course of CHF. A positive correlation of moderate degree in trimethylamine-N-oxide and zonulin levels in faeces was recorded (rs = 0.37). In patients with comorbid course, the prevalence of steatosis (Z = -4.22, p < 0.01) and fibrosis (Z = -2.44, p < 0.01) stage was statistically significantly higher in patients with comorbid course than in patients without SWD according to the results of transient elastometry.
Conclusions. The most common cardiovascular pathology in patients with NAFLD is arterial hypertension. Progressive stages of liver fibrosis in this group are associated with the phenomenon of leptin resistance. The syndrome of increased intestinal permeability is a possible mechanism influencing the formation of cardiovascular comorbidity.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.