Трайкор – эффективное средство в предупреждении и лечении микрососудистых осложнений сахарного диабета типа 2
- Аннотация
- Статья
- Ссылки


Ученые пришли к выводу, что дело не только в том, что сахарный диабет приводит к повышению риска любого сердечно-сосудистого заболевания (ССЗ) в 3-4 раза по сравнению с теми, кто не болеет СД типа 2, но что сам по себе диабет связан с повышенной смертностью. Повышая смертность особенно среди женщин, диабет приводит к потере «женского иммунитета» от ССЗ (1, 2). Дебаты по поводу того, считать ли диабет эквивалентом риска заболевания коронарных сосудов, продолжаются до настоящего времени.
Исследование, проведенное в Финляндии, показало, что лица с диабетом, не имеющие в анамнезе инфаркта миокарда, подвержены такому же риску смерти от ишемической болезни сердца (ИБС), как и лица, не страдающие диабетом, но с инфарктом миокарда в анамнезе (3). Подобное увеличение риска ССЗ присутствует и у пациентов с метаболическим синдромом (МС), для которого характерно нарушение толерантности к глюкозе и развитие явного диабета.
Висцеральное ожирение, столь характерное для МС и СД типа 2, в своей основе имеет инсулинорезистентность, которая в свою очередь способствует повышению артериального давления, окислительному стрессу, дисфункции эндотелия – факторам, способствующим поражению сосудов. Поражение сосудов при СД (диабетические ангиопатии) включает в себя поражение крупных артерий (макроангиопатия), капилляров, артериол и венул (микроангиопатия). В последние годы очень широко освещены в печати и на конференциях диабетические макроангиопатии с фатальными и не фатальными исходами и в меньшей степени – диабетические микроангиопатии. К микроангиопатиям относят ретинопатию и нефропатию. Кроме того, в отдельную группу выделяют поражение нервной системы – диабетическую нейропатию (11).
Одним из грозных сосудистых осложнений сахарного диабета является ретинопатия. Диабетическая ретинопатия (ДР) выявляется довольно часто и тесно коррелирует с длительностью заболевания. ДР может стать причиной слепоты у 15-20% больных, причем зачастую независимо от степени компенсации углеводного обмена.
У больных СД типа 2 частота ДР колеблется в пределах 25-30% и зависит также от декомпенсации углеводного обмена, плохо контролируемой артериальной гипертензии и ожирения. Статистика показывает, что за последние годы увеличилось число больных диабетом, которым необходимо проведение витрэктомии, показаниями для которой являются тракция или тракция с отслойкой сетчатки, а также пролиферация с выраженной неоваскуляризацией. Причиной новообразования сосудов является прогрессирующая ишемия сетчатки. Гистологически поражение сосудов сетчатки включает все признаки, общие для диабетической микроангиопатии любой локализации: изменение структуры и утолщение базальной мембраны, снижение жизнеспособности и пролиферацию эндотелиальных клеток, явления дегенерации и потерю перицитов, развитие микроаневризм и ухудшение состояния сосудов (11).
Другим проявлением диабетической микроангиопатии является диабетическая нефропатия, распространенность которой, так же как и ретинопатии, зависит от длительности заболевания и степени компенсации углеводного обмена. Диабетический гломерулосклероз, сочетающийся с нефросклерозом, является основной причиной развития хронической почечной недостаточности и смерти от уремии. Один из трех пациентов, находящихся на постоянном гемодиализе по поводу диабетической нефропатии, уремии, является больным СД типа 2. Хотя соотношение больных СД типа 1 и 2 с почечной недостаточностью составляет 9,5 : 1, подвергаются лечению диализом преимущественно больные СД типа 2, так как из каждых 100 больных, находящихся на диализе, у 95 имеется СД типа 2 и лишь у 5 больных – СД типа 1. Диабетическая нефропатия в течение 10-15 лет после манифестации СД протекает латентно и затем на протяжении многих лет проявляется небольшой или умеренно выраженной протеинурией.
Немаловажную роль в патогенезе сосудистых осложнений диабета отводится нарушению метаболизма липидов. Как при СД типа 2, так и при МС наблюдается атерогенная дислипидемия с повышением уровня триглицеридов (ТГ), снижением уровня липопротеидов высокой плотности (ЛПВП) и умеренным повышением липопротеидов низкой плотности (ЛПНП).
Учитывая, что гипергликемия является одним из основных факторов патогенеза ангиопатий, профилактика и лечение сосудистых осложнений заключается в строгой компенсации сахарного диабета. Большое внимание следует уделять нормализации АД (в частности, систолического), постпрандиальной гипергликемии, ибо скорость прогрессирования сосудистых осложнений диабета напрямую зависит в том числе от них.
В последнее время возросла роль гиполипидемической терапии, понижающей уровень липидов и снижающей риск сосудистых осложнений диабета. Большинство больных СД типа 2 в США и Европе получают статины, учитывая наличие дислипидемии. В нашей стране процент больных СД типа 2, находящихся на статинах, невелик. В то же время мы располагаем данными, что даже агрессивное снижение ЛПНП максимальными дозами статинов не устраняет кардиоваскулярный риск. В США более 2/3 пациентов на статинах с кардиоваскулярными заболеваниями имеют низкий уровень ЛПВП, несмотря на агрессивную тактику по достижению целевого уровня ЛПНП (£ 1,8 ммоль/л). Таким образом, можно говорить о минимальном влиянии на ТГ и отсутствии влияния на ЛПВП даже высоких доз статинов. Между тем повышенный уровень ТГ (> 1,7 ммоль/л) типичен для 50% взрослого населения с предшествующими кардиоваскулярными заболеваниями.
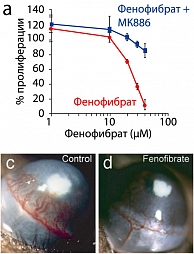
Исследование TNT (4) определило, что несмотря на интенсивное снижение ЛПНП высокими дозами аторвастатина, в 8 раз превышающими среднетерапевтические, кардиоваскулярный риск был снижен дополнительно лишь на 22%. В то же время в исследовании FIELD (5) был показан терапевтический потенциал фенофибрата в снижении сосудистых осложнений сахарного диабета типа 2 (12). Лечение фенофибратом привело к выраженному снижению уровня свободных жирных кислот и триглицеридов. В исследовании DAIS, разработанном для исследования эффекта лечения фенофибратом на ангиографическое прогрессирование заболевания коронарных сосудов, показано, что размеры липопротеидов низкой плотности увеличились, а уровень холестерина ЛПНП уменьшился (6, 7). Эти данные демонстрируют явный антиатерогенный эффект фенофибрата – Трайкора. Трайкор является агонистом ядерных рецепторов PPARa и оказывает комплексное действие, восстанавливая работу клеточных рецепторов PPARa, которые нормализуют метаболизм липидов, в то время как статины – ингибируют фермент ГМГ-КоА-редуктазу, который участвует в синтезе холестерина.
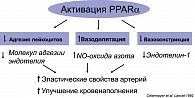
Активируя PPARa, фенофибрат улучшает микроциркуляцию, действуя на различные типы клеток. Действуя на гладкомышечные клетки, Трайкор способствует ремоделированию сосудов, воздействуя на эндотелиальные клетки (рисунок 1), угнетает синтез таких мощных вазоконстрикторов, как ангиотензин II и эндотелин-1, а влиянием на макрофаги подавляет продукцию провоспалительных цитокинов VEGF (сосудистый эндотемиальный фактор роста), IL-6, IL-1β, TNF-α.
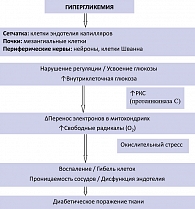
Интерес к фенофибрату усилился в связи с возможным влиянием его на микроангиопатии при СД типа 2. В результате не способности клеток эндотелия капилляров сетчатки, периферических нервов (нейроны, клетки Шванна) и почек (мезангиальные клетки) регулировать уровень глюкозы в межклеточном пространстве, при СД типа 2 возникает длительная гипергликемия. Персистирующая гипергликемия (рисунок 2) ведет к окислительному стрессу, воспалению, нарушению проницаемости сосудистой стенки и эндотелиальной дисфункции, которая в конечном итоге приводит к диабетическому поражению этих тканей.
Выше упомянутое исследование FIELD (5) продемонстрировало 37% снижение необходимости лазерной терапии сетчатки у пациентов с диабетической ретинопатией (рисунок 3). К патологическим признакам ДР относится образование капиллярных микроаневризм, микротромбозы капилляров сетчатки с последующей ишемией и неоваскуляризацией, а также пролиферацией фиброзной ткани. Поскольку выраженность экссудации в сетчатку зависит от уровня холестерина (8), гиполипидемическая терапия может быть полезной.
Исследование подтвердило, что лечение фибратами более чем на 50% снижает тяжесть выраженности экссудации в сетчатку. Снижение на 37% необходимости лазерной фотокоагуляции сетчатки объясняется непосредственным воздействием фенофибрата на дисфункцию эндотелия, независимо от уровня гликированного гемоглобина (HbA1c), независимо от уровня липидов плазмы или незначительного снижения АД.
Трайкор напрямую восстанавливает активность альфа-рецепторов в ядрах клеток эндотелия капилляров сетчатки. В результате этого восстанавливается нормальная работа клеток и снижается патологическая трансформация сосудистой стенки. При этом снижается воспаление, в том числе в клетках эндотелия, пролиферация гладкомышечных клеток сосудов (рисунок 4). Также снижается активность фермента альдозоредуктазы, то есть снижается продукция сорбитола, который вызывает отек клеток. Сорбитол образуется прежде всего в инсулинонезависимых клетках, поэтому сетчатка и нейроны повреждаются наиболее быстро.
Под влиянием Трайкора снижается гиперкоагуляция через активацию ядерных рецепторов в тромбоцитах и подавляется активность NF-KB (нуклеарный фактор каппа би), активация которого приводит к гипоксии и началу пролиферации сосудов.
Исследования HPS и CARDS показали, что статины не снижают риск развития микрососудистых осложнений СД типа 2 (рисунок 5), в то время как фенофибрат снижает прогрессирование ретинопатии на 79%. Интересен тот факт, что фенофибрат был одинаково эффективен у пациентов с диабетом как с исходной ретинопатией, так и при ее отсутствии в начале исследования.
Хорошо известен факт тесной корреляции диабетической ретинопатии с диабетической нефропатией (ДН). Повышение скорости экскреции альбумина и/или снижение скорости клубочковой фильтрации являются ранними проявлениями нарушения функции почек при СД типа 2 и служат предвестниками явной нефропатии, сердечно-сосудистой патологии и смертности (9). Кроме того, высокое артериальное давление, дислипидемия, продолжительность диабета и плохой контроль гликемии являются важными факторами риска для ДН (9, 10).
Таким образом, в предупреждении прогрессирования ДН важное место занимают контроль гликемии, АД и, как показали недавние исследования, лечение дислипидемии, в частности снижение гипертриглицеридемии и повышение уровня ЛПВП. Доказательством положительной роли фенофибрата в снижении риска развития ДН является снижение скорости возникновения и прогрессирования микроальбуминурии, выявленное в исследованиях DAIS (6) и FIELD (5). Фенофибрат влияет на течение ДН через модулирование ядерных рецепторов PPARa. В настоящее время обнаружена выраженность PPARa в проксимальных канальцах и мезангиальных клетках почек. Кроме того, PPARa играют важную роль в метаболических процессах почек. В исследовании FIELD фенофибрат снизил риск нефропатии на 18%, ее регрессию на 14%, а прогрессирование альбуминурии замедлил также на 14%.
В докладе, сделанном на Американской диабетологической ассоциации по результатам исследования фенофибрата, было отмечено, что лечение им снижает риск развития сенсорной нейропатии на 48%.
В сентябре 2008 года в Риме прошел съезд Европейской ассоциации по исследованию сахарного диабета (EASD), где были представлены данные о снижении при лечении фенофибратом нетравматических ампутаций по причине диабетической стопы на 47%.
В отличие от микронизированных фибратов, частицы которых имеют размеры от 5000 до 15 000 нм, Трайкор создан по технологии NanoCrystal и имеет частицы размером 400 нм. Биодоступность Трайкора не зависит от приема пищи, в то время как для микронизированного фибрата биодоступность при приеме пищи ухудшается на 35%.
Таким образом, преимущество нанотехнологии NanoCrystal позволяет принимать минимальную дозу Трайкора независимо от приема пищи и времени суток. При этом наблюдается максимальная биодоступность и безопасность, полная абсорбция из ЖКТ. Препарат принимается в виде 1 таблетки 1 раз в сутки и подбора дозировки не требует.
Интересующий врачей вопрос о возможности комбинации статина с фибратом прокомментировал профессор Альберто Замбон, директор центральной лаборатории липопротеидов Центра профилактики и лечения атеросклероза Падуанского Университета (Италия), обсуждая результаты исследования FIELD. Он заявил: «Назначение фенофибрата на фоне терапии статинами может предоставить дополнительную пользу для сокращения общего количества сердечно-сосудистых событий при диабете типа 2».
Таким образом, фенофибрат – первый гиполипидемический препарат, который продемонстрировал способность предотвращать как макрососудистые, так и микрососудистые осложнения у пациентов с СД типа 2 и оптимальный гликемический контроль. Трайкор оказался эффективным как при первичной, так и при вторичной профилактике, а также вне зависимости от наличия дислипидемии на начальном этапе.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.