Варианты изменения дерматоскопической картины меланоцитарных образований: разбор клинических случаев
- Аннотация
- Статья
- Ссылки
- English


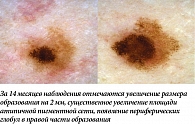
Практический опыт показывает, что клиническое течение различных меланоцитарных новообразований порой непредсказуемо. Увеличение размера или объема невуса, изменение его окрашивания, частичное или полное исчезновение существующего образования становятся причиной обращения пациента на осмотр или выявляются врачом в процессе динамического наблюдения. Чаще всего указанные изменения являются вариантом нормы, однако их разнообразие требует от врача специфической подготовки и значительного опыта динамического наблюдения за меланоцитарными образованиями при помощи дерматоскопии.
Помимо предложенной ранее оценки степени выраженности изменений дерматоскопической картины [1] и их классификации на допустимые и значимые [2], можно также подразделить выявляемые изменения на вероятные и непредсказуемые, стабилизирующие и настораживающие, физиологические и патологические (таблица). Некоторые из предложенных вариантов классификации могут показаться похожими друг на друга, однако такая градация позволяет лечащему врачу более подробно описать и понять наблюдаемую динамику. Более того, один и тот же тип изменений может относиться сразу к нескольким указанным группам. Так, регресс меланоцитарного образования через гало-феномен может быть ожидаемым явлением, если при первичном осмотре пациента вокруг невуса заметен белесоватый венчик депигментации; вариантом нормы, если он появился вокруг обычного приобретенного или врожденного невуса в период наблюдения за пациентом; настораживающим или даже патологическим явлением, если сочетается с дополнительным формированием атипичных структур в самом образовании. Поэтому крайне важно не только оценивать сам факт возникновения тех или иных изменений дерматоскопической картины, но и анализировать все условия, приведшие к модификации внешних проявлений образования, включая скорость развития данных изменений и наличие других образований со схожими проявлениями. На рисунках 1–18 приведены варианты изменений дерматоскопической картины меланоцитарных невусов и меланомы кожи, дополняющие цикл работ о динамическом наблюдении за пигментными образованиями при помощи цифровой дерматоскопии [3, 4].
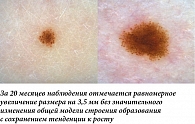
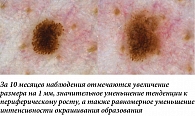
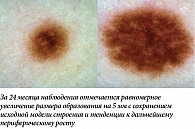
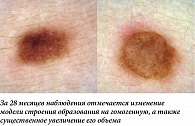
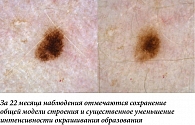
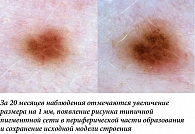
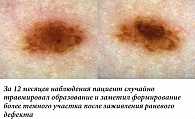
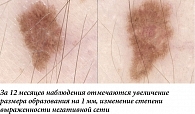
Наиболее часто структурные изменения дерматоскопической картины наблюдаются в меланоцитарных невусах, содержащих периферический глобулярный компонент. Ранее было показано, что в среднем такие образования увеличиваются на 0,25 мм2 в месяц, а общая продолжительность стадии роста может достигать пяти лет [5]. В нашей практике размер подобных образований редко увеличивался более чем на 2 мм за 12 месяцев. Такой характер изменений можно классифицировать как вероятный и физиологический. Нередко в процессе увеличения меланоцитарного невуса дополнительно можно наблюдать изменение его общего характера окрашивания, а также появление других типичных дерматоскопических структур (рис. 1, 2). В случае существенного уменьшения или полного исчезновения периферических глобул и полос выявленную динамику можно дополнительно охарактеризовать как стабилизирующую и пригласить пациента на повторный осмотр через более длительный промежуток времени (рис. 3, 4). Существенно реже подобные образования вместо увеличения подвергаются частичному или полному регрессу, в том числе через развитие гало-феномена. Такую динамику можно охарактеризовать как непредсказуемую, но все же физиологическую (рис. 5). В случаях, когда наблюдается более выраженное увеличение размера образования, важно оценивать привычные характеристики меланоцитарных образований и при отсутствии атипичных структур изменения можно продолжать рассматривать как физиологические (рис. 6). Дополнительным примером увеличения образования как вероятного физиологического изменения является эволюция пограничного или смешанного невуса во внутридермальный согласно теории Унны. В дерматоскопической картине может отмечаться замещение структур образования гомогенными зонами, а также появление линейно-извитых телеангиоэктазий (рис. 7).
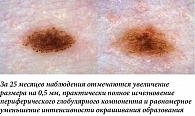
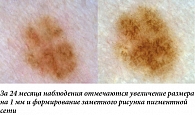
Большим разнообразием изменений дерматоскопической картины могут проявляться и образования с преобладанием в строении пигментной сети, причем в большинстве случаев динамика в таких случаях будет непредсказуемой. К вариантам физиологического изменения можно отнести равномерное изменение окрашивания образования (в случае смены цветовой гаммы на более светлый оттенок можно говорить в том числе о стабилизирующем варианте изменений) и незначительное увеличение площади пигментной сети без формирования атипичных структур (рис. 8, 9). При сочетании пигментной сети и эксцентричных зон гиперпигментации черного или серо-синего цвета также можно наблюдать стабилизирующий характер изменений дерматоскопической картины. На контрольном осмотре эти участки могут стать менее насыщенными по окрашиванию и перестать рассматриваться как локальный атипичный признак (рис. 10, 11). Такая картина более характерна для пациентов молодого возраста (в том числе детей) и ранее была описана как «симптом Болоньи» [6].
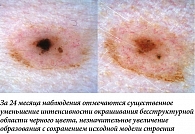
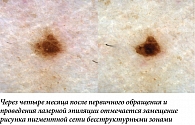
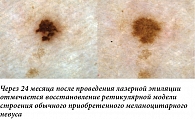
Более выраженные изменения строения могут наблюдаться после некоторых косметологических лазерных и IPL-процедур. При таком варианте воздействия наиболее часто наблюдается формирование обширных бесструктурных зон гиперпигментации, которые в дальнейшем заменяются исходной моделью строения образования либо подвергаются практически полному регрессу (рис. 12, 13). Наш опыт и литературные данные о дальнейшем стабильном течении подобных образований [7] позволяют рассматривать такую динамику как физиологическую. Сложнее интерпретировать дерматоскопическую картину после случайного бытового повреждения меланоцитарного невуса – по аналогии с рецидивными невусами в зоне раневого дефекта могут формироваться атипичные структуры [8]. Такой характер изменений (рис. 14) следует рассматривать как настораживающий и проводить более пристальное динамическое наблюдение, поскольку аналогичным образом может проявляться развитие меланомы на фоне существовавшего ранее меланоцитарного невуса.
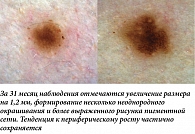
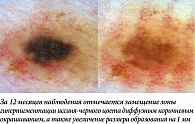
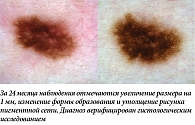
Определенные сложности может представлять дифференциальная диагностика изменений, наблюдаемых в диспластических невусах и ранней меланоме. Наш опыт показывает, что в большинстве случаев врач не только не сможет предсказать, какое из взятых под наблюдение образований может измениться, но и с уверенностью отличить эти нозологии на повторном осмотре через относительно небольшой интервал (до 12 месяцев) из-за схожести выявляемых изменений (рис. 15). Так, общими характеристиками развития невусов и меланомы являются постепенное увеличение размера с модификацией формы и характера окрашивания наблюдаемого образования, а также видимое изменение рисунка пигментной сети или других существующих структур. Как уже было отмечено, принятие правильного решения о дальнейшей тактике ведения подобных образований невозможно без учета дополнительных факторов. С одной стороны, однотипное увеличение одного или сразу нескольких образований у молодого пациента с синдромом диспластических невусов должно расцениваться как непредсказуемый и настораживающий, но все же физиологический тип изменений (рис. 16). С другой стороны, сохранение в течение нескольких лет тенденции к увеличению единичного образования у пациента более старшей возрастной группы (> 40 лет) и с отягощенным личным анамнезом по раку кожи стоит рассматривать как показание для проведения диагностической биопсии (рис. 17).
В некоторых развивающихся меланомах более выраженные структурные изменения становятся заметны и в первый год динамического наблюдения. Динамику, при которой в пределах пигментного образования существенно усиливаются изначальные признаки атипии либо появляются типичные для меланомы дерматоскопические структуры (рис. 18), можно охарактеризовать как непредсказуемую и патологическую. Следует отметить, что в диспластических невусах и невусах Спитц (особенно небольшого размера) иногда может наблюдаться аналогичный характер изменений. Подобная динамика является абсолютным показанием для выполнения диагностической биопсии.
В заключение еще раз подчеркнем, что изменение меланоцитарного образования является важным клиническим симптомом, который никогда не должен оставаться без внимания врача или пациента. Наибольший интерес представляют непредсказуемые варианты изменений, требующие в некоторых случаях более продолжительного динамического наблюдения для исключения возможного наличия меланомы кожи. Проведение дополнительных исследований по наблюдению за меняющимися и атипичными меланоцитарными образованиями может помочь выработать алгоритм ведения подобных опухолей и унифицировать лечебную тактику.
Yu.Yu. Sergeev, V.Yu. Sergeev, PhD, V.V. Mordovtseva, PhD, Prof., D.S. Beinusov, PhD
Society for Dermatoscopy and Optical Skin Diagnostics, Moscow
Central State Medical Academy of Department of Presidential Affairs, Moscow
Moscow State University of Food Production
Contact person: Yury Yu. Sergeev, tosergeev@gmail.com
The article provides clinical observations of changes in the dermatoscopic picture of various melanocytic formations taken under dynamic observation. The authors propose an in-depth classification of the detected changes based on the possibility of predicting their development, as well as taking into account the need to modify further therapeutic tactics. Emphasized the complexity of the diagnosis of melanoma, associated not only with the meager manifestations of an early tumor, but also with the same type of structural changes observed in some melanocytic nevi and melanoma.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.