ВИФЕРОН® в комплексной терапии пациентов с сахарным диабетом 2-го типа в постковидном периоде
- Аннотация
- Статья
- Ссылки
- English
Постковидный синдром – следствие коронавирусной инфекции. До 20% людей, перенесших коронавирусную инфекцию, имеют долгосрочные симптомы. Но информации о том, в какой срок постковидный синдром проявится, нет. Это может произойти в ближайшее время после выписки или спустя три месяца. Более того, легкая форма COVID-19 – не гарантия отсутствия постковидного синдрома.
В настоящее время важным моментом считается коррекция иммунологических показателей у больных сахарным диабетом 2-го типа в постковидном периоде. Это послужило основанием для проведения дальнейших исследований в области оптимизации лечения и профилактики данной патологии.
Постковидный синдром – следствие коронавирусной инфекции. До 20% людей, перенесших коронавирусную инфекцию, имеют долгосрочные симптомы. Но информации о том, в какой срок постковидный синдром проявится, нет. Это может произойти в ближайшее время после выписки или спустя три месяца. Более того, легкая форма COVID-19 – не гарантия отсутствия постковидного синдрома.
В настоящее время важным моментом считается коррекция иммунологических показателей у больных сахарным диабетом 2-го типа в постковидном периоде. Это послужило основанием для проведения дальнейших исследований в области оптимизации лечения и профилактики данной патологии.

Введение
Согласно последним данным, пациенты, перенесшие COVID-19 в легкой форме, отмечают ухудшение состояния здоровья даже спустя месяцы после выздоровления [1]. Такое состояние определяют как постковидный синдром [2]. Постковидный синдром считается многосистемным воспалительным синдромом. При коронавирусной инфекции основным местом поражения являются легкие.
Сегодня с полной ответственностью можно утверждать, что во время пандемии коронавирусной инфекции в большей степени оказались подвержены инфекции лица с хронической патологией, особенно с сахарным диабетом (СД) 2-го типа, ввиду изменений в иммунном статусе и повышенной активности вируса при гипергликемии [3–5]. В современных публикациях указывается на осложненную форму СД 2-го типа на фоне COVID-19 [6–8]. Неконтролируемая гипергликемия и кетоацидоз отмечаются у пациентов с СД 2-го типа в постковидном периоде [9, 10]. Углеводный обмен также нарушается при данной патологии, на что указывают многие зарубежные и отечественные авторы.
Материал и методы
Обследованы 53 пациента с СД в возрасте от 18 до 65 лет, которые находились на стационарном лечении в эндокринологическом диспансере г. Владикавказа (из них 15 здоровых). Пациенты были разделены на две группы. В первой группе (n = 18) назначали базовую терапию, во второй (n = 20) – в составе комплексного лечения генно-инженерный альфа-2b-интерферон (ИФН) – противовирусный иммуномодулирующий препарат ВИФЕРОН®, в состав которого входят рекомбинантный ИФН-альфа-2b и комплекс антиоксидантов. Препарат выпускается в форме суппозиториев, мази и геля. ВИФЕРОН® применяется для лечения широкого спектра заболеваний, таких как острые респираторные вирусные инфекции, грипп, герпесвирусная и респираторные вирусные инфекции, вирусные гепатиты. Препарат входит в практические рекомендации для лечения COVID-19. ВИФЕРОН® обладает неспецифическим иммуностимулирующим эффектом, влияет на разные звенья системы иммунитета, оказывает стимулирующее воздействие на местный клеточный, гуморальный иммунный и системный иммунный ответ. Препарат участвует в активации системы фагоцитоза, повышает количество лизоцима в слюне и способствует увеличению содержания иммунокомпетентных клеток, что усиливает функциональную и метаболическую активность макрофагов, в том числе альвеолярных, и полиморфноядерных лейкоцитов. ВИФЕРОН® способен активировать механизмы перекисного окисления и экспрессии молекул адгезии как на макрофагально-моноцитарных клетках, так и гранулоцитах LEA-1, МАС-1, р-150, ICAT-1, что способствует синтезу Т-лимфоцитов с антигенпрезентирующими клетками и уничтожению инфекционных агентов. ВИФЕРОН® влияет на секрецию простагландинов ПГЕ2 макрофагально-моноцитарными клетками, активацию естественных киллеров и высвобождает противовоспалительные цитокины – интерлейкины (ИЛ) 1, 2, 6 и 8, ИФН-гамма, фактор некроза опухоли альфа, участвует в синтезе ИЛ-4, ИЛ-12 и повышает концентрацию секреторного иммуноглобулина (Ig) A в слюне и сывороточных IgA, IgG, IgM, уменьшая при этом концентрацию сывороточного IgE.
Использование препарата ВИФЕРОН® в комплексном лечении СД 2-го типа в постковидном периоде характеризуется нормализацией иммунного статуса, что приводит к облегчению и значительному улучшению состояния больных. На фоне проводимого лечения отмечаются улучшение углеводного обмена и снижение уровня глюкозы крови.
Препарат выпускается в виде суппозиториев (150 000 МЕ, 500 000 МЕ, 1 000 000 МЕ и 3 000 000 МЕ).
В исследовании для достижения необходимого эффекта ВИФЕРОН® вводили по 1 000 000 МЕ два раза в день с 12-часовым интервалом. Курс лечения составил 14 дней. Иммунологическое обследование пациентов с СД 2-го типа в постковидном периоде проводилось дважды: при обращении в диспансер и после окончания терапии. Иммунный статус оценивали CD-типированием лейкоцитов (иммунофенотипирование лейкоцитов с использованием моноклональных антител). Уровень цитокинов (ИЛ-8, ИЛ-1-бета, продукция ИФН-альфа), а также IgA, IgM, IgG определяли в сыворотке методом иммуноферментного анализа. Математическую обработку результатов проводили с помощью непараметрической статистики (критерий Вилкоксона). Статистическую обработку данных осуществляли с использованием программы STATISTICA.
Обсуждение
В ходе исследования определяли содержание CD-лимфоцитов в сыворотке крови пациентов с СД 2-го типа в постковидном периоде. Результаты показали, что у пациентов с СД 2-го типа в постковидном периоде достоверно снизилось процентное содержание CD3+-, CD4+-, СD8+-лимфоцитов.
У всех обследованных при обращении в диспансер имел место дисбаланс цитокинов. Уровни ИЛ-8, ИЛ-1-бета были повышены. Анализ уровня ИФН-альфа в сыворотке крови показал достоверное снижение. Эти данные говорят о наличии воспалительного процесса и слабости иммунной системы.
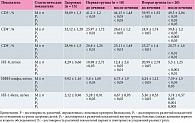
Результаты исследования иммуноглобулинов в периферической крови представлены в табл. 1. При определении концентрации основных иммуноглобулинов в постковидном периоде выявлено достоверное снижение IgA и IgG (первая группа) в сыворотке крови и увеличение уровня IgM (табл. 2).
После проведенного лечения с использованием генно-инженерного ИФН-альфа-2b уровень CD3+-лимфоцитов достоверно увеличился. Анализ результатов во второй группе показал эффективность препарата ВИФЕРОН®: уровень СD3+-лимфоцитов на фоне комплексной терапии составил 49,5 ± 2,04, в то время как на фоне общепринятой терапии – 44,15 ± 1,48 (Р3 < 0,05). В первой группе на фоне основного лечения отмечалась только тенденция к нормализации содержания CD4+-лимфоцитов. Во второй группе зафиксировано достоверное повышение CL4+-лимфоцитов (Р2 < 0,005). По окончании лечения показатели CD4+ оставались сниженными в первой группе, при этом во второй группе наблюдался выраженный подъем уровня CD4+ у пациентов с СД 2-го типа в постковидном периоде (Р3 < 0,05), относительный уровень супрессорных лимфоцитов при общепринятом лечении не изменился. Показатели СD8+-лимфоцитов во второй группе были близкими к нормальным значениям. При сравнении изучаемых показателей после лечения у больных исследуемых групп отмечался достоверный рост угнетенных показателей СD3+-лимфоцитов, количества СD4+-лимфоцитов и процентного содержания СD8+-лимфоцитов.
После терапии препаратом ВИФЕРОН®, суппозитории ректальные отмечалась тенденция к нормализации содержания ИЛ-1-бета в сыворотке крове. Уровень провоспалительных цитокинов ИЛ-8 и ИФН-альфа в сыворотке у больных второй группы достоверно снизился и приблизился к норме, тогда как у пациентов первой группы показатели ИЛ-8 и ИФН-альфа остались на прежнем уровне.
После терапии в сыворотке крови у пациентов группы сравнения отмечалось повышенное содержание IgM, что характерно для острого воспалительного процесса. Однако в основной группе у пациентов, получавших ВИФЕРОН®, уровень IgM достоверно снизился, что соответствовало нормативным значениям. Показатели IgG в сыворотке крови пациентов основной группы достоверно увеличились по сравнению с острым периодом. В то же время у пациентов первой группы после лечения этот показатель немного возрос. При анализе данных повторных исследований в двух группах выявлен достоверный рост уровня IgG в сыворотке у пациентов, получавших ВИФЕРОН®. У них исходно сниженный уровень IgA достиг нормальных значений, в то время как у пациентов группы сравнения после лечения показатель IgA в сыворотке остался ниже нормы.
Полученные результаты свидетельствуют об эффективном влиянии генно-инженерного ИФН-альфа-2b на гуморальное звено иммунитета.
Заключение
В настоящее время состояние иммунной системы при СД 2-го типа в постковидном периоде недостаточно изучено. Многие исследования последних лет отражают важность клинических проявлений в постковидном периоде. Методы коррекции этих состояний приобретают особый интерес в данной области, что требует проведения исследований в этом направлении. Особая роль отводится иммунологическим нарушениям у больных СД 2-го типа в постковидном периоде.
Таким образом, проведенные исследования показали нарушения иммунного статуса и цитокинового профиля и эффективность использования иммуностимулирующей терапии в комплексном лечении пациентов с СД 2-го типа в постковидном периоде, что способствовало более ранней диагностике и профилактике постковидных осложнений.
A.A. Tsareva, O.V. Remizov, PhD, Prof., T.B. Kasokhov, PhD, Prof., R.V. Kalagova, A.I. Mazur
North Ossetian State Medical Academy
Contact person: Timofey B. Kasokhov, kasohov@mail.ru
Diabetes mellitus is a common concomitant disease in patients with COVID-19. In addition, an acute viral attack may accompany the development of transient hyperglycemia. Any violation of carbohydrate metabolism is a risk factor for the severe course and adverse outcomes of this viral disease. COVID-19 refers to potentially severe acute respiratory viral infections caused by (SARS-CoV-2) with severe acute respiratory syndrome. Currently, COVID-19 has been linked to endocrine disorders. Severe course SARS-CoV-2 led to the ability to affect many systems other than the respiratory system. Also, data on the endocrine manifestations of COVID-19 have appeared in the literature. In recent years, it has been found that patients who previously suffered from endocrine diseases face severe violations of COVID-19 manifestations. Studies by some authors have shown that obesity, diabetes, and uncontrolled hyperglycemia increase the risk of hospitalization. Patients with diabetes mellitus have an increased risk of serious disorders against the background of COVID-19. Uncontrolled glycemia is an important factor of severity and mortality among patients. However, an analysis of data from China and Italy showed that elderly patients with chronic diseases, including diabetes mellitus, have a high risk of severe COVID-19 and high mortality.
Postcovoid syndrome is a consequence of coronavirus infection. Up 20% of people who have had a coronavirus infection have long-term symptoms. But there is no exact time when the postcovid syndrome will manifest itself. This may happen in the near future after discharge and in three months. Moreover, the mild form of covid is not a guarantee of the absence of postcovid syndrome.
Currently, an important point is the correction of immunological parameters in patients with type 2 diabetes mellitus in the postcovid period, which served to conduct further research in the field of optimizing the treatment and prevention of this pathology.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.