Всероссийская конференция Клуба специалистов по проблеме невынашивания беременности «Per Speculum»
- Аннотация
- Статья
- Ссылки








Профилактика осложнений беременности
В России проблемы акушерства воспринимаются особенно остро в связи со сложной демографической ситуацией, а также из-за более высокой материнской и младенческой заболеваемости и смертности по сравнению с развитыми странами Европы. Понятно, что основные показатели здоровья беременных женщин зависят в первую очередь от социальных условий – уровня жизни и уровня медицинской помощи.
Рассмотрим возможности медицинской помощи относительно профилактики осложнений при беременности. Биологический смысл изменений при беременности – адаптировать женщину к вынашиванию и рождению ребенка. Норма беременности (в свое время мы предложили этот термин) представляет собой оксидативный стресс. Норма беременности – совсем не нормальное состояние. Так, напомню, не бывает, чтобы у человека было много жидкой крови и гиперкоагуляционный потенциал, а у беременных бывает, а уж осмотическое давление у них таково, что будь это состояние вне беременности, – человек бы умер, а беременные чувствуют себя вполне нормально.
Глубокие преобразования и метаболические сдвиги происходят в процессе беременности, развивается инсулинорезистентность (контринсулярное действие гормонов соматотропина и кортизола, которые снижают чувствительность мышечной ткани к инсулину), увеличивается запас жира, изменяется гемостаз, иммунитет, чтобы организм женщины мог использовать весь свой потенциал для вынашивания и рождения ребенка.
При физиологической беременности прослеживаются элементы синдромной воспалительной реакции. Эндотоксин – 1,2-0,7 нг/мл, что является несомненным признаком синдрома системного воспалительного процесса. Совместно с И.Д. Медвинским синдром системного воспалительного ответа (ССВО) изучался на примере гестоза. Гестоз – это не однородная патология. Клинический анализ показывает, что особенно тяжело протекают формы, обусловленные аутоиммунной патологией (хеллп-синдром, катастрофический антифосфолипидный синдром, гепатоз, преэклампсия при наличии антифосфолипидных антител). В последние годы показано, что выраженная тромбофилия, аутоиммунная патология протекают на фоне синдрома системного воспалительного ответа. Наши исследования показали, что при нормальной беременности регистрируется ССВО, остающийся компенсированным. Однако при генетических аномалиях, антифосфолипидном синдроме, гипертонической болезни, диабете, метаболическом синдроме и другой экстрагенитальной патологии синдромная воспалительная реакция приобретает генерализованный характер и проявляется тромбофилическим состоянием с возможными последующими осложнениями.
При тех же состояниях и болезнях беременные в России, в отличие от европейских женщин, не ухоженные во врачебном смысле. Все осложнения беременности и проявляются на фоне таких, казалось бы, обыденных вещей. Например, практически все беременные в России имеют латентный дефицит железа.
Факторами, нарушающими компенсацию, являются дефицит витаминов и микронутриентов (по данным НИИ питания РАМН, до 80% беременных россиянок имеют их дефицит), экстрагенитальные заболевания (сердечно-сосудистые, генетические, метаболический синдром и др.), хроническая инфекция (пиелонефрит и др.), вирусоносительство, психологические сложности, неблагоприятная экология, социально-бытовые условия, неадекватная помощь и пр. В таких условиях оксидативный стресс переходит в стадию полиорганной недостаточности.
Профилактика возможных осложнений должна заключаться:
- в оптимизации условий жизни;
- антиоксиданты – витамины и микроэлементы, продукты питания; если имеются факторы риска, тогда, конечно, оправданы и лекарства (глюкокортикоиды, аспирин, актовегин (при плановой терапии), Дюфастон®, галавит, н/м гепарины).
Когда вы хотите перевести парадигму беременности в нормальное русло, то более удачного препарата или средства, чем Дюфастон®, найти трудно. Дюфастон® максимально изучен в этой области.
Надо сказать, что Дюфастон® в нашей стране, я думаю, имеет и особую точку приложения, которая характеризуется тем, что очень много женщин переносит аборты. Как только женщина перенесла один аборт, у нее возникает непрекращающийся хронический эндометрит. Рецепция резко нарушается, и Дюфастон® в силу высокого сродства к прогестероновым рецепторам оказывается в этой ситуации очень полезным. Это особенно выявилось, когда стали широко применять ЭКО.
Дюфастон® также незаменим и при коррекции иммунных изменений – переключение хелперных путей (Th1 на Th2), или поддержка парадигмы беременности и снижение оксидативного стресса. Дюфастон® необходим для синтеза иммунокомпетентными клетками прогестерониндуцированного блокирующего фактора, изменяющего реакции иммуной системы женщины в направлении сохранения беременности.
Ссылаясь на работы Н.В. Башмаковой с соавт., можно утверждать, что использование Дюфастона в 2 раза снизило число преждевременных родов и очень существенно (в 1,8 раза) – плацентарную недостаточность.
Крайне важной является предгравидарная подготовка. Это половина успеха. Если женщина готовится к предстоящей беременности, то результаты в дальнейшем значительно лучше. К предгравидарной подготовке относятся прием поливитаминов с микроэлементами, лечение анемии, прием фолиевой кислоты, деконтаминация (лечение дисбактериоза, вагинальных инфекций, лечение хронического пиелонефрита), обновление эндометрия, энтеросорбенты, Дюфастон® по 1 табл. 2 раза в день во II фазу менструального цикла для коррекции недостаточности лютеиновой фазы и иммуномодулирующего действия, поскольку не прогестероновая поддержка сама по себе, а именно активация прогестерониндуцированного блокирующего фактора ведет к благоприятному результату и сохранению беременности.
Вопросы безопасности применения гестагенных препаратов во время беременности
Говоря о невынашивании беременности, логично обсудить прогестерон. Прогестерон – предшественник большинства стероидных гормонов, основной гормон для поддержания беременности. Источник его биосинтеза – холестерол липоротеидов низкой плотности. Плацента продуцирует прогестерон, утилизируя материнский холестерол. Секреция прогестерона определяет прогноз течения беременности. Недостаточность прогестерона связана с очень высоким процентом спонтанного аборта и наоборот, когда концентрация прогестерона повышается, уровень спонтанного аборта резко снижается в случае маточной беременности (MacCord M.L. et al., 1996). Известно, что повышение уровня прогестерона достаточно значимо происходит уже в первые недели беременности (65-140 нмоль/л до 6-8 недель), далее наблюдается плато или снижение (иногда крутое и длительное, что связано с лютео-плацентарной передачей) и последующее повышение вплоть до окончания беременности (II триместр – 1950-8250 нмоль/л; III триместр – 6500-22900 нмоль/л).
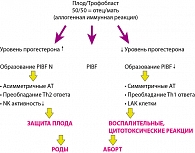
Прогестерон, как основной протектор беременности, обеспечивает поддержку имплантации, ранней беременности, блокаду сокращений миометрия, регулирует иммуномодулирующий ответ матери на эмбрион через прогестерон-индуцированный блокирующий фактор (PIBF) (см. рисунок). В то же время прогестерон подвергается активному метаболизму с образованием более 15 различных метаболитов. Далеко не все их них обладают позитивным влиянием, так высокие концентрации аллопрегненалона могут сопровождаться выраженной седацией или наоборот раздражительностью, агрессией, нарушениями сна. Метаболиты прогестерона с глюкокортикоидной активностью приводят к задержке жидкости, повышению АД. Именно поэтому применение высоких доз препаратов прогестерона нежелательно во время беременности.
Препараты прогестерона производят из растений семейства ямс, содержащих стероиды (диосгенины). Путем биосинтеза (диосгенин (1-й этап) → прогестерон (2-й этап), дидрогестерон (3-й этап) – известный всем акушерам-гинекологам препарат Дюфастон®. Дидрогестерон (Дюфастон®) обладает исключительно прогестагенными свойствами и у него отсутствуют эстрогенные, андрогенные, анаболические, кортикоидные и другие нежелательные эффекты, присущие другим гормональным препаратам. Дюфастон® метаболизируется в печени и образованием одного основного активного метаболита – дигидродидрогестерона, обладающего аналогичным профилем гормональной активности. Он благоприятен для сердечно-сосудистой системы, оказывает положительное влияние на гемостаз (Simoncini T. et al., 2006 и др.), безопасен при тромбофилии у матери, положительно влияет на углеводный и липидный обмен.
Дюфастон® является самым изученным гестагенным препаратом, он впервые был зарегистрирован в 1960 году и внедрен на рынок в 1961 году, используется более чем в 100 странах мира. Установлено, что за почти полвека около 38 млн женщин принимали Дюфастон®.
Огромное количество работ посвящено применению Дюфастона по показаниям, связанным с беременностью. Ряд рандомизированных исследований позволяет утверждать, что исходы лучше при использовании Дюфастона по сравнению с микронизированным прогестероном (лютеиновая поддержка при использовании вспомогательных репродуктивных технологий (Daya, 2003); лечение ретрохориальной гематомы, привычного аборта). Дидрогестерон снижает частоту преэклампсии, маточно-плацентарной недостаточности, гестоза и его тяжелых форм (Башмакова Н.В. и соавт., 2004) ввиду отсутствия глюкокортикоидного эффекта, минералокортикоидного действия и коагуляционного потенциала.
Агонист прогестерона – дидрогестерон (Дюфастон®) по своей структуре наиболее близок к натуральному прогестерону. В то же время минимальные изменения молекулы обеспечили Дюфастону хорошее всасывание при пероралъном приеме, т.е. свойство, которого лишен прогестерон. Имея более высокое сродство к рецепторам прогестерона, он более потенциален, чем прогестерон. Дюфастон® не обладает сопутствующим эстрогенным, андрогенным, антиэстрогенным, минералокортикоидным и метаболическим действием, что делает его безопасным для беременной женщины и плода.
Здоровье детей, рожденных женщинами, получавшими во время беременности прогестагены
Лекарственные средства, применяемые во время беременности, должны быть безопасны для беременной женщины и для постнатального развития потомства. Безусловно, на здоровье потомства будут оказывать влияние те факторы, по поводу которых и были назначены те или иные лекарственные средства, – заболевания матери и осложнения беременности.
У препаратов группы прогестагенов имеются потенциальные пути воздействия на развитие плода – собственно гестагенные эффекты и опосредованные рецепторами других стероидов, в частности андрогенный, антиандрогенный, антиминералокортикоидный эффекты.
Эффекты прогестагенов дозозависимы. Влияние гормонов репродуктивной системы на ее собственное внутриутробное развитие известно. При назначении гестагенов возникает мысль о возможном отсроченном маскулинизирующем или феминизирующем действии препаратов. И, естественно, что проводятся многочисленные исследования, которые касаются возможных отсроченных негативных влияний прогестагенов.
Известно, что у девочек наблюдается повышенная частота частичной вирилизации, в случае если их матери получали во время беременности стероиды с выраженным андрогенным эффектом (например, туринал, анаболические стероиды).
Некоторыми авторами отмечается повышенная частота мужского псевдогермафродитизма при использовании прогестагенов, однако это не подтверждается популяционными исследованиями, и более того не имеет теоретического обоснования, так как все формы мужского псевдогермафродитизма относятся к генетически наследуемым заболеваниям.
У мальчиков, матери которых получали прогестерон, наблюдается повышенная частота гипоспадии. По этому поводу было проведено довольно масштабное исследование «случай–контроль», в которое были включены 502 пациента с гипоспадией 2-3-й степени и 1268 здоровых мальчиков. Относительный риск гипоспадии у ребенка при приеме матерью прогестерона составляет 3,7, и даже после стратификации риск оставался повышенным 2,2, т.е., действительно, прогестерон, полный аналог натурального прогестерона, вызывает повышение частоты гипоспадии у мальчиков. Именно антиандрогенный эффект натурального прогестерона предположительно несет ответственность за возникновение гипоспадии у мальчиков.
Конечно, эти исследования нельзя экстраполировать на дидрогестерон. Назначая дидрогестерон (Дюфастон®), мы можем рассчитывать на отсутствие антиандрогенного и других нежелательных гормональных эффектов.
Дидрогестерон применялся в большом количестве наблюдений, около 10 млн женщин принимали его во время беременности. Последние оценки клинических данных свидетельствуют о том, что Дюфастон® безопасен для плода и отсутствует какая-либо связь между его приемом и врожденными пороками развития плода. Многие исследования (в том числе, проведенные в России, – Е.Г. Гуменюк и соавт., 2008) доказали, что терапия Дюфастоном невынашивания беременности безопасна для плода. Нет данных, свидетельствующих о тератогенном или ином негативном действии Дюфастона на внутриутробное и постнатальное развитие ребенка.
Современные аспекты диагностики и лечения при привычном невынашивании беременности
В проблеме невынашивания беременности нарушение инвазии трофобласта лежит в основе всех ранних и поздних осложнений – ранних потерь беременности, антенатальной гибели плода, аномалий расположения и прикрепления плаценты, плацентарной недостаточности, синдрома задержки роста плода, преэклампсии. Это один из ведущих патогенетических механизмов невынашивания беременности. Частота ранних выкидышей составляет около 80% всех гестационных потерь, привычным выкидышем страдает 3-5% всех супружеских пар. До 80% привычных выкидышей неясного генеза обусловлено нераспознанными иммунологическими нарушениями. При вовлечении иммунных механизмов в патогенез многократных ранних потерь беременности, шанс успешного вынашивания без терапии после 3 выкидышей составляет 30%, после 4 – 25%, после 5 – всего 5% (Chong P., 1995, Carp, 2007).
В настоящее время все больше авторов склоняются к тому мнению, что нет одной причины невынашивания у каждой конкретной женщины. Всегда есть определенные факторы (анатомические и гормональные нарушения, иммунологические проблемы, инфекция, хромосомные причины и др.), которые накладываются друг на друга и приводят к повторным потерям беременности. Взаимосвязь воспалительных и аутоиммунных факторов формирует хронический воспалительный ответ.
В этиологической структуре привычного выкидыша роль эндокринных факторов остается актуальной. Однако в настоящее время все больше исследователей приходят к выводу о тесной взаимосвязи и взаиморегуляции между эндокринной и иммунной системами, реализующейся в эндометрии на ранних этапах имплантации.
Нормальная микрофлора влагалища (лактобактерии – 90-95%, условно-патогенные бактерии – 5-10%) важна в подготовке к беременности. Необходимость терапии при бактериальном вагинозе обоснована в ряде исследований.
Лечение инфекционно-воспалительных процессов у пациенток с привычным невынашиванием беременности заключается в системной энзимотерапии в течение 2 недель, назначении препаратов с антианаэробной активностью, антибактериальных препаратов на основании индивидуального подбора, направленной иммунокоррекции с учетом индивидуальной чувствительности к интерфероногенам, нормализации микрофлоры влагалища, в том числе оптимального pH среды с помощью препарата Вагинорм-С®.
Доступны следующие направления иммуномодулирующего лечения:
- терапия гестагенами;
- гепаринотерапия + аспирин (если превалируют аутоиммунные нарушения);
- лимфоцитоиммунотерапия (ЛИТ);
- терапия иммуноглобулинами;
- кортикостероиды.
В последние годы доказано иммунокорригирующее действие гестагенов, в частности, препарата Дюфастон®. Связующим звеном между иммунной и эндокринной системами на ранних этапах гестации является прогестерон индуцированный блокирующий фактор (PIBF). PIBF представляет собой протеин массой 35 килодальтон, который продуцируется СD56 клетками в маточно-эмбриональном пространстве в ответ на активацию рецепторов к прогестерону. Следующим звеном является защитная иммуномодуляция под влиянием PIBF, которая заключается в снижении активности естественных киллеров и лимфокин-активированных клеток, индукции синтеза регуляторных цитокинов (ИЛ-4, 10), подавляющих процессы отторжения эмбриона и обеспечивающих нормальную инвазию трофобласта. В то же время, подавляется продукция цитокинов, вызывающих воспалительные и тромбофилические реакции (факторов некроза опухоли, ИЛ-1, и др.). Кроме того, прогестерон и его производные стимулируют в эндометрии продукцию протеинов, в частности, белка Tj6, который вызывает апоптоз естественных киллеров.
Дюфастон® (дидрогестерон) – высокоселективный прогестаген, активен при пероральном приеме, не блокирует овуляцию в терапевтических дозах, не имеет андрогенной, эстрогенной и кортикостероидной активности, не конвертируется в эстрогены. Он не оказывает феминизирующего эффекта на плод мужского пола и маскулинизирующего эффекта на плод женского пола. Дюфастон® селективно связывается с прогестероновыми рецепторами, полностью обеспечивая наступление секреторной фазы в эндометрии.
Дидрогестерон способствует полноценной секреторной трансформации эндометрия, необходимой для внедрения бластоцисты. Кроме того, во время беременности гестагены обеспечивают рост и развитие миометрия, его васкуляризацию и релаксацию путем нивелирования влияния окситоцина и снижения синтеза простагландинов. Сравнительное исследование эффективности дидрогестерона и прогестерона в лечении субхориальных гематом (Д. Пелинеску-Ончул, Бухарест, Румыния), в котором участвовало 100 беременных женщин с ретрохориальными гематомами, получавших дидрогестерон в дозе 40 мг/сут до 16 недель беременности (68 из них после ЭКО), доказывает преимущество дидрогестерона над микронизированным прогестероном: частота самопроизвольных выкидышей I триместра составила 7% против 18,7% у женщин, получавших микронизированный прогестерон. Дюфастон® демонстрирует лучшие результаты, чем использование прогестерона.
В настоящее время считается, что частота эндокринных нарушений у женщин с привычным невынашиванием беременности составляет до 20%, при привычном раннем выкидыше – до 60%. Это такие нарушения, как недостаточность лютеиновой фазы, гиперсекреция лютеинизирующего гормона (ЛГ), дисфункция щитовидной железы, декомпенсированный сахарный диабет, поликистозные яичники, гиперпролактинемия. При поликистозных яичниках риск прерывания беременности составляет до 40% ввиду высоких уровней ЛГ, тестостерона, андростендиона, поражающих эндометрий, инсулинорезистентности. Частота инсулинорезистентности у пациенток с привычным выкидышем значительно превышает таковую у фертильных женщин независимо от того, выявляются или нет признаки поликистозных яичников. В подготовке к беременности женщин с синдромом поликистозных яичников назначают дидрогестерон
(Дюфастон®) во второй фазе цикла с 16 по 25-й день в дозе 20 мг/сут. наряду с такими мерами, как снижение веса, назначение метформина при инсулинорезистентности, стимуляции овуляции кломифен цитратом, назначении дексаметозона 0,5 мг/сут. со второй фазы цикла до беременности. С иммуномодулирующей целью Дюфастон® назначают и при надпочечниковой гиперандрогении с привычным невынашиванием беременности. Принципы лечения пациенток с антифосфолипидным синдромом в I триместре беременности также включают гормональную терапию с иммуномодулирующей целью
(Дюфастон® 30-40 мг/сут., метипред 4-6 мг/сут.), спазмолитическую терапию, гемостатики и антиагреганты, коррекцию состояния системы гемостаза, профилактику плацентарной недостаточности. Дюфастон® создает максимально благоприятные условия для зачатия и обеспечивает сохранение беременности в I и II триместре.
Приведенные выше факты во многом подчеркивают очевидную целесообразность широкого использования в клинической практике дидрогестерона (Дюфастон®). Дюфастон®, являясь уникальным аналогом, пространственным изомером натурального прогестерона, обеспечивает полную секреторную активность эндометрия, не обладает андрогенным и анаболическим эффектом, способствует сохранению благоприятного действия эстрогенов на липидный профиль крови, не оказывает отрицательного влияния на углеводный обмен и не вызывает изменений в системе гемостаза, усиливает выработку PIBF и активность Th-II лимфоцитов, сдвигая иммунный ответ матери в сторону сохранения беременности.
Нарушения микробиоценоза влагалища и внутриутробное инфицирование плода
Наличие у беременной женщины инфекции может спровоцировать прерывание беременности на любом сроке в связи с внутриутробным инфицированием плода. Факторами, способствующими внутриутробной инфекции, являются осложненное течение беременности на фоне гестоза, анемии, хронической внутриутробной гипоксии плода, обострение хронической патологии, при изменении иммунного статуса у беременных женщин, нарушение микробиоценоза влагалища. Наибольшие проблемы возникают при сочетанной инфекции. Частота смешанных инфекций составляет 76,6% случаев (нарушения микроценоза влагалища: бактериальный вагиноз, генитальный кандидоз). Активное течение внутриутробной инфекции плода вызывает системный воспалительный ответ у матери (вне зависимости от возбудителя).
Наиболее важное значение вагинальные инфекции имеют в акушерской практике, потому что являются частой причиной развития различных осложнений в период беременности, а также в родовом и в послеродовом периодах. Осложнения гестационного периода и родов, которые связаны с нарушениями микроценоза влагалища, это угроза прерывания беременности, выкидыши, преждевременное излитие околоплодных вод, преждевременные роды, хориоамнионит, рождение детей с признаками внутриутробной инфекции, хронической гипоксией, малой массой тела.
В большинстве случаев генитальные инфекции возникают восходящим путем, причем источником инфицирования является микрофлора влагалища. Кроме того, 70-80% специфических инфекций, входящих в группу передающихся половым путем, диагностируются на фоне нарушения влагалищного микроценоза. Это говорит о первостепенной значимости нормального равновесия влагалищного биотопа для поддержания колонизационной резистентности.
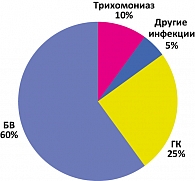
Структура нарушений микроценоза нижнего отдела полового тракта женщины представлена на рисунке.
Собственный опыт диагностики, лечения, оценки эффективности и наблюдения отсроченных результатов различной терапии более 300 случаев бактериального вагиноза (БВ), генитального кандидоза (ГК), трихомониаза в различных возрастных группах, в том числе у беременных женщин, показал, что частота положительных результатов лечения зависит не только от качества проведения этиотропной терапии и элиминации возбудителя, а в основном от нормализации и восстановления нормальной микрофлоры влагалища.
Расширенные критерии диагностики бактериального вагиноза включают наличие не менее 20% ключевых клеток, преобладание эпителиальных клеток над лейкоцитами, обнаружение при иммерсионной микроскопии < 5 лактобацилл в поле зрения, повышение общей бактериальной обсемененности препарата более 3,1 × 103 мм.
Следует подчеркнуть, что своевременная профилактика и лечение нарушений микроценоза влагалища и кишечника приводят к формированию нормальной микрофлоры новорожденного и снижению инфекционно-воспалительных заболеваний у детей в первые месяцы жизни в 2,5-4 раза.
Патогенетический вариант лечения бактериального вагиноза предполагает нормализацию кислотности вагинальной среды посредством применения Вагинорма-С (250 мг аскорбиновой кислоты интравагинально 1 р./сут. 6 дней) – снижение pH способствует угнетению роста условно-патогенных микроорганизмов и активации роста собственных лактобактерий, восстановлению и поддержанию нормальных показателей рН и флоры влагалища (Lactobacillus acidophilus, Lactobacillus gasseri). Эффективность лечения с применением Вагинорма-С составляет 86% vs 8% в группе плацебо.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.