Безопасность лекарств и фармаконадзор
- Аннотация
- Статья
- Ссылки


Клинико-фармакологическое прогнозирование и фармаконадзор у беременных
Проблема взаимоотношения лекарственных средств (ЛС) и развивающегося плода приобретает в последнее время все большую остроту. В настоящее время до 80% беременных женщин, не страдающих какими-либо хроническими заболеваниями, принимают ЛС. Вероятность применения лекарственных препаратов возрастает при наличии сопутствующих хронических заболеваний. Еще одно важное обстоятельство – коммерческая доступность практически любых ЛС в России. Все это приводит к тому, что количество медикаментов, принимаемых беременными женщинами, постоянно растет. ЛС стали неотъемлемой частью современной жизни, они находятся в свободном доступе, и беременные женщины, часто минуя своего врача, занимаются самолечением, обращаясь к фармацевту или провизору и не информируя их (либо на ранних сроках еще не зная) о своем положении. Это сказывается как на течении беременности, так и на здоровье будущего ребенка.
Исследования последних лет показывают, что при назначении ЛС врачам не всегда удается установить разумный баланс между терапевтической пользой и риском развития осложнений фармакотерапии. Полипрагмазия стала обычным явлением. Случаи, когда одной пациентке одновременно назначается семь, десять и более препаратов одновременно, являются скорее правилом, чем исключением. В то же время доказано, что 4-5% врожденных пороков развития могут быть связаны с приемом ЛС, при этом спонтанных сообщений о таких неблагоприятных побочных явлениях крайне мало или нет совсем. При числе новорожденных в РФ в 2008 г. более 1 млн 700 тыс. в Росздравнадзор РФ поступило всего лишь 18 сообщений о неблагоприятном влиянии ЛС на плод и исходы беременности. Это свидетельствует о недостаточной преемственности в работе ЛПУ, службы клинической фармакологии и Росздравнадзора.
Нами было проведено исследование с целью получить объективные данные о практике назначения ЛС беременным на территории Приморского края. Были проанализированы около 1000 карт беременных не старше 35 лет (чтобы исключить факторы, связанные с возрастом), проживающих на территории Приморского края, обратившихся на сроках беременности от 3 до 32 недель по вопросу возможного отрицательного влияния ЛС на плод к генетику или клиническому фармакологу в Краевой клинический центр специализированных видов медицинской помощи (материнства и детства) г. Владивостока. Категории безопасности ЛС присваивались в соответствии с классификацией риска применения ЛС при беременности, разработанной FDA.
При обработке данных установлено, что прием ЛС осуществлялся преимущественно в период 1-21 недели беременности. Среднее количество лекарственных препаратов, получаемых одной беременной, составило 2,95 ± 0,22. Некоторые из принимаемых препаратов относились к многокомпонентным, что мы учитывали при оценке возможного риска для плода. Одновременно женщины принимали от 1 до 14 ЛС. Полипрагмазия отмечена в 85 случаях (12%).
В ряде случаев женщины самостоятельно принимали ЛС. Также ЛС были назначены врачами по различным показаниям без предварительного проведения экспресс-теста на беременность!
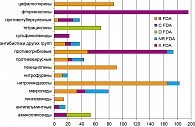
Преимущественно назначались антибактериальные препараты – 423 (60%) пациенток, причем за курс лечения женщины получали от 1 до 6 наименований и только 44% антибактериальных препаратов системного действия имели официальное разрешение к использованию в различные периоды беременности (см. рисунок).
Далее следуют НПВС – 13%, средства, влияющие на ЦНС – 10%, препараты женских половых гормонов – 10%, системные ГКС – 6%, вакцины – 6% и прочие ЛС (40%) – иммуномодуляторы, ЛС растительного происхождения, антигистаминные препараты, витамины и микроэлементы, БАД.
В большинстве случаев НПВС использовались в I триместре беременности с целью самолечения при головной, зубной болях, артралгиях. Шестеро беременных получали НПВС в составе базисной терапии системных воспалительных заболеваний. 76% ЛС группы «Муколитики и противокашлевые средства» использовались женщинами с целью самолечения. Группа консультированных нами беременных с артериальной гипертензией немногочисленна – 8 человек. Ингибиторы АПФ применялись у 2 пациенток на сроках от 1 до 15 нед. В 2 случаях женщины принимали в I триместре Верошпирон.
Анализ фармакотерапии консультированных беременных показал, что ЛС, влияющие на ЦНС, получали 10% пациенток. Системные ГКС использовались с целью оказания неотложной помощи при острой крапивнице, ангионевротическом отеке, а также в составе базисной терапии бронхиальной астмы, системных воспалительных заболеваний.
Согласно классификации FDA, 41% назначенных ЛС представляли потенциальный риск для плода, только 4% ЛС можно было считать безопасными (категория А); 26% назначений были относительно безопасны (категория В). Применяемые в 28% случаев ЛС в настоящее время не включены в классификацию FDA, их риск при беременности неизвестен.
18% обратившихся женщин принимали антибиотики самостоятельно. Зачастую препараты были приобретены по рекомендациям фармацевтов и провизоров. Только 26% женщинам предварительно проводилось исключение возможной беременности. Этого навыка и такой культуры в нашей стране не сформировано, что, несомненно, нужно учитывать в том числе и при создании образовательных программ для населения. Учитывая высокий процент самолечения, в дополнительной информации нуждаются провизоры и фармацевты, которым необходимо уделять особое внимание отпуску антибактериальных, противогрибковых и противовирусных лекарственных средств в аптеках. Совместная работа акушеров-гинекологов, клинических фармакологов и генетиков позволит повысить безопасность использования ЛС у беременных.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.