Диабетон МВ – общепризнанный высокоэффективный и безопасный препарат сульфонилмочевины для моно- и комбинированной терапии с метформином
- Аннотация
- Статья
- Ссылки
- English


В декабре 2006 г. Генеральная Ассамблея Организации Объединенных Наций приняла резолюцию 61/225, в которой признано, что сахарный диабет (СД) является хроническим, изнурительным, требующим больших расходов и сопровождающимся тяжелыми осложнениями заболеванием, которое создает большую угрозу для семей, государств и всего мира [1].
К сожалению, приходится констатировать, что СД 2 типа остается широко распространенным заболеванием. По данным Международной федерации диабета (International Diabetes Federation), каждые 10 секунд у трех человек развивается СД, каждые 6 секунд один человек умирает от его осложнений [2].
Широко внедряемое в сознание пациентов представление, что СД не болезнь, а образ жизни, на наш взгляд, является глубоко ошибочным. В результате притупляется бдительность пациентов к заболеванию, которое становится причиной многих трагедий. Эксперты Всемирной организации здравоохранения (World Health Organization) признали СД 2 типа одним из основных и независимых факторов риска развития микро- и макрососудистых осложнений [3]. И в этом мы полностью солидарны с мнением экспертов. Трагическая САГА о СД такова: Слепота (каждый пятый слепой), Ампутация конечности (каждый седьмой ампутант, кроме нетравматических ампутаций), Гемодиализ (каждый третий), Аортокоронарное шунтирование и стентирование коронарных сосудов (каждый пятый).
В Российской Федерации, как и во всем мире, отмечаются высокие темпы роста заболеваемости СД. Согласно государственному регистру больных СД на январь 2015 г. по показателю «обращаемость в лечебные учреждения» насчитывалось около 4,1 млн пациентов: с СД 1 типа – 340 тыс., СД 2 типа – 3,7 млн. Между тем результаты контрольно-эпидемиологических исследований, проведенных Эндокринологическим научным центром с 2002 по 2010 г., показали: истинная численность больных приблизительно в три-четыре раза выше официально зарегистрированной и достигает 9–10 млн человек, что составляет около 7% населения [4].
Несмотря на большое количество терапевтических опций, многие пациенты с СД 2 типа не достигают адекватного контроля гликемии. У 63% больных уровень гликированного гемоглобина (HbA1c) составляет более 7%. Из них 37,2% имеют значения HbA1c более 8,0%, 20,2% – более 9,0%, 12,4% – более 10% [5]. Именно некомпенсированный СД 2 типа значительно увеличивает риск развития осложнений. В то же время известно, что добиться адекватного гликемического контроля при СД 2 типа со временем становится сложнее (рис. 1) [6]. Если в течение пяти лет после постановки диагноза можно ограничиться монотерапией, в последующем больных приходится переводить сначала на двойную и тройную комбинацию пероральных сахароснижающих препаратов (ПССП), затем на комбинацию ПССП с инсулином.
В настоящее время выбор терапии определяется клиническими и социально-экономическими характеристиками пациента (рекомендации Американской диабетической ассоциации/Европейской ассоциации по изучению диабета (American Diabetes Association/European Association for the Study of Diabetes) и Российской ассоциации эндокринологов). При высокой приверженности лечению и способности к самоконтролю, низком потенциальном риске развития гипогликемии, высокой ожидаемой продолжительности жизни, отсутствии значимых сопутствующих заболеваний и сосудистых осложнений показан более жесткий гликемический контроль. В противоположной ситуации следует придерживаться менее жесткого контроля.
Терапевтическая стратегия предполагает:
- гликемический контроль;
- минимизацию риска гипогликемий;
- снижение массы тела при ее избыточности или ожирении;
- снижение сердечно-сосудистого риска.
Так как гипергликемия является главной причиной развития и прогрессирования сосудистых осложнений, жесткий контроль гликемии рассматривается как способ профилактики их развития и прогрессирования.
Для компенсации углеводного обмена целесообразно предпринимать комплекс мер, включающий диету, адекватные физические нагрузки, сахароснижающую терапию. Низкокалорийная диета, направленная на ограничение углеводов в целом и рафинированных в частности, препятствует развитию постпрандиальной гипергликемии и способствует ее нормализации в течение дня. Однако, как правило, у пациентов с СД 2 типа только диета и физическая нагрузка не способны снизить ночную продукцию глюкозы печенью и обеспечить нормальную утреннюю и постпрандиальную гликемию. Гипергликемия способствует нарушению секреции инсулина, поэтому всегда встает вопрос о медикаментозной терапии.
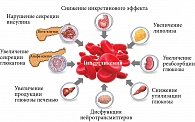
Медикаментозная терапия должна быть патофизиологически обоснованной (рис. 2) [7]. Основное трио в патогенезе гипергликемии – дисфункция островкового аппарата поджелудочной железы и гепатическая гиперпродукция глюкозы.
Наиболее широко используемыми пероральными препаратами при лечении СД 2 типа являются метформин и производные сульфонилмочевины.
Препарат первого выбора – метформин. Согласно международным рекомендациям его альтернативой в первой линии терапии являются производные сульфонилмочевины или акарбоза [8].
Метформин не только воздействует на инсулинорезистентность, снижая таким образом гепатическую продукцию глюкозы, но и обладает рядом положительных сердечно-сосудистых и метаболических эффектов. Он улучшает секрецию инсулина, не оказывая прямых эффектов на бета-клетки, снижает глюкозотоксичность и липотоксичность и таким образом способствует сохранению функциональной активности бета-клеток. Кроме того, препарат изменяет фармакодинамику инсулина за счет снижения соотношения связанного и свободного инсулина и повышения соотношения «инсулин/проинсулин». В результате уменьшения инсулинорезистентности снижается базальный уровень инсулина в сыворотке крови [9].
Благодаря указанным эффектам уровень глюкозы в крови уменьшается без риска развития гипогликемических состояний, что является несомненным преимуществом.
Терапия метформином сопровождается снижением отложения висцеро-абдоминального жира.
Подавляющее большинство больных СД 2 типа имеют избыточную массу тела, поэтому одной из первоочередных задач лечения считается снижение и поддержание нормальной массы тела. На фоне лечения метформином у тучных пациентов наблюдается уменьшение массы тела или отсутствие ее увеличения.
Кроме того, метформин обладает рядом других метаболических эффектов, в том числе влияет на жировой обмен [10–12].
Метформин противопоказан при нарушении функции почек (снижение клиренса креатинина ниже 50 мл/мин или повышение креатинина в крови выше 1,5 ммоль/л), печеночной недостаточности, гипоксических состояниях любой этиологии, а также при злоупотреблении алкоголем. Следует воздержаться от назначения препарата в период беременности и лактации. Временная отмена бигуанидов показана за один-два дня до рентгеноконтрастных исследований из-за риска развития острой почечной недостаточности и за пять – семь дней до операций с общей анестезией из-за усиления гипоксии. С осторожностью метформин следует назначать пожилым пациентам со сниженной тощей массой тела, концентрация креатинина у которых обманчиво низка и ее падение не отражает истинного снижения скорости гломерулярной фильтрации.
Суточная доза метформина не должна быть ниже 1500 мг. Во избежание полипрагмазии может применяться метформин пролонгированного действия.
Недостижение целевого уровня постпрандиальной гликемии на фоне лечения метформином свидетельствует о значительном нарушении функциональной активности бета-клеток, относительном дефиците инсулина. В этих случаях показана комбинация метформина и сахароснижающего препарата с другим механизмом действия. В первую очередь это комбинации с производными сульфонилмочевины. Последние способны усиливать секрецию инсулина.
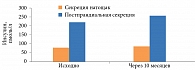
Гликлазид (Диабетон МВ) в отличие от других производных сульфонилмочевины восстанавливает раннюю фазу секреции инсулина. Это способствует не только снижению тощаковой гликемии, но и постпрандиальной. Результаты исследования действия Диабетона МВ на секрецию инсулина, длившегося десять месяцев, показали, что на фоне приема препарата уровень инсулина натощак оставался на исходном уровне и достоверно повышалась его постпрандиальная секреция (рис. 3) [13]. Это обеспечивало эффективный контроль постпрандиальной гликемии при низком риске развития гипогликемических состояний.
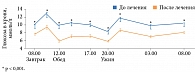
Высокий терапевтический эффект Диабетона МВ был продемонстрирован в исследовании P.J. Guillausseau и соавт. Через 70 дней терапии препаратом отмечено статистически достоверное снижение гликемии натощак и постпрандиальной гликемии (рис. 4) [14].
Первым среди ПССП второго поколения считается глибенкламид, обладающий выраженным сахароснижающим эффектом. Однако он медленно всасывается, характеризуется постепенным нарастанием сахароснижающего эффекта, в связи с чем глибенкламид принимается за 30–40 минут до еды, не оказывает выраженного влияния на формирование первой фазы секреции инсулина.
В проведенном F. Gregorio и соавт. в 1992 г. [15] сравнительном исследовании влияния препаратов сульфонилмочевины на функцию альфа- и бета-клеток продемонстрировано, что все ПССП стимулируют функцию бета-клеток, однако гликлазид вызывает немедленный двухфазный инсулиновый ответ, в то время как глибенкламид – замедленный (только во второй фазе).
Гликлазид обеспечивает двухфазный инсулиновый ответ с продолжительностью первой фазы 8 минут; приводит к снижению секреции инсулина во второй фазе, уровень которого уменьшается до базального в течение 20 минут (рис. 5) [16].
В последние годы широкое распространение получили фиксированные комбинации метформина с другими антидиабетическими препаратами, в частности с производными сульфонилмочевины. Однако слабым звеном любой фиксированной комбинации является увеличение дозы одного из компонентов препарата при необходимости увеличения дозы другого. Так, в фиксированных комбинациях при повышении суточной дозы метформина до 2000 мг необходимо контролировать повышение суточной дозы сульфонилмочевины. В этой связи необходимо учитывать, что сахароснижающий эффект препаратов сульфонилмочевины наиболее выражен при назначении половины дозы и максимальных суточных доз следует избегать [17].
В данном контексте преимущества имеют свободные комбинации метформина и производных сульфонилмочевины.
В 1999 г. F. Gregorio и соавт. сравнивали эффективность и безопасность двух схем лечения: повышение дозы препаратов сульфонилмочевины и добавление метформина – у пациентов пожилого возраста с плохо контролируемым СД 2 типа. В многоцентровое клиническое исследование было включено 174 пациента старше 70 лет с хорошо сохраненной функцией почек, стабильным уровнем гликемии натощак 11 ммоль/л и/или HbA1c ≥ 9%. Длительность исследования составила 18 месяцев.
Пациенты были рандомизированы на две группы. В первой (n = 85) для достижения компенсации углеводного обмена производилась титрация дозы сульфонилмочевины до максимальной, во второй (n = 89) – в схему лечения добавлен метформин.
В течение первого месяца в обеих группах отмечено аналогичное улучшение гликемии, в течение третьего месяца – аналогичное снижение HbA1c.
В первой группе уровень глюкозы натощак снизился с 14,21 ± 0,49 до 9,88 ± 0,21 ммоль/л, среднесуточный показатель глюкозы – с 14,87 ± 0,27 до 10,69 ± 0,19 ммоль/л, HbA1c – с 10,32 ± 0,13 до 8,66 ± 0,13%. Во второй группе уровень глюкозы натощак снизился с 14,59 ± 0,61 до 9,05 ± 3,72 ммоль/л, среднесуточный показатель глюкозы – с 15,09 ± 0,29 до 10,32 ± 0,21 ммоль/л, HbA1c – с 10,33 ± 0,13 до 8,77 ± 0,12%. Для всех полученных значений р < 0,0005.
У пациентов второй группы отмечено уменьшение уровня холестерина липопротеинов низкой плотности (р < 0,05) и увеличение уровня холестерина липопротеинов высокой плотности (p < 0,02).
В первой группе значительно увеличилась активность маркеров функции тромбоцитов (p < 0,01). Во второй, наоборот, произошло значительное снижение маркеров функции тромбоцитов (тромбоцитарный фактор 4, бета-тромбоглобулин, p < 0,01), генерации тромбина (фибринопептид А, фрагмент протромбина F1+2, D-димер, p < 0,01), повышение тканевого активатора плазминогена (активность ингибитора активатора плазминогена 1, p < 0,001).
По мнению авторов, полученные результаты свидетельствуют о том, что как высокие дозы сульфонилмочевины, так и комбинация малых доз сульфонилмочевины с метформином являются эффективными и безопасными, в частности, у пациентов пожилого возраста. Метформин противодействует нескольким факторам сердечно-сосудистого риска. Однако при назначении препарата следует учитывать общие противопоказания к его применению [18].
Согласно рекомендациям Ассоциации кардиологов Бразилии наиболее безопасным среди препаратов сульфонилмочевины считается гликлазид. Препарат обладает дополнительными вазопротективными эффектами [19]. В датских рекомендациях за 2013 г. указано, что медикаментозное лечение СД должно быть поэтапным и, если целевой показатель HbA1c не достигнут, следует добавить препарат сульфонилмочевины. При этом гликлазид должен быть препаратом первого выбора [20].
A.M. Mkrtumyan
Moscow State University of Medicine and Dentistry named after A.I. Evdokimov
Contact person: Ashot Musaelovich Mkrtumyan, vagrashot@mail.ru
Metformin is the first-choice drug in type 2 diabetes mellitus. However, in case of contra-indications and need to intensify therapy sulfonylurea derivatives come to the fore. Here, benefits of using gliclazide (Diabeton MB) belonging to this drug group as well as data on its efficacy and safety as monotherapy or combination therapy are presented.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.