Факторы риска развития макулопатии и ретинопатии у беременных с сахарным диабетом 1-го и 2-го типов
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Ретроспективно проанализированы амбулаторные карты 195 беременных в возрасте от 18 до 41 года (средний возраст – 28 лет), обратившихся в Московский областной научно-исследовательский клинический институт (МОНИКИ) им. М.Ф. Владимирского в 2016–2020 гг. Критериями включения в ретроспективное одноцентровое исследование стали подтвержденный диагноз сахарного диабета (СД) 1-го и 2-го типов, беременность. Для достижения цели исследования изучали частоту встречаемости сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов, ее взаимосвязь с уровнем гликированного гемоглобина, а также потенциальное влияние типа и длительности СД, возраста и кратности родов на риск формирования сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов.
Результаты. Из обратившихся в МОНИКИ 77% беременных имели СД 1-го типа, 23% – СД 2-го типа. ДР в момент обращения в МОНИКИ зафиксирована у 36 и 13%, в третьем триместре беременности – у 37 и 17% пациенток с СД 1-го и 2-го типа соответственно. Структура ДР у беременных с СД 1-го типа в момент обращения в процентном соотношении была следующая: непролиферативная ДР (НДР) – 14%, препролиферативная ДР (преПДР) – 6%, пролиферативная ДР (ПДР) – 16%. В третьем триместре определялся прирост на 2%, преПДР– на 8% и ПДР – на 18%. У беременных с СД 2-го типа в момент обращения НДР составила 9%, преПДР – 3%, ПДР – 1%. В третьем тримеcтре определялся прирост на 4–1%, преПДР – на 7%, ПДР – на 2%.
При оценке риска развития ретинопатии и макулопатии на основании демографических и общеклинических данных у беременных с СД 1-го и 2-го типов наиболее информативными предикторами во всех триместрах были тип СД, наличие нефропатии, уровень гликированного гемоглобина и количество беременностей в анамнезе.
Выводы. Полученные результаты демонстрируют риски формирования/прогрессирования ДР во время беременности. При постановке на учет необходимо обращать внимание на информативные предикторы: уровень гликированного гемоглобина > 8,3%, количество беременностей – более двух, наличие нефропатии, тип СД.
Материал и методы. Ретроспективно проанализированы амбулаторные карты 195 беременных в возрасте от 18 до 41 года (средний возраст – 28 лет), обратившихся в Московский областной научно-исследовательский клинический институт (МОНИКИ) им. М.Ф. Владимирского в 2016–2020 гг. Критериями включения в ретроспективное одноцентровое исследование стали подтвержденный диагноз сахарного диабета (СД) 1-го и 2-го типов, беременность. Для достижения цели исследования изучали частоту встречаемости сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов, ее взаимосвязь с уровнем гликированного гемоглобина, а также потенциальное влияние типа и длительности СД, возраста и кратности родов на риск формирования сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов.
Результаты. Из обратившихся в МОНИКИ 77% беременных имели СД 1-го типа, 23% – СД 2-го типа. ДР в момент обращения в МОНИКИ зафиксирована у 36 и 13%, в третьем триместре беременности – у 37 и 17% пациенток с СД 1-го и 2-го типа соответственно. Структура ДР у беременных с СД 1-го типа в момент обращения в процентном соотношении была следующая: непролиферативная ДР (НДР) – 14%, препролиферативная ДР (преПДР) – 6%, пролиферативная ДР (ПДР) – 16%. В третьем триместре определялся прирост на 2%, преПДР– на 8% и ПДР – на 18%. У беременных с СД 2-го типа в момент обращения НДР составила 9%, преПДР – 3%, ПДР – 1%. В третьем тримеcтре определялся прирост на 4–1%, преПДР – на 7%, ПДР – на 2%.
При оценке риска развития ретинопатии и макулопатии на основании демографических и общеклинических данных у беременных с СД 1-го и 2-го типов наиболее информативными предикторами во всех триместрах были тип СД, наличие нефропатии, уровень гликированного гемоглобина и количество беременностей в анамнезе.
Выводы. Полученные результаты демонстрируют риски формирования/прогрессирования ДР во время беременности. При постановке на учет необходимо обращать внимание на информативные предикторы: уровень гликированного гемоглобина > 8,3%, количество беременностей – более двух, наличие нефропатии, тип СД.
Введение
Неуклонный рост заболеваемости сахарным диабетом (СД) в мире и повышение качества оказания диабетологической помощи способствуют увеличению числа женщин репродуктивного возраста среди больных СД.
Известны три важных фактора прогрессирования диабетической ретинопатии (ДР) во время беременности: дебют СД, степень тяжести ретинопатии до зачатия и тщательность метаболического контроля [1]. Преходящие зрительные дисфункции во время беременности могут сопровождаться физиологическими или патологическими изменениями, которые обусловливают генерализацию офтальмологической патологии или модификацию имеющихся состояний [2, 3].
Взаимосвязь сложной совокупности факторов у беременных с СД, а именно интенсивной инсулинотерапии с эпизодами транзиторной макулопатии, воздействие токсичных продуктов гликации протеинов, ухудшение состояния микроциркуляторного русла глазного дна вследствие нарушения его ауторегуляции в результате гормональной атаки, развитие диабетического макулярного отека, давность заболевания СД и вызванных им микрососудистых нарушений, а также разрушающее воздействие гипертензии в уже измененном ретинальном кровотоке в совокупности приводят к прогрессированию ДР.
Систематический обзор 2022 г. [4] продемонстрировал формирование ДР в 52,3 случая на 100 беременных с СД 1-го типа, а в послеродовом периоде – 57,8 случая. В единичных статьях освещены вопросы распространенности ДР у беременных с СД 2-го типа [5].
Поскольку СД 1-го и 2-го типов становится все более распространенным среди беременных, требуются дополнительные исследования информативных предикторов в аспекте демографических и общеклинических данных, определяющих риск развития ДР.
Цель – выявить информативные предикторы прогнозирования риска развития ДР на основании анализа демографических и общеклинических данных.
Материал и методы
Одноцентровое ретроспективное когортное исследование проводилось на базе Московского областного научно-исследовательского клинического института (МОНИКИ) им. М.Ф. Владимирского. Проведена обширная выборка медицинской документации 195 беременных в возрасте 18–41 года (средний возраст – 28 лет), первородящих/повторнородящих, с СД 1-го и 2-го типов, обратившихся в эндокринологическое и офтальмологическое отделения и консультативно-диагностический центр МОНИКИ в 2016– 2020 гг. Проанализированы частота встречаемости сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов, ее взаимосвязь с уровнем HbA1c, а также возможное влияние длительности СД, возраста и кратности родов на риск формирования сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов.
Полученные результаты сведены в электронные таблицы MS Excel, использованы пакеты программ Office Std. 2016 (Microsoft Excel 2016 (16.0.7927.1017)), STATISTICA 13.3, GraphPadPrism 9 version 9.4.1 (458). Значимость различий между группами оценивали непараметрическими методами – с помощью U-критерия Манна – Уитни. Сравнение между группами проводилось с использованием критерия Шеффе, внутри групп – критерия Вилкоксона с поправкой Бонферрони. Статистические взаимосвязи устанавливали с учетом коэффициента корреляции Спирмена (rs). Различие считалось статистически значимым при p < 0,05.
Результаты
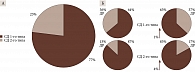
Количество обращений беременных с СД 1-го и 2-го типов достигло 195 случаев, из них 151 (77%) – с СД 1-го типа, 44 (23%) – с СД 2-го типа (рис. 1).
Как показал анализ данных, распространенность ДР у беременных при СД 1-го типа составила 36% (108 глаз), при СД 2-го типа – 13% (12 глаз) (рис. 1), что на 7 и 1% выше данных Федерального регистра СД. В третьем триместре ДР достигла 37 и 17% соответственно.
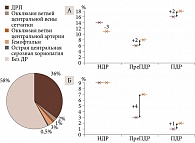
Кроме ДР ретроспективно обнаружено формирование у 21 женщины (21 глаз) сосудистой патологии заднего отрезка глаз – на 9 глазах во втором триместре беременности, на 12 глазах – в третьем (рис. 2). У 10 беременных с пролиферативной ретинопатией зафиксированы рецидивирующие гемофтальмы – 5,38% от общей совокупности глаз беременных с СД 1-го и 2-го типов.
В структуре сосудистой ретинальной патологии представлены: окклюзия ветвей центральной вены сетчатки (ЦВС) – 7 беременных (7 глаз), окклюзия нижневисочной ветви центральной артерии сетчатки – 2 беременные (2 глаза), острая центральная серозная хориопатия – 2 беременные (2 глаза). Окклюзии ветвей ЦВС у 7 беременных представлены окклюзиями верхневисочных ветвей ЦВС – 2 глаза, окклюзиями нижневисочной ветви ЦВС – 1 глаз, окклюзией верхненосовых ветвей ЦВС – 4 глаза.
Анализ данных распространенности ДР в третьем триместре показал новые случаи ретинопатии у беременных с СД 1-го типа – 1%, у пациенток с СД 2-го типа – 4%, утяжеление стадий ДР на 2%, препролиферативная ДР (преПДР) – 8% и пролиферативная ДР (ПДР) – 18%. У беременных СД 2-го типа в третьем триместре определялся прирост на 4–1%, преПДР – 7%, ПДР – 2%.
Таким образом, ретроспективный этап исследования частоты формирования сосудистой ретинальной патологии у беременных с СД 1-го и 2-го типов выявил 33,5% случаев, причем у беременных с СД 1-го типа ДР сформировалась на 116 (37,4%) глазах, у беременных с СД 2-го типа – на 15 (17%).
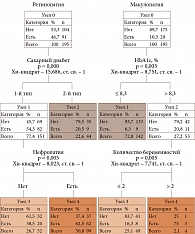
Для разделения беременных с СД 1-го и 2-го типов на категории низкого, среднего и высокого риска развития макулопатии и ретинопатии было построено «дерево» решений на основании демографических и общеклинических результатов. Все «решающие правила» обеспечивали статистически значимый результат (рис. 3). Алгоритм развития макулопатии и ретинопатии, основанный на демографических и общеклинических данных (рис. 3), определил, что при оценке риска макулопатии у беременных с СД 1-го и 2-го типов наиболее информативны такие предикторы, как уровень гликированного гемоглобина (во всех триместрах беременности) и количество беременностей в анамнезе. При уровне гликированного гемоглобина ≤ 8,3% беременную относят к категории низкого риска. Если показатель гликированного гемоглобина > 8,3%, а беременностей две и менее, беременную причисляют к группе среднего риска развития макулопатии. Если уровень гликированного гемоглобина > 8,3%, а беременностей более двух, пациентку относят к группе высокого риска развития макулопатии.
При оценке риска ретинопатии у беременных с СД 1-го и 2-го типов наиболее информативны такие предикторы, как тип СД и наличие нефропатии. При СД 2-го типа беременную относят к группе низкого риска развития ретинопатии. При СД 1-го типа и отсутствии нефропатии говорят о группе среднего риска. При наличии СД 2-го типа и нефропатии беременную причисляют к группе высокого риска развития ретинопатии.
Выводы
Полученные данные демонстрируют риск формирования/прогрессирования ДР во время беременности.
ДР в момент обращения в МОНИКИ составила 36% у беременных с СД 1-го типа и 13% – с СД 2-го типа, в третьем триместре беременности показатели достигли 37 и 17% соответственно.
Анализ структуры ДР по триместрам показал прирост на 2%, преПДР – 8%, ПДР – 18%. У беременных с СД 2-го типа в третьем триместре определялся более выраженный прирост – 4–1%, преПДР – 7%, ПДР – 2%.
При постановке на учет необходимо обращать внимание на информативные предикторы: тип СД, уровень гликированного гемоглобина (> 8,3%), количество беременностей, наличие нефропатии.
Ye.N. Khomyakova, PhD
M.F. Vladimirsky Moscow Regional Research Clinical Institute
Contact person: Yelena N. Khomyakova, veritas.elena@gmail.com
The aim is to identify informative predictors of predicting the risk of developing diabetic retinopathy (DR) based on the analysis of demographic and general clinical data.
Material and methods. The outpatient records of 195 pregnant women aged 18 to 41 years (average age – 28 years) who applied to M.F. Vladimirsky Moscow Regional Research Clinical Institute (MONIKI) in 2016–2020 were retrospectively analyzed. The criteria for inclusion in a retrospective single-center study were a confirmed diagnosis of type 1 and type 2 diabetes mellitus (DM), pregnancy. To achieve the aim of the study, the frequency of occurrence of vascular retinal pathology in pregnant women with type 1 and type 2 diabetes, its relationship with the level of glycated hemoglobin, as well as the potential effect of the type and duration of diabetes, age and frequency of childbirth on the risk of formation of vascular retinal pathology in pregnant women with type 1 and type 2 diabetes2 types.
Results. Of those who applied to MONIKI, 77% of pregnant women had type 1 diabetes, 23% had type 2 diabetes. DR at the time of treatment in MONIKI was recorded in 36 and 13%, in the third trimester of pregnancy – in 37 and 17% of patients with type 1 and type 2 diabetes, respectively. The structure of DR in pregnant women with type 1 diabetes at the time of treatment was as follows: non-proliferative DR (NDR) – 14%, preproliferative DR (prePDR) – 6%, proliferative DR (PDR) – 16%. In the third trimester, an increase of 2% was determined, prePDR – by 8% and PDR – by 18%. In pregnant women with type 2 diabetes at the time of treatment, PDR was 9%, prePDR - 3%, PDR – 1%. In the third trimester, an increase of 4–1% was determined, prePDR – by 7%, PDR – by 2%.
When assessing the risk of developing retinopathy and maculopathy based on demographic and general clinical data in pregnant women with type 1 and type 2 diabetes, the most informative predictors in all trimesters were the type of diabetes, the presence of nephropathy, the level of glycated hemoglobin and the number of pregnancies in the anamnesis.
Conclusions. The results obtained demonstrate the risks of the formation/progression of DR during pregnancy. When registering, it is necessary to pay attention to informative predictors: the level of glycated hemoglobin > 8.3%, the number of pregnancies – more than two, the presence of nephropathy, type of DM.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.