количество статей
7404
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Фармакотерапия сахарного диабета 2 типа: что нового?
Эффективная фармакотерапия. Эндокринология. СПЕЦВЫПУСК №1.
- Аннотация
- Статья
- Ссылки
В статье обсуждаются вопросы эффективности и безопасности сахароснижающей терапии препаратами сульфонилмочевины. На примере данных исследований UKPDS, ACCORD, VADT и ADVANCE рассматриваются различные стратегии достижения контроля гликемии и профилактики микро- и макрососудистых осложнений у больных сахарным диабетом (СД) 2 типа. Описан клинический случай применения гликлазида MB (Диабетон MB) у пациента с СД 2 типа и высоким сердечно-сосудистым риском. Показано, что терапия Диабетоном MB в комбинации с метформином эффективна в достижении целевого уровня HbA1c, обеспечивает постоянный гликемический контроль, минимизирует частоту гипогликемий, безопасна в отношении диабетических осложнений. Удобная форма Диабетона MB 60 мг повышает приверженность пациентов лечению.

Таблица 1. Риск развития первого инфаркта миокарда на фоне применения различных сахароснижающих препаратов*
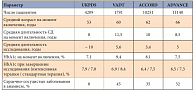
Таблица 2. Сравнительная характеристика исследований UKPDS, ACCORD, VADT и ADVANCE
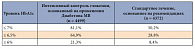
Таблица 3. Доля пациентов с СД 2 типа, достигших целевых уровней HbA1c на момент завершения исследования ADVANCE
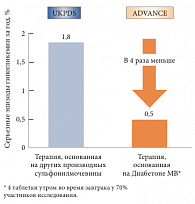
Рис. 1. Частота тяжелых гипогликемий в исследованиях ADVANCE и UKPDS

Рис. 2. Годовые уровни развития микро- и макрососудистых событий в зависимости от средней концентрации HbА1с в исследовании ADVANCЕ

Рис. 3. Годовые уровни смертности в зависимости от средней концентрации HbA1с в исследовании ADVANCE
Появление в последние годы большого числа сахароснижающих препаратов с различными механизмами действия до некоторой степени облегчило лечение СД 2 типа. При выборе препарата необходимо учитывать такие характеристики, как сахароснижающая эффективность, пути метаболизма и выведения, безопасность, дополнительные метаболические эффекты. Серьезную проблему, особенно при лечении пациентов старшей возрастной группы, представляют осложнения сахароснижающей фармакотерапии – гипогликемические состояния [7, 8, 9].
Следует отметить наличие высокого риска сердечно-сосудистых осложнений у пациентов с СД 2 типа [11]. Так, распространенность ИБС среди больных СД 2 типа в 2–4 раза выше, чем в среднем в популяции, риск развития острого инфаркта миокарда – в 6–10 раз, а мозговых инсультов – в 4–7 раз [3, 10]. Это обусловливает высокие требования к кардиоваскулярной безопасности препаратов (табл. 1). Кроме того, необходимо учитывать пути метаболизма препарата, характеристики его метаболитов, поскольку при нарушении функции печени и почек использование некоторых препаратов ограничено [12]. Например, противопоказанием для назначения метформина является скорость клубочковой фильтрации (СКФ) менее 60 мл/мин, уровень креатинина в сыворотке выше 124 мкмоль/л для женщин и 133 мкмоль/л для мужчин [4, 5].
Результаты ключевых исследований – United Kingdom Prospective Diabetes Study (UKPDS), Action to Control Cardiovascular Risk in Diabetes (ACCORD), Veterans Affairs Diabetes Trial (VADT) и Action in Diabetes and Vascular Disease (ADVANCE) – позволили значительно расширить наши представления о природе, эволюции и последствиях СД 2 типа и явились важным вкладом в решение проблемы контроля гликемии. Данные этих исследований заслуживают пристального внимания и должны учитываться в повседневной клинической практике [7, 8, 13, 14]. В британском проспективном исследовании диабета UKPDS, в котором принимали участие пациенты с впервые выявленным СД 2 типа (то есть без тяжелых осложнений), были продемонстрированы преимущества жесткого и непрерывного контроля гликемии как надежного метода профилактики хронических диабетических осложнений [14, 15]. В ходе исследования было установлено, что риск развития заболеваний, обусловленных макро- и микрососудистыми осложнениями диабета, был ниже именно у тех пациентов, у которых был достигнут лучший контроль гликемии, более того, любое снижение уровня HbA1c способствовало уменьшению сосудистого риска. Согласно результатам долговременного (20 лет) наблюдения пациентов, участвовавших в UKPDS, в группе лиц, изначально получавших интенсивную сахароснижающую терапию, наблюдались более низкие показатели сердечно-сосудистой смертности по сравнению с теми пациентами, у которых применялся стандартный терапевтический подход [15, 16].
В других исследованиях, в отличие от UKPDS, участвовали пациенты со средней длительностью заболевания 8–10 лет и факторами риска развития сердечно-сосудистой патологии [7, 8, 17] (табл. 2). Подчеркнем: именно такой профиль больного с СД 2 типа чаще всего встречается в повседневной практике.
Как продемонстрировали результаты исследования VADT, достижение целей гликемического контроля должно осуществляться менее агрессивно [13]. Итоги исследования ACCORD позволяют предположить, что интенсивное лечение, направленное на достижение целевого уровня HbA1c ≤ 6%, может иметь опасные последствия, по крайней мере у лиц старшего возраста с заболеваниями сердечно-сосудистой системы или с многочисленными факторами кардиоваскулярного риска [7, 8]. Однако следует отметить, что применявшаяся в исследовании ACCORD терапевтическая тактика сопровождалась достаточно быстрым темпом снижения HbA1c: в течение года показатель снизился с 8,3 до 6,4% (на 1,9%).
Результаты исследования ADVANCE, в котором изучалось применение гликлазида МВ
(Диабетон МВ) – препарата сульфонилмочевины нового поколения – открывают новые перспективы в лечении СД 2 типа и профилактике сосудистых осложнений, в том числе у пациентов с высоким сердечно-сосудистым риском [7, 17]. В исследовании ADVANCE уровень HbA1c снижался постепенно в группе интенсивного контроля (терапия основывалась на применении Диабетона МВ) в среднем до показателя 6,5% (результат квалифицировался как достижение поставленной цели). У пациентов в группе стандартного лечения уровень HbA1c удалось снизить в среднем до 7,3%. Важно, что режим интенсивного контроля гликемии, основанный на использовании Диабетона МВ, позволил достичь целевого значения HbA1c 6,5% у гораздо большего числа пациентов с СД 2 типа, чем стандартное лечение (табл. 3). В соответствии с предложенной схемой титрования дозы на момент завершения периода наблюдения большинство пациентов (70%) в группе интенсивного контроля получали Диабетон МВ в дозе 120 мг в сутки утром во время завтрака.
В целом проблема выбора оптимального сахароснижающего препарата у пациента с СД 2 типа по-прежнему остается весьма актуальной для практического здравоохранения. Рассмотрим вопросы подбора сахароснижающей терапии на примере случая применения Диабетона МВ у пациента с СД 2 типа.
Пациент В., 52 года
Жалобы: на общую слабость, периодическую потливость во второй половине дня, которые сопровождаются чувством голода, прибавку в весе, повышенный аппетит.
Анамнез. В 2005 г. диагностирован СД 2 типа, наряду с немедикаментозными методами рекомендован метформин с постепенным увеличением дозы до 2000 мг/сут, уровень гликемии находился в пределах 7,0–11,0 ммоль/л. Год назад был назначен глибенкламид. В начале 2011 г. по результатам ЭКГ диагностирован инфаркт миокарда неустановленной давности. Пациент работает руководителем предприятия; курит (до 2 пачек в день).
Сопутствующие заболевания: гипертоническая болезнь с 2002 г.
При физикальном обследовании выявлено: состояние больного удовлетворительное, ИМТ 30,2 кг/м², окружность талии 100 см. Кожные покровы чистые, видимых отеков нет. При аускультации легких и сердца изменений не выявлено. Частота дыхательных движений (ЧДД) – 19 в минуту. Частота сердечных сокращений (ЧСС) – 80 в минуту. Артериальное давление (АД) – 140/80 мм рт. ст. Живот при пальпации мягкий, безболезненный, печень не увеличена. Симптом поколачивания отрицателен с обеих сторон.
Текущая терапия. Глибенкламид 10,5 мг в сутки, метформин 1000 мг 2 раза в сутки, Небиволол 10 мг/сут, Эналаприл 20 мг/сут, ацетилсалициловая кислота 100 мг.
При проведении лабораторных исследований получены следующие результаты: гликемия натощак – 9,1 ммоль/л, HbA1c – 7,9%; суточная микроальбуминурия (МАУ) – 192 мг/сут; биохимический анализ: общий белок – 76,6 г/л, билирубин общий – 5,65 ммоль/л, мочевина – 7,8 ммоль/л, креатинин – 122 мкмоль/л, АЛТ – 55 ЕД/л, АСТ – 48 ЕД/л, амилаза – 70 ЕД/л, глюкоза – 8,3 ммоль/л, ХС – 5,9 ммоль/л, ТГ – 2,8 ммоль/л, ХС ЛПВП – 1,1 ммоль,/л, ХС ЛПНП – 3,5 ммоль/л, СКФ – 62 мл/мин/1,73м². Консультация окулиста, заключение: OD –препролиферативная ретинопатия, OS – непролиферативная ретинопатия.
Пациенту была назначена комбинированная сахароснижающая терапия, одним из компонентов которой являлся глибенкламид. Функционирование бета-клеток поджелудочной железы играет ключевую роль как в течении СД 2 типа, так и в ответе на все виды терапии [5, 18]. Наличие в островках Лангерганса достаточного количества функционально активных бета-клеток является необходимым условием реализации фармакологического эффекта препаратов сульфонилмочевины (ПСМ), наиболее известных и широко применяемых в терапии СД 2 типа. Важно, что ПСМ позволяют быстро снизить уровень гликемии у больных СД 2 типа. Применяющиеся в клинической практике сахароснижающие препараты эффективны в отношении контроля гликемии, однако по уровню безопасности они существенно отличаются друг от друга [4, 6]. Гликемический профиль нашего пациента свидетельствует о выраженных колебаниях гликемии в течение дня (от 3,1 до 13,5 ммоль/л), тем более что пациент отмечал симптомы гипогликемии: периодическое чувство голода, усиление потливости во второй половине дня. Хорошо известно, что гипогликемия является лимитирующим фактором любой сахароснижающей терапии. К примеру, глибенкламид – высокоэффективный препарат в снижении гликемии, что обусловлено низкой обратимостью связывания препарата с SUR-рецептором. Длительная связь с рецептором приводит к пролонгированной секретогенной активности и гиперинсулинемии, что чревато высоким риском развития гипогликемий, а в прогностическом плане – быстрым истощением функции бета-клеток [19, 20]. Это особенно опасно для пациентов с высоким сердечно-сосудистым риском [6, 8, 21].
Особого внимания заслуживает тот факт, что стратегия достижения гликемического контроля, предложенная в исследовании ADVANCE и основанная на применении Диабетона МВ, ассоциировалась с очень низким риском гипогликемий при одновременном обеспечении эффективного контроля гликемии у пациентов с СД 2 типа [7, 17]. Более того, в ходе исследования ADVANCE было зафиксировано вчетверо меньше эпизодов гипогликемий, чем в исследовании UKPDS, при этом пациенты группы интенсивного контроля в исследовании ADVANCE достигли более низкого уровня HbA1c (рис. 1).
В данном клиническом случае важным обстоятельством, влияющим на выбор антидиабетической фармакотерапии, являлось наличие у пациента микроальбуминурии (стадия с относительно низким риском развития терминальной почечной недостаточности). Нарушение функции почек накладывает серьезные ограничения на выбор сахароснижающего препарата [4, 6]. В этой связи отметим: результаты ADVANCE продемонстрировали, что можно не только предотвратить прогрессирование диабетической нефропатии, но и вызвать ее обратное развитие у пациентов СД 2 типа старше 60 лет с высоким сердечно-сосудистым риском и длительным течением заболевания. Стратегия лечения СД 2 типа, основанная на применении Диабетона МВ, привела к снижению микроальбуминурии на 9% (р = 0,018), макроальбуминурии (протеинурии) на 30% (р < 0,001). Более того, в группе интенсивного контроля гликемии регрессия нефропатии отмечалась у 62% пациентов, при этом у большинства из них (57%) уровень альбуминурии нормализовался. Следует отметить, что ренопротективный эффект доказан только для пациентов с уровнем HbA1c < 7%, при более высоком уровне гликемии благоприятные почечные эффекты теряются. Все эти данные свидетельствуют о том, что применение Диабетона МВ позволяет решить еще одну важную задачу – улучшение отдаленных исходов СД 2 типа. Кроме того, опыт исследования ADVANCE показал, что Диабетон МВ в различных ситуациях обеспечивает эффективный и безопасный гликемический контроль, независимо от предшествующего лечения.
Успех фармакотерапии сахарного диабета 2 типа напрямую зависит от приверженности пациента лечению и четкого выполнения всех рекомендаций врача [5, 6]. Как правило, пациенты с СД 2 типа вынуждены ежедневно принимать не только сахароснижающие средства, но и, например, антигипертензивные, гиполипидемические препараты. С появлением новой формы Диабетона МВ 60 мг появилась реальная возможность повысить приверженность пациента лечению и улучшить контроль гликемии. Хороший гликемический контроль достигается при приеме 1–2 таблеток Диабетона МВ 60 мг утром 1 раз в сутки.
Новая форма гликлазида
Диабетон МВ 60 мг при сохранении всех преимуществ лекарственного средства с модифицированным высвобождением (однократный суточный прием, эффективный контроль гликемии, низкий риск гипогликемий, снижение рисков сердечно-сосудистых осложнений) обеспечивает дополнительную эффективность терапии благодаря простоте титрации дозы (максимальная терапевтическая доза 120 мг достигается приемом 2 таблеток). Кроме того, таблетку Диабетона МВ 60 мг можно делить пополам, что позволяет сохранить весь диапазон дозировок – от 30 мг до 120 мг. Препарат характеризуется отличной переносимостью даже в высоких дозах, при этом отмечается очень низкая частота гипогликемий.
В обсуждаемом клиническом случае наиболее целесообразным представляется назначение дополнительно к метформину Диабетона МВ 60 мг (1 таблетка) во время завтрака. Стоит принять во внимание, что спектр показаний к применению Диабетона МВ расширился в результате открытия новых положительных эффектов и механизмов действия препарата и на данный момент включает профилактику сосудистых осложнений СД 2 типа. Наличие в молекуле препарата азобициклооктановой группы обеспечивает антиоксидантные и вазопротекторные свойства Диабетона МВ [21, 22]. Следует отметить антиатерогенный эффект Диабетона МВ: в терапевтических концентрациях препарат значительно увеличивает время задержки между воздействием на ЛПНП прооксидантов и началом окисления. Этот эффект, как показало исследование, не воспроизводится при приеме других ПСМ.
При повторном обследовании пациента через 3 месяца удалось добиться снижения уровня HbA1c (7,3%), гипогликемических эпизодов не отмечалось. Через 6 месяцев уровень HbA1c составил 7,0%, улучшились показатели липидного спектра, уменьшилась концентрация креатинина в плазме крови (102 мкмоль/л), увеличилась СКФ (80 мл/мин/1,73м²), величина МАУ снизилась с 192 до 80 мг/сут, что явно указывает на нефропротективный эффект проводимой терапии Диабетоном МВ 60 мг. Пациенту было рекомендовано продолжить назначенную терапию.
Позволяет ли терапия с добавлением Диабетона MB длительно поддерживать контроль гликемии? Чтобы ответить на этот вопрос, обратимся к результатам исследования ADVANCE. Значения HbA1c, которые были достигнуты к концу первого года наблюдения в группе интенсивной терапии (6,5%), сохранялись на протяжении всего исследования – в течение 5 лет. Полученные результаты продемонстрировали клиническую и прогностическую эффективность Диабетона МВ: в рамках исследования ADVANCE показано, что уменьшение уровня HbA1c на 1% приводило к снижению риска микро- и макрососудистых событий на 26% и 22% соответственно, снижению сердечно-сосудистой смертности на 25%, общей смертности на 22% (рис. 2, 3). Стратегия интенсивного контроля гликемии имеет определяющее значение в снижении риска развития сосудистых осложнений, что позволяет рекомендовать Диабетон МВ в качестве препарата выбора среди ПСМ для терапии больных СД 2 типа, особенно с признаками сердечно-сосудистой патологии, перенесших сердечно-сосудистое событие, а также с выраженными факторами риска ССЗ.
В заключение подчеркнем: сахарный диабет 2 типа представляет серьезную угрозу здоровью населения Российской Федерации. Применение новой формы Диабетона МВ 60 мг позволяет решить основную задачу лечения пациентов с СД 2 типа: достижение и поддержание безопасного, долгосрочного контроля гликемии с целью снижения сосудистого риска и улучшения прогноза.
1. Adeghate E., Schattner P. et al. An update on the etiology and epidemiology of diabetes mellitus // Ann. N. Y. Acad. Sci. 2006. Vol. 1084. No 1. P. 1–29.
2. Ihnat M.A., Thorpe J.E., Ceriello A. Hypothesis: the 'metabolic memo- ry', the new challenge of diabetes // Diabet. Med. 2007. Vol. 24. No 6. P. 582–586.
3. Wild S., Roglic G., Green A., Sicree R., King H. Global prevalence of dia- betes: estimates for the year 2000 and projections for 2030 // Diabetes Care. 2004. Vol. 27. No 5. P. 1047–1053.
4. Kimmel B., Inzucchi S.E. Oral agents for type 2 diabetes: an update // Clin. Diabetes. 2005. Vol. 23. No 2. P. 64–76.
5. Schmitz O., Lund S. et al. Optimizing insulin secretagogue therapy in patients with type 2 diabetes: a randomized double-blind study with repaglinide // Diabetes Care. 2002. Vol. 25. No 2. P. 342–346.
6. Stumvoll M., Goldstein B.J., van Haeften T.W. Type 2 diabetes: prin- ciples of pathogenesis and therapy // Lancet. 2005. Vol. 365. No 9467. P. 1333–1146.
7. Dluhy R.G., McMahon G.T. Intensive glycemic control in the ACCORD and ADVANCE trials // N. Engl. J. Med. 2008. Vol. 358. No 24. P. 2630–2633.
8. Action to Control Cardiovascular Risk in Diabetes Study Group, Gerstein H.C. et al. Effects of intensive glucose lowering in type 2 diabe- tes // N. Engl. J. Med. 2008. Vol. 358. No 24. P. 2545–2559.
9. Trovati M., Burzacca S., Mularoni E., Massucco P., Cavalot F., Mattiello L., Anfossi G. Occurrence of low blood glucose concentrations during the afternoon in type 2 (non-insulin-dependent) diabetic patients on oral hypoglycaemic agents: importance of blood glucose monitoring // Dia- betologia. 1991. Vol. 34. No 9. P. 662–667.
10. Khaled A.A., Sekaran M., Ikram S.I. Type 2 diabetes and vascular com- plications: A pathophysiologic view // J. Biomed. Res. 2010. Vol. 21. No 2. P. 147–155.
11. Zoungas S. et al. Cardiovascular outcomes in type 2 diabetes: the im- pact of preventative therapies // Ann. N. Y. Acad. Sci. 2010. Vol. 1212. P. 29–40.
12. Philippe J., Raccah D. Treating type 2 diabetes: how safe are cur- rent therapeutic agents? // Int. J. Clin. Pract. 2009. Vol. 63. No 2. P. 321–332.
13. Duckworth W., Abraira C., Moritz T. et al; VADT Investigators. Glucose control and vascular complications in veterans with type 2 diabetes // N. Engl. J. Med. 2009. Vol. 360. No 2. P. 129–139.
14. Stratton I.M., Adler A.I. et al. Association of glycaemia with macro- vascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study // BMJ. 2000. Vol. 321. No 7258. P. 405–412.
15. Holman R.R., Paul S.K. et al. 10-year follow-up of intensive glucose control in type 2 diabetes // N. Engl. J. Med. 2008. Vol. 359. No 15. P. 1577–1589.
16. U.K. Prospective Diabetes Study (UKPDS) Group. Intensive blood- glucose control with sulphonylureas or insulin compared with con- ventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33) // Lancet. 1998. Vol. 352. No 9131. P. 837–853.
17. ADVANCE Collaborative Group, Patel A., MacMahon S., Chalm- ers J. et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes // N. Engl. J. Med. 2008. Vol. 358. No 24. P. 2560–2572.
18. Leahy J.L., Hirsch I.B., Peterson K.A., Schneider D. Targeting beta-cell function early in the course of therapy for type 2 diabetes mellitus // J. Clin. Endocrinol. Metab. 2010. Vol. 95. No 9. P. 4206–4216.
19. Aguilar-Bryan L. et al. Cloning of the beta cell high-affinity sulfonyl- urea receptor: a regulator of insulin secretion // Science. 1995. Vol. 268. No 5209. P. 423–426.
20. Guillausseau P.J. Hyperglycémie et hypoglycémiants: risques vasculai- res // Réal Cardiol. 2005. Vol. 207. P. 39–42.
21. Koro C.E. et al. Glycemic control from 1988 to 2000 among U.S. adults diagnosed with type 2 diabetes: a preliminary report // Diabetes Care. 2004. Vol. 27. No 1. P. 17–20.
22. Maddock H.L., Siedlecka S.M., Yellon D.M. Myocardial protection from either ischaemic preconditioning or nicorandil is not blocked by glicla- zide // Cardiovasc. Drugs Ther. 2004. Vol. 18. No 2. P. 113–119.
23. Jennings P.E. Vascular benefits of gliclazide beyond glycemic control // Metabolism. 2000. Vol. 49. No 10. Suppl. 2. P. 17–20.
24. Odegard P.S., Capoccia K. Mediation taking and diabetes: a system- atic review of the literature // Diabetes Educ. 2007. Vol. 33. No 6. P. 1014–1029.
25. Nathan D.M. et al. Management of hyperglycemia in type 2 diabetes: A consensus algorithm for the initiation and adjustment of therapy: a consensus statement from the American Diabetes Association and the European Association for the Study of Diabetes // Diabetes Care. 2006. Vol. 29. No 8. P. 1963–1972.
Новости на тему
02.02.2024
01.02.2023
22.08.2022 22:00:00
01.07.2022 08:00:00
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.