Глюкобай – эффективное средство для профилактики и лечения сахарного диабета типа 2
- Аннотация
- Статья
- Ссылки



Очевидно, что все больные СД типа 2 до манифестации заболевания проходят через фазу нарушения толерантности глюкозы (НТГ) (1). Суть НТГ была впервые распознана в 1979 г. Национальной группой изучения данных по диабету (NDDG) (2) и в том же году NDDG и Экспертным комитетом ВОЗ по диабету были предложены критерии диагностики НТГ, усовершенствованные в последствии (3). В настоящее время НТГ воспринимается как метаболическая стадия, являющаяся промежуточной между нормальным гомеостазом глюкозы и СД. Пересмотренные диагностические критерии НТГ представлены в таблице 1.
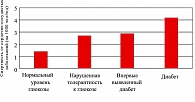
Пациенты с НТГ обычно имеют нормальные или близкие к норме показатели гликированного гемоглобина (HbA1c) (4), а потому воспринимаются не как клиническая реалия, а скорее всего, как фактор риска будущего диабета и середечно-сосудистых заболеваний (5). Однако исследования последних лет свидетельствуют о значительных метаболических нарушениях при НТГ, способных вызвать развитие поздних сосудистых осложнений, характерных для СД типа 2 (рисунок 1). Имеются доказательства того, что у лиц с НТГ нарушены процессы, подавляющие гепатическую продукцию глюкозы (6).
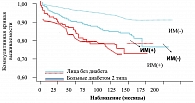
Это объясняется снижением ранней фазы секреции инсулина с одной стороны и нарушением процессов, подавляющих высвобождение глюкагона, с другой стороны. В ряде случаев, особенно у тучных пациентов, кроме всего включается инсулинорезистентность. Следствием инсулинорезистентности являются компенсаторная гиперинсулинемия для поддержания гомеостаза глюкозы, абдоминальное ожирение, дислипидемия с высокими уровнями триглицеридов, ЛПНП и низкими ЛПВП, артериальная гипертензия. НТГ тесно коррелирует с инсулинорезистентностью (3), а последняя напрямую вовлечена в патогенез СД типа 2. Распространенность НТГ значительно варьирует в зависимости от популяции и возраста. Так, в США среди лиц в возрасте от 20 до 44 лет НТГ наблюдается у 8%, в то время как среди лиц старше 65 лет – у 40% (7). Частота перехода НТГ в явный СД типа 2 составляет от 1,5-15% в год. Летальность от сердечно-сосудистых заболеваний у больных сахарным диабетом типа 2 в 2-4 раза, а от цереброваскулярных – в 2-3 раза превышает данный показатель в популяции не диабетиков той же возрастной группы. Есть исследования, свидетельствующие, что риск смерти от ИБС у больного с впервые установленным СД типа 2 равен риску смерти не диабетика, перенесшего инфаркт миокарда (рисунок 2). Задумываясь над этим, возникает вопрос: «Есть ли шанс избежать это? И если да, то как?». Многочисленными наблюдениями доказана необходимость достижения идеальной компенсации диабета для предупреждения и/или отсрочки поздних сосудистых осложнений. Критерии идеальной компенсации сахарного диабета типа 2 предполагают отсутствие глюкозы в моче, гликемию натощак – < 6,1 ммоль/л, постпрандиальную гликемию – < 7,5 ммоль/л, HbA1C –
< 6,5%, общий холестерин – < 4,5 ммоль/л, триглицериды натощак – <1,7 ммоль/л. Чрезвычайно важно поддерживать А/Д на уровне, не превышающем 130/85 мм рт. ст. Основные выводы UKPDS (проспективное исследование сахарного диабета, осуществленное в Великобритании) свидетельствуют, что достижение хорошей компенсации приводит к снижению:
-
всех связанных с диабетом осложнений на 12%;
-
инфаркта миокарда на 16%;
-
микрососудистых осложнений на 25%.
Однако не секрет, что у большинства больных СД типа 2 крайне трудно достичь хорошей компенсации углеводного обмена для отсрочки или предупреждения поздних, фатальных сосудистых осложнений. Кроме того, на лечение СД и его осложнений тратиться большая часть финансовых средств, вкладываемых в сферу здравоохранения (8). Поэтому финансовые средства, вкладываемые в здравоохранение необходимо использовать с максимальной эффективностью. Сегодня сахарный диабет в определенном смысле – неизлечимая болезнь (10) и вполне естественно, что значение профилактики заболевания в подобной ситуации возрастает. Вопросу профилактики сахарного диабета типа 2 уделяется очень мало внимания. Между тем, недавно проведенные исследования по профилактике диабета (Diabetes Prevention Study) показали, что достаточно умеренного снижения веса больных с НТГ, чтобы значительно уменьшить процент ее перехода в сахарный диабет (11). Заслуживающее внимания финское проспективное исследование по предупреждению диабета типа 2 (FDPS) показало, что изменение образа жизни снижает частоту перехода НТГ в явный СД. Сообщается что из 523 пациентов с ИМТ > 31кг/м2, СД типа 2 развился у 83 с НТГ, при этом, 26 случаев в группе изменивших образ жизни против 57 в контрольной группе (12). Эти данные свидетельствуют о том, что выявление и раннее лечение НТГ в популяциях высокого риска может значительно снизить заболеваемость СД типа 2 и предупредить или отсрочить развитие поздних сосудистых осложнений.
Рекомендации по изменению образа жизни должны учитывать индивидуальный расчет диеты для снижения массы тела, исключение курения, ограниченное потребление алкоголя, расширение физических нагрузок.
В обязательном порядке должны осуществляться ежедневные физические упражнения, каким бы преклонным не был возраст больного. При этом повышается поглощение глюкозы мышцами, чувствительность периферических тканей к инсулину, улучшается кровоснабжение органов и тканей, что приводит к снижению гипоксии – неминуемого спутника плохо компенсированного диабета в любом возрасте, особенно – в пожилом. Объем физических упражнений у пожилых, гипертоников и имеющих инфаркт миокарда в анамнезе должен определяться врачом. Если нет иных предписаний, то можно ограничиться ежедневной 30-минутной ходьбой (3 раза по 10 минут).
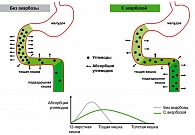
При НТГ возможности поджелудочной железы несколько снижены из-за развивающегося дефекта бета-клеток и поэтому, после еды или нагрузки глюкозой, уровень гликемии превышает допустимую норму. Предупреждение постпрандиальной гликемии без усиления секреции эндогенного инсулина, чьи отрицательные эффекты хорошо известны, возможно, ограничение всасывания углеводов в тонком кишечнике. Уникальным прандиальным регулятором, в данном случае, является препарат Глюкобай. Действующая субстанция Глюкобая – акарбоза – является псевдотетрасахаридом, которую получают биотехнологическим методом фильтрата культуры актиномицетов семейства актинопланации. Действие Глюкобая разворачивается в верхнем отделе тонкого кишечника, где он обратимо блокирует альфа-глюкозидазы (глюкоамилаза, сахараза, мальтаза) и тем самым препятствует ферментативному расщеплению поли- и олигосахаридов. Это предупреждает всасывание моносахаридов и снижает резкий подъем сахара крови после еды (рисунок 3). Ингибирование альфа-глюкозидазы Глюкобаем происходит по принципу конкуренции за активный центр фермента, расположенного на поверхности микроворсинок тонкого кишечника. Предотвращая подъем гликемии после приема пищи, Глюкобай достоверно снижает уровень инсулина в крови, что способствует улучшению качества метаболической компенсации, свидетельством которого является снижение уровня HbA1c.
Особый интерес представляет трехлетнее, многоцентровое, проспективное исследование, проведенное в Китае, по изучению профилактического эффекта акарбозы и метформина при НТГ (13, 14). Наблюдаемые пациенты были рандомизированы на 4 группы (таблица 2).
Пациенты контрольной – «К» группы обучались традиционным мерам профилактики сахарного диабета.
Пациентам группы «Д+У» было предписано соблюдение индивидуально рассчитанной диеты и физических нагрузок.
Пациенты в группе «А» получали Глюкобай в режиме 50 мг 3 раза в день.
Пациенты в группе «М» получали метформин в режиме 250 мг 3 раза в день.
Как видно из таблицы 2, ежегодная частота развития сахарного диабета в группе «А», получающих Глюкобай по 50 мг
3 раза в день составила всего 2%, против 4,1% в группе метформина (рисунок 4). Ежегодная частота развития сахарного диабета у пациентов, получавших Глюкобай, была почти в 6 раз ниже по сравнению с контрольной группой.
Не маловажное значение при выборе профилактического средства имеет безопасность препарата, позволяющего его применение в течение длительного времени. Глюкобай в организме не метаболизируется, практически не всасывается и потому не оказывает системного влияния. Элиминируясь из желудочно-кишечного тракта, он не влияет на почки.
Применение Глюкобая в качестве единственного перорального антидиабетического средства достаточно, чтобы вызвать существенное улучшение метаболических нарушений у больных СД типа 2, которые не компенсируются лишь одной диетой. В тех же случаях, когда подобная тактика не приводит к желаемым результатам, назначение Глюкобая с препаратами сульфонилмочевины приводит к существенному улучшению метаболических показателей. Это особенно важно для пожилых больных, не всегда готовых к переходу на инсулинотерапию. Такая комбинация значительно снижает дозу препаратов сульфонилмочевины. У больных СД типа 2, получавших инсулинотерапию, Глюкобай улучшал метаболическую компенсацию и повышал чувствительность тканей к инсулину за счет повышения экспрессии
Глют 4 преимущественно в мышечной ткани, что позволяет квалифицировать терапию Глюкобаем как патогенетически оправданную. В результате этого, суточная доза инсулина снижалась в среднем на 10 ед., в то время как у больных, получавших плацебо доза инсулина возрастала на 0,7 ед. При лечении явного сахарного диабета типа 2 доза Глюкобая может быть повышена до 300 мг в сутки в режиме 100 мг 3 раза в день с первым глотком пищи. С учетом того, что часть углеводов при лечении Глюкобаем не усваивается и выводится из организма с испражнениями, больные в весе не прибавляют, а даже в той или иной мере снижают его. Преимуществом Глюкобая является и то, что при монотерапии он не вызывает гипогликемии. Некоторых врачей настораживает такой побочный эффект Глюкобая, как метеоризм. Следует напомнить, что данное побочное явление заложено в механизме действия Глюкобая, ибо не расщепленные углеводы в дистальных отделах кишечника подвергаются брожению. Отсюда можно сделать вывод, что ограничение в диете углеводов сведет к минимуму данный побочный эффект. С другой стороны, для большинства пожилых больных со склонностью к запорам этот эффект является положительным, ибо регулирует стул без дополнительного приема слабительных. Наконец, для профилактических целей рекомендуемая доза Глюкобая в 50 мг 3 раза в сутки непосредственно перед едой или с первым глотком пищи, что, как правило, не вызывает значимых побочных эффектов.
Выводы
Глюкобай является эффективным и безопасным средством для лечения НТГ с целью профилактики сахарного диабета типа 2.
Глюкобай способен более эффективно предупреждать или замедлять развитие сахарного диабета типа 2 по сравнению с метформином и традиционными методами профилактики.
Для лечения НТГ и профилактики сахарного диабета типа 2 рекомендуется использование низких доз Глюкобая (50 мг х 3), что позволяет избежать побочных эффектов со стороны желудочно-кишечного тракта.
Глюкобай эффективно снижает постпрандиальную гликемию у больных сахарным диабетом типа 2 и может применяться как в виде монотерапии, так и в комбинации с препаратами сульфонилмочевины и инсулином в максимальной дозе (100 мг х 3).
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.