Контроль основных факторов сердечно-сосудистого риска у пациентов с сахарным диабетом 2 типа и синдромом диабетической стопы
- Аннотация
- Статья
- Ссылки
- English
Цель исследования: выявление факторов сердечно-сосудистого риска и анализ эффективности их контроля у больных СД 2 типа и синдромом диабетической стопы (СДС).
Материал и методы. Были обследованы 80 пациентов с СД 2 типа без ассоциированных ССЗ. Средний возраст больных составил 64,6 ± 9,2 года. Длительность СД 2 типа – 10,0 (4,0; 15,0) года.
Проведены клинический осмотр, лабораторное (клинический и биохимический анализ крови) и инструментальное (электрокардиография, ультразвуковое исследование брахиоцефальных артерий и артерий нижних конечностей, эхокардиография, объемная сфигмография) исследования.
Результаты. Частота выявления артериальной гипертензии составила 98,8% случаев, дислипидемии – 91,0%. Целевые значения артериального давления (АД) отмечены у 32,0% обследованных, холестерина липопротеинов низкой плотности (ХС ЛПНП) – у 26,0%. Гипотензивную терапию получали 80,0% больных, липидснижающую – 39,7%. В структуре медикаментозной терапии СД 2 типа наиболее часто назначаемым пероральным сахароснижающим препаратом был метформин. Инсулин достоверно чаще получали пациенты с СДС. Целевой уровень гликированного гемоглобина (HbA1с) имел место у 55,0%. У лиц с СДС зафиксированы достоверно более высокие цифры систолического и пульсового АД. Они в три раза реже достигали целевых значений АД.
Заключение. У больных СД 2 типа отмечается недостаточно эффективный контроль гликемии и основных факторов сердечно-сосудистого риска. Так, целевого значения HbA1с достигает каждый второй страдающий СД 2 типа, АД – каждый третий, ХС ЛПНП – каждый четвертый пациент.
Цель исследования: выявление факторов сердечно-сосудистого риска и анализ эффективности их контроля у больных СД 2 типа и синдромом диабетической стопы (СДС).
Материал и методы. Были обследованы 80 пациентов с СД 2 типа без ассоциированных ССЗ. Средний возраст больных составил 64,6 ± 9,2 года. Длительность СД 2 типа – 10,0 (4,0; 15,0) года.
Проведены клинический осмотр, лабораторное (клинический и биохимический анализ крови) и инструментальное (электрокардиография, ультразвуковое исследование брахиоцефальных артерий и артерий нижних конечностей, эхокардиография, объемная сфигмография) исследования.
Результаты. Частота выявления артериальной гипертензии составила 98,8% случаев, дислипидемии – 91,0%. Целевые значения артериального давления (АД) отмечены у 32,0% обследованных, холестерина липопротеинов низкой плотности (ХС ЛПНП) – у 26,0%. Гипотензивную терапию получали 80,0% больных, липидснижающую – 39,7%. В структуре медикаментозной терапии СД 2 типа наиболее часто назначаемым пероральным сахароснижающим препаратом был метформин. Инсулин достоверно чаще получали пациенты с СДС. Целевой уровень гликированного гемоглобина (HbA1с) имел место у 55,0%. У лиц с СДС зафиксированы достоверно более высокие цифры систолического и пульсового АД. Они в три раза реже достигали целевых значений АД.
Заключение. У больных СД 2 типа отмечается недостаточно эффективный контроль гликемии и основных факторов сердечно-сосудистого риска. Так, целевого значения HbA1с достигает каждый второй страдающий СД 2 типа, АД – каждый третий, ХС ЛПНП – каждый четвертый пациент.
В ближайшие десятилетия прогнозируется глобальный рост распространенности сахарного диабета (СД) [1]. Это связано как с увеличением численности и возраста населения, так и с нездоровым образом жизни, возрастающим бременем избыточного веса и ожирения [2]. Медико-социальная значимость СД в значительной степени обусловлена потенциально опасными для жизни микро- и макрососудистыми осложнениями, а также сопутствующими заболеваниями, такими как гипертония и дислипидемия [3, 4].
Наиболее распространенным типом диабета считается СД 2 типа, на долю которого приходится примерно 90% случаев [5]. У пациентов с СД 2 типа сердечно-сосудистый риск в два – четыре раза выше, а сердечно-сосудистые заболевания (ССЗ) возникают на 15 лет раньше, чем у лиц без диабета [2].
Лидирующее место среди осложнений СД 2 типа занимает синдром диабетической стопы (СДС), который встречается у 20–80% больных в возрасте от 20 до 75 лет [6]. Актуальность проблемы СДС обусловлена высокой распространенностью, высоким риском инвалидизации и смерти больных [7, 8]. Отсутствие своевременной диагностики и адекватного лечения СД 2 типа, а также ранние проявления нейропатии и сосудистые нарушения приводят к развитию критической ишемии и ампутации. Смертность при этом достигает 53% [9].
Таким образом, эффективное лечение СД 2 типа и надлежащий контроль факторов сердечно-сосудистого риска имеют определяющее значение для профилактики сердечно-сосудистых осложнений [3].
Контроль факторов сердечно-сосудистого риска предполагает проведение мероприятий, направленных на их раннее выявление, успешное снижение и по возможности полное устранение. Оценка и мониторинг сердечно-сосудистого риска проводятся в соответствии с актуальными на данный момент времени клиническими рекомендациями. Так, в 2021 г. эксперты Российской ассоциации эндокринологов (РАЭ) и Американской диабетической ассоциации установили цели лечения и контроля основных сердечно-сосудистых факторов риска, таких как гликированный гемоглобин (HbA1c), артериальное давление (АД) и уровень липидов в крови у пациентов с СД 2 типа [3, 4].
Несмотря на то что результаты популяционных исследований последних лет указывают на то, что смертность от всех причин и смертность от ССЗ среди лиц с диабетом снижается в странах с высоким уровнем дохода, экономическое и социальное бремя диабета по-прежнему остается значимым, особенно в странах со средним и низким уровнем дохода. Соблюдение стандартов оказания медицинской помощи, раннее выявление и своевременная коррекция факторов риска позволят снизить количество осложнений СД 2 типа, в том числе частоту развития СДС, экономические траты, а также улучшить качество жизни и прогноз у данной категории больных.
В связи с вышеизложенным целью нашего исследования стало выявление факторов сердечно-сосудистого риска и анализ эффективности их контроля у пациентов с СД 2 типа и СДС.
Материал и методы
Исследование было одобрено межвузовским комитетом по этике (протокол № 04-16 от 2016 г.).
В период c 2016 по 2019 г. в исследование было включено 80 больных СД 2 типа, из них 25% мужчин и 75% женщин.
В исследование включали лиц старше 18 лет, давших добровольное согласие и подписавших информированное согласие на участие.
Не включали в исследование пациентов с СД 1 типа, гипертонической болезнью третьей стадии и такими ассоциированными клиническими состояниями, как острое нарушение мозгового кровообращения, инфаркт миокарда, в том числе в анамнезе, фибрилляция предсердий, хроническая сердечная недостаточность, в том числе с сохраненной фракцией выброса левого желудочка, тяжелая хроническая болезнь почек со скоростью клубочковой фильтрации (СКФ) менее 30 мл/мин/1,73 м2, лиц с заболеваниями периферических артерий, которым требовалось хирургическое лечение, или ранее перенесших хирургическое лечение заболеваний нижних конечностей.
Проведены клинический осмотр со сбором жалоб и анамнеза, оценкой факторов риска, сенсорной периферической чувствительности, а также лабораторные исследования (клинический анализ крови и мочи, биохимический анализ крови с определением уровня глюкозы, HbA1с, мочевины, креатинина с последующим расчетом СКФ по формуле CKD-EPI, общего холестерина (ОХС), холестерина липопротеинов высокой плотности (ХС ЛПВП), холестерина липопротеинов низкой плотности (ХС ЛПНП), триглицеридов (ТГ)). Инструментальное обследование включало проведение электрокардиографии (ЭКГ) в 12 общепринятых отведениях, трансторакальной эхокардиографии (ЭхоКГ), ультразвукового исследования (УЗИ) артерий нижних конечностей и брахиоцефальных артерий (БЦА), объемной сфигмографии периферических артерий на приборе VaSeraVS 1500 с расчетом лодыжечно-плечевого индекса (ЛПИ) и пальце-плечевого индекса (ППИ), сердечно-лодыжечного сосудистого индекса жесткости (СЛСИ). Для диагностики СДС определяли сенсорную периферическую чувствительность. Для этого в соответствии с современными рекомендациями оценивалась вибрационная, тактильная, температурная, болевая и проприоцептивная чувствительность [3, 10].
Статистическую обработку полученных результатов проводили с помощью программы STATISTICA 10 (StatSoft Inc., США). Использовали методы параметрического и непараметрического анализа. Описание и сравнение показателей выполняли с учетом распределения, соответствие которого нормальному оценивали с помощью критерия Колмогорова – Смирнова. Статистически значимыми считали различия при р < 0,05.
Результаты
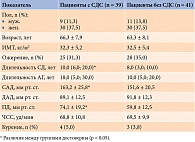
Средний возраст включенных в исследование пациентов составил 64,6 ± 9,2 года. Длительность СД 2 типа – 10,0 (4,0; 15,0) года. Все больные были разделены на две группы. В первую группу вошли 39 пациентов с СДС, во вторую – 41 пациент без СДС (табл. 1).
Группы сравнения были сопоставимы по полу, возрасту, индексу массы тела (ИМТ) и частоте сердечных сокращений (ЧСС). Длительность СД 2 типа у пациентов с СДС была достоверно больше, чем у пациентов без СДС.
Показатели систолического АД (САД) достоверно превышали таковые у лиц с СДС, однако значения диастолического АД (ДАД) между сравниваемыми популяциями достоверно не различались. У пациентов с СДС отмечались значимо более высокие значения пульсового давления (ПД). В этой группе средние цифры ПД превышали нормативные. У больных СД 2 типа без СДС среднее значение ПД находилось в пределах нормы. Частота выявления артериальной гипертензии (АГ) в первой и во второй группах достоверно не различалась и составила 39 (100,0%) и 40 (97,6%) случаев соответственно.
Гипотензивная терапия назначалась в соответствии с актуальными на момент включения в исследование рекомендациями [11]. Регулярную терапию получали 34 (87,2%) пациента с СДС и 30 (73,2%) пациентов без СДС. Из них более двух третей находились на монотерапии. Наиболее часто назначаемыми препаратами были ингибиторы ангиотензинпревращающего фермента – 55,0% случаев. Комбинированную терапию получали 10 (25,6%) пациентов в первой группе и 7 (17,1%) – во второй. Целевые значения АД менее 140/85 мм рт. ст. [11] отмечены только у 4 (10,3%) и 13 (31,7%) больных соответственно (р < 0,03).
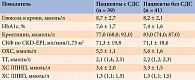
Статистически значимых различий в показателях клинического анализа крови, а также в показателях углеводного и липидного обменов в группах сравнения не выявлено (табл. 2).
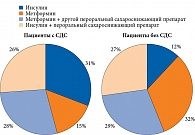
На момент включения в исследование все пациенты получали сахароснижающую терапию (рисунок). Инсулин достоверно чаще назначался пациентам с СДС (р = 0,04). Частота назначения метформина была выше у лиц без СДС, однако это различие не достигало статистической значимости. Несмотря на обязательное назначение и постоянный прием сахароснижающей терапии, гликемический контроль был неудовлетворительным у большинства участников исследования. Так, согласно индивидуальному анализу показателей углеводного обмена в соответствии с актуальными на момент включения в исследование рекомендациями экспертов РАЭ [10], целевые значения HbA1c были зарегистрированы только у 21 (53,8%) пациентов с СДС и 23 (56,1%) пациентов без СДС.
Анализ липидного профиля показал, что дислипидемия имела место у 37 (94,9%) пациентов с СДС и 36 (87,8%) – без СДС, гипертриглицеридемия – у 23 (58,9%) и 24 (58,5%) соответственно. При этом статины получали 15 (38,5%) и 14 (34,2%) больных в первой и второй группах соответственно.
Среди получавших липидснижающую терапию в соответствии с актуальными на момент включения в исследование рекомендациями [10] значения ХС ЛПНП менее 2,5 ммоль/л были достигнуты у 8 (53,3%) пациентов с СДС и 11 (78,6%) пациентов без СДС.
В соответствии с рекомендациями по диагностике и лечению заболеваний артерий нижних конечностей измерение ЛПИ и ППИ является скрининговым методом для выявления артериальной недостаточности нижних конечностей [12]. Оценка данных показателей проводилась с обеих сторон. При индивидуальном анализе полученных результатов патологическое снижение ЛПИ менее 0,9 справа было выявлено у 11 (28,2%), слева – у 6 (15,4%) пациентов с СДС. У больных без СДС снижение ЛПИ менее 0,9 не зарегистрировано. Значения ЛПИ, находящиеся в серой зоне (0,91–1,00), выявлены у 14 (35,9%) и 7 (17,1%) больных с и без СДС соответственно.
Патологическое снижение ППИ менее 0,75, свидетельствующее о поражении артерий нижних конечностей [13], достоверно чаще (р < 0,03) выявлялось у пациентов с СДС, чем у лиц без СДС, – 37 (94,9%) против 15 (36,6%).
Оценка артериальной жесткости по СЛСИ статистически значимых различий между группами не показала.
По данным УЗИ, статистически значимые различия между первой и второй группами в отношении частоты обнаружения атеросклероза артерий нижних конечностей отсутствовали – 21 (53,9%) и 13 (31,7%) случаев соответственно. При этом стеноз артерий нижних конечностей более 40% был выявлен только в первой группе – 10 (25,6%) случаев.
Частота встречаемости атеросклероза БЦА была сопоставима в первой и второй группах, составив 25 (64,1%) и 18 (43,9%) случаев соответственно.
Согласно данным ЭхоКГ, достоверных различий в средних значениях размеров левых и правых камер сердца, индексированной массе миокарда левого желудочка, фракции выброса и показателях диастолической функции не установлено.
Обсуждение результатов
Внедрение в повседневную клиническую практику современных методов диагностики и лечения ССЗ способствовало значимому улучшению ситуации в отношении их распространенности как в общей популяции, так и в популяции больных СД. Об этом свидетельствуют данные отечественных и зарубежных наблюдений [8, 14]. Согласно данным Федерального регистра СД 2 типа за 2013–2016 гг. по сравнению с данными за 2007–2012 гг., частота ССЗ (ишемической болезни сердца, цереброваскулярной болезни, новых случаев инфаркта миокарда) снизилась, а средний возраст и длительность течения СД до развития осложнений увеличились [8]. Выявленные тенденции во многом отражают результаты реализации федеральной целевой программы «Сахарный диабет», а также улучшения оказания медицинской помощи лицам с инфарктом миокарда и инсультом. Однако оптимальной стратегией снижения заболеваемости является ее профилактика. Профилактика ССЗ у больных СД предусматривает достижение целевых значений углеводного обмена, коррекцию основных популяционных факторов риска.
С целью оценки возможности раннего выявления и коррекции факторов сердечно-сосудистого риска для предупреждения развития ССЗ и осложнений диабета, в том числе СДС, в наше исследование были включены лица с СД 2 типа без ССЗ.
Сахарный диабет 2 типа – возраст-ассоциированное заболевание, поэтому его распространенность увеличивается с возрастом [8]. СДС у пациентов с СД 2 типа в среднем развивается в возрасте 66,2 года, при этом средняя длительность СД составляет 10,1 года [8], что согласуется с полученными нами данными.
Пациенты с СД 2 типа могут иметь несколько факторов риска, включая дислипидемию и АГ, каждый из которых повышает риск развития как атеросклеротических, так и неатеросклеротических ССЗ [15]. В нашем исследовании у 73 (91,3%) больных СД 2 типа имели место более двух факторов сердечно-сосудистого риска, из которых наиболее распространенным была АГ. В нашем исследовании АГ была выявлена в 98,8% случаев. Достоверно более высокие цифры САД и ПД зафиксированы у пациентов с СДС, что свидетельствует о повышении артериальной жесткости, вовлечении сосудистой стенки в патологический процесс и, соответственно, об увеличении сердечно-сосудистого риска. Это оказывает негативное влияние на прогноз у данной категории больных [15, 16]. Гипотензивную терапию получали 80% включенных в исследование, что выше, чем в российской популяции в целом [17]. Однако частота достижения целевых значений АД была ниже и составила 32 против 50% случаев соответственно [17]. Лица с СДС достигали целевых значений АД в три раза реже, чем пациенты без СДС. Необходимо отметить, что, согласно национальным рекомендациям по ведению пациентов с АГ 2020 г. [18], целевые значения АД снижены на 10 мм рт. ст. по сравнению с таковыми в предыдущей версии рекомендаций. Безусловно, это сокращает процент пациентов с эффективно леченной АГ и нацеливает на более жесткий контроль АД при СД 2 типа.
Дислипидемия наряду с АГ считается фактором риска развития атеросклероза. При СД этот риск повышается и ускоряется поражение сосудов [15]. Несмотря на то что пациенты с верифицированной макроангиопатией не включались в исследование, асимптомный атеросклероз артерий нижних конечностей со стенозом 40% и более был выявлен у четверти лиц с СДС. Использование скрининговых методик, таких как измерение ЛПИ и ППИ, позволило быстро и точно выделить данную категорию пациентов. В дальнейшем это было подтверждено результатами УЗИ.
Наличие СД 2 типа и дислипидемии служит показанием для назначения статинов [13, 19]. Согласно результатам нашего исследования, дислипидемия была выявлена у 91% пациентов, 39,7% из них получали статины. Целевые значения ХС ЛПНП отмечены у 26,0% больных. При этом частота достижения целевых значений в исследуемой популяции оказалась выше, чем у пациентов из группы высокого сердечно-сосудистого риска в популяционном исследовании ЭССЕ-РФ [20]. Согласно данным, полученным в исследовании ЭССЕ-РФ, достижение целевого уровня ХС ЛПНП наблюдалось чуть более чем у 7% респондентов [20].
Проведенный нами анализ продемонстрировал, что в структуре медикаментозной терапии СД 2 типа преобладают пероральные сахароснижающие препараты, среди которых наиболее часто назначаемым был метформин, что согласуется с результатами других наблюдений [21]. В то же время частота случаев получения инсулина как в составе комбинированной терапии, так и в виде монотерапии в нашем исследовании была несколько выше. Согласно данным Федерального регистра сахарного диабета, инсулин обычно назначается пациентам с более длительным стажем СД 2 типа [7]. Это подтверждается и нашими данными.
В клинической практике важным показателем, определяющим эффективность сахароснижающей терапии и отражающим компенсацию углеводного обмена у больных СД, является уровень HbA1с. Его определяли у всех включенных в исследование пациентов. Целевой уровень был отмечен у 44 (55,0%) больных. Полученные нами цифры были несколько ниже цифр Федерального регистра сахарного диабета 2017 и 2021 гг. [7, 21]. Возможным объяснением этого может быть тот факт, что, согласно данным регистра, HbA1c определялся только у половины пациентов, а оценка уровня HbA1c по обращаемости, как правило, происходит у более активной и, следовательно, более сохранной части пациентов [7].
Заключение
У больные СД 2 типа контроль гликемии и основных факторов сердечно-сосудистого риска следует охарактеризовать как недостаточно эффективный. Так, целевые уровни HbA1с отмечены у каждого второго пациента, АД – у каждого третьего, ХС ЛПНП – у каждого четвертого больного. СДС у пациентов с СД 2 типа ассоциируется с более длительным анамнезом диабета, достоверно более высокими цифрами САД и ПД, худшим контролем АД и ХС ЛПНП, наличием более выраженного атеросклероза артерий нижних конечностей.
Использование для скрининга ЛПИ и ППИ позволяет быстро и точно выявлять пациентов с асимптомным атеросклерозом артерий нижних конечностей.
Полученные данные подтверждают необходимость повышения результативности комплексного воздействия на основные модифицируемые факторы сердечно-сосудистого риска у больных СД 2 типа, что требует от врача более активных действий в отношении выявления факторов риска, своевременной коррекции доз назначаемой медикаментозной терапии, а также в отношении улучшения приверженности пациентов терапии.
Источник финансирования
Исследование не имело спонсорской поддержки.
Конфликт интересов
Авторы заявляют об отсутствии явного и потенциального конфликта интересов.
I.I. Teltevskaia, S.V. Ivanova, MD, PhD, Prof., E.N. Yushchuk, MD, PhD, Prof., A.M. Mkrtumyan, MD, PhD, Prof., I.V. Melehina, E.Yu. Trush
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
A.S. Loginov Moscow Clinic Scientific Center
Contact person: Inna I. Teltevskaia, inna.teltevskaia@yandex.ru
Cardiovascular disease (CVD) is the main cause of death in patients with diabetes mellitus (DM). Cardiovascular risk in patients with type 2 diabetes is 2–4 times higher, and CVD occurs 15 years earlier than in people without diabetes. Timely detection and effective control of risk factors are of decisive importance for the prevention of complications of type 2 diabetes.
The aim of the study: to identify cardiovascular risk factors and analyze the effectiveness of their control in patients with type 2 DM and diabetic foot syndrome (DFS).
Material and methods. 80 patients with type 2 diabetes without associated CVD. Mean age 64.6 ± 9.2 years. The duration of type 2 diabetes was 10.0 (4.0; 15.0) years. Conducted a clinical examination, laboratory (clinical and biochemical blood tests) and instrumental (electrocardiography, ultrasound of the brachiocephalic arteries and arteries of the lower extremities, echocardiography, volumetric sphygmography) studies.
Results. The frequency of detection of hypertension was 98.8%, dyslipidemia 91.0%. Target values of blood pressure (BP) were noted in 32.0%, and target values of low-density lipoprotein cholesterol (LDL-C) in 26.0% of the examined. 80.0% of patients received antihypertensive therapy, and 39.7% of patients received lipid-lowering therapy. Metformin was the most commonly prescribed oral hypoglycemic drug in the structure of drug therapy for type 2 diabetes. Insulin was significantly more frequently prescribed to patients with DFS. The target level of glycated hemoglobin (HbA1c) was observed in 55.0% of patients. Patients with DFS had significantly higher systolic and pulse BP, and reached the target BP values three times less often.
Conclusion. Patients with type 2 diabetes are characterized by insufficiently effective control of glycemia and major cardiovascular risk factors. Thus, the target HbA1c levels were noted in every second patient, the target BP level in every third patient, and the target values of LDL-C only in every fourth patient.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.