Клиническая онкология органа зрения
- Аннотация
- Статья
- Ссылки
- English
Введение
Офтальмоонкология – направление офтальмологии, которое занимается выявлением и лечением опухолей органов зрения. Возможная локализация опухолей:
-
придаточный аппарат (веки, конъюнктива);
-
внутриглазные (сосудистый тракт, сетчатка);
-
орбита.
В каждой из перечисленных зон могут возникать как доброкачественные, так и злокачественные новообразования. Согласно статистике, преобладают доброкачественные эпителиальные опухоли.
Наиболее распространенными являются опухоли придаточного аппарата глаза, 70–80% из них приходятся на опухоли век. Возрастная категория пациентов – от шести месяцев. Женщины болеют в полтора раза чаще мужчин.
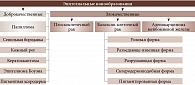
Существует большое количество разновидностей эпителиальных образований придаточного аппарата (рис. 1). К доброкачественным относятся папиллома, сенильная бородавка, кожный рог, кератоакантома, эпителиома Боуэна, пигментная ксеродерма. Распространенными злокачественными новообразованиями являются базально-клеточный рак, а также различные сосудистые новообразования.
Существуют следующие инструментальные методы диагностики опухолей век:
-
биомикроскопия;
-
оптическая когерентная томография;
-
дистанционная томография;
-
компьютерная томография (КТ);
-
цитологическое исследование (соскоб, тонкоигольная аспирационная биопсия);
-
гистологическое исследование (биопсия или полное удаление опухоли).
Можно избежать многих ошибок при диагностике и лечении, если отправлять фрагменты тканей на гистологическое исследование.
Для лечения опухолей век применяют:
-
лазер;
-
криодеструкцию;
-
лучевую терапию;
-
хирургическое вмешательство;
-
комбинированную терапию.
Доброкачественные эпителиальные образования
Доброкачественные опухоли могут быть эпителиальными (папилломы, кератомы), сосудистыми (гемангиомы), нейроэктодермальными (невусы) или кистозными.
Наиболее распространены такие доброкачественные эпителиальные образования, как папилломы (13–31% случаев):
-
локализуются на нижнем веке;
-
серовато-желтого цвета;
-
поверхность – сосочковые разрастания, в центре которых сосудистая петля.
Средний возраст пациентов – 45–60 лет. Диагностика – биомикроскопия, лечение хирургическое (наиболее часто используемый метод – радиоэксцизия). Существует мнение, что папилломы можно не удалять. Однако нельзя забывать, что папилломатоз, вызываемый папилломавирусом, является предраковым заболеванием. Присутствует риск малигнизации опухоли.
Сенильная бородавка встречается в 10–15% случаев. Цвет – серовато-желтый или коричневый, поверхность – шероховатая, сухая, образование плоское или слегка проминирующее, границы четкие. Средний возраст пациентов – старше 50–60 лет. Важно обращать внимание на все признаки роста такого образования: изменение размера, появление сосудистой сети, пигментации, даже если это непигментное образование, поскольку любая доброкачественная опухоль на определенной стадии перерождается в злокачественную. Лечение хирургическое.
Кожный рог также относится к предраковым заболеваниям. Многократные рецидивы приводят к развитию плоскоклеточного рака. Заболевание наблюдается не так часто – < 5% всех доброкачественных опухолей кожи век. Средний возраст пациентов – 40–60 лет. Цвет образования – серовато-розовый, поверхность – пальцеобразный кожный вырост с ороговевшей поверхностью, которая периодически может отторгаться. Диагностика – биомикроскопия.
Злокачественные эпителиальные образования
Злокачественные новообразования в отличие от доброкачественных могут метастазировать, что представляет угрозу для жизни больного. Поэтому врач должен настойчиво рекомендовать пациенту необходимое лечение.
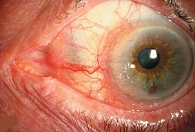
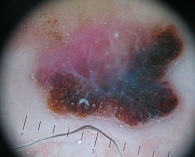
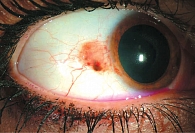
Плоскоклеточный (чешуйчатый клеточный) рак составляет 15–18% всех злокачественных опухолей (рис. 2). Факторами риска малигнизации доброкачественной опухоли (папилломы) в злокачественную являются ультрафиолетовые лучи, папилломавирус, хронические кожные заболевания, пожилой возраст. Особенности роста – узловой, язвенный. Для начальной стадии характерны следующие симптомы: кожная эритема, на месте которой развивается уплотнение с сухой, шероховатой поверхностью, окруженное зоной перифокального воспаления. Далее в центре узла развивается углубление с изъязвленной поверхностью. Края язвы пологие, бугристые и плотные. Отличительная особенность всех злокачественных новообразований – инфильтративный рост в подлежащие ткани. При этом внешне опухоль может казаться неизмененной. Как правило, диагноз ставится на основании быстрого роста образования, появления сосудистой сети, отека. Смертность – 2% случаев в течение пяти лет.
Диагностика включает биомикроскопию, биопсию, рентгенофлуоресцентное исследование. В протокол обследования больного при подозрении на злокачественные новообразования обязательно должны быть включены ультразвуковое и компьютерное исследования, чтобы установить, нет ли прорастания опухоли в передние отделы орбиты глаза. После удаления материал отправляют на гистологическое исследование. Морфологическими признаками плоскоклеточного рака служат полигональные клетки сквамозного слоя эпителия с выраженной анаплазией, ядерным полиморфизмом и большим количеством митозов.
Лечение комбинированное: сочетание хирургических методов с контактной лучевой терапией (брахитерапией), дистанционной гамма-терапией, также применяется узкий медицинский протонный пучок. Если использовать только хирургическое вмешательство, через некоторое время может развиться рецидив и рост опухоли продолжится.
Наиболее распространенным эпителиальным злокачественным новообразованием является базально-клеточный рак. Его частота составляет 75–90% случаев. Возраст больных – 40–75 лет. Базально-клеточный рак локализуется на нижнем веке и внутренней спайке. При узловой форме появляется округлый узел на широком основании с кратером в центре и с геморрагической коркой, при разъедающей форме возникает язвочка, которая постепенно увеличивается и разрушает веко. Эти формы могут быть самостоятельными, а также переходить одна в другую. Для базально-клеточного рака характерен бурный инфильтративный рост (злокачественное новообразование может распространяться в передние отделы орбиты глаза, прорастать в кость и разрушать ее, а также заполнять слезно-носовой канал и решетчатые пазухи). Базально-клеточный рак также способен метастазировать.
Частота развития аденокарциномы мейбомиевой железы – < 1% от всех опухолей и 5% от злокачественных. Женщины страдают в два раза чаще мужчин. Локализация – верхнее веко, цвет – желтовато-серый, характер роста – инфильтративный (раннее прорастание в хрящ, птоз). На начальном этапе развития клинически проявляется как ячмень: покраснение, уплотнение, боль в области образования. Через какое-то время происходят рецидивы. Факторы риска – рецидивирующий халазион, физиотерапия, блефароконъюнктивиты, мейбомиты. Прогноз неблагоприятный, поскольку это высокометастазирующее образование. Смертность – в 60% случаев в течение пяти лет от дистантных метастазов. Диагностика – гистология, рентгенофлуоресцентное исследование, термография. Лечение комбинированное: хирургическое, химио- и лучевая терапия.
Злокачественные опухоли мягких тканей
Помимо эпителиальных опухолей в периорбитальной области отмечаются злокачественные опухоли мягких тканей, такие как рабдомиосаркома. Рабдомиосаркома отличается от аденокарциномы очень быстрым ростом. Начинается все с небольшого отека, больной ни на что не жалуется, полагая, что это укус насекомого или простуда. Однако в течение нескольких недель опухоль быстро прогрессирует.
Диагностика – тонкоигольная аспирационная биопсия. Если раньше всем больным проводили экзентерацию (удаление) глазницы, сегодня им предлагают комбинированную химио- и лучевую терапию с иссечением остаточного очага.
Доброкачественные пигментные опухоли кожи век
Существует довольно много разновидностей невусов: пограничные (плоское темное пятно с четкими границами), смешанные (легкая проминенция, папилломатоз с ростом волос), ювенильные (узел розовато-желтого цвета, четкие границы), гигантские (системные: большие размеры, пигментация, оба века, волосяной покров, сосочки, птоз). Их источник – меланоциты (как и при развитии меланомы). В зависимости от количества меланоцитов встречаются как пигментные невусы, так и беспигментные. 21–23% пациентов – дети и подростки.
Хотя невусы не относятся к злокачественным опухолям, как только образование начинает прогрессировать (изменение цвета опухоли, ее поверхности и плотности, увеличение размеров, «распыление» пигмента по ее границам, пигментные дорожки, появление сосудистого венчика вокруг образования), его рекомендуется удалять в пределах здоровых тканей (с обработкой ложа).
Злокачественные пигментные опухоли кожи век
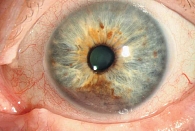
Меланома составляет 1% всех злокачественных опухолей век. К факторам риска относятся ультрафиолетовое облучение, наличие невуса, меланоз, семейный анамнез, пожилой возраст.
Отличительные признаки меланомы – характерный цвет кожи (от светло- до темно-коричневого), нечеткие границы образования, присутствует пигментация (гнездная), в толще – собственные сосуды, поверхность – бугристая, легко изъязвляется и кровоточит. Характер роста – узловой, плоскостной, инфильтративный.
Среди морфологических признаков выделяют интердермальные меланоциты с выраженной анаплазией, атипией, ядерным полиморфизмом и большим количеством митозов.
Метастазы обнаруживаются как в региональных лимфатических узлах, так и в печени, легких (дистантные). Смертность составляет 50% случаев в течение пяти лет (в зависимости от того, на какой стадии меланома была выявлена). Прогноз относительно образования, распространившегося на конъюнктиву, крайне неблагоприятный.
Диагностика – биомикроскопия, радиофосфорная индикация, термография, цитология с отпечатков. Биопсия противопоказана.
Лечение меланомы комплексное. Она включает хирургическое вмешательство, брахитерапию, использование узкого медицинского протонного пучка.
Опухоли конъюнктивы
Среди опухолей конъюктивы 90% являются доброкачественными (дермоид, липодермоид, папиллома, меланоз, гемангиомы, лимфангиомы). Злокачественное новообразование конъюктивы подразделяют на эпителиальные (рак), пигментные (меланома), лимфоидные (злокачественные лимфомы).
Диагностика – биомикроскопия, термография, оптическая когерентная томография.
Лечение – радиохирургия, лазерэксцизия, брахитерапия, узкий медицинский протонный пучок.
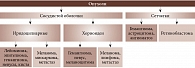
Внутриглазные опухоли
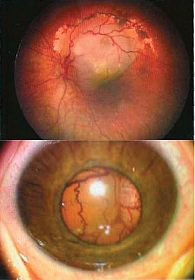
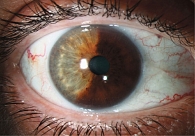
На долю опухолей глаза приходится 3–3,5% от общего числа опухолей, из них внутриглазные новообразования составляют 98,8% (опухоли переднего отрезка, меланомы хориоидеи). Интраокулярные опухоли (рис. 3) подразделяют на опухоли сосудистой оболочки и опухоли сетчатки (рис. 4). Выживаемость таких пациентов по-прежнему невысока.
Основными методами диагностики при подозрении на наличие опухоли иридоцилиарной зоны являются биомикроскопия, гониоскопия, микроциклоскопия, тонография, диафаноскопия, иридоангиография, зеркальная микроскопия.
Клиническая картина беспигментных лейомиом радужки: цвет – желтовато-розовый (за счет сосудов опухоли), плотность – неравномерная, консистенция – рыхлая, студенистая, поверхность – полупрозрачные выросты с сосудистой петлей в центре. Характер роста – плоскостной, узловой и смешанный. Встречается рецидивирующая гифема.
Признаки пигментной лейомиомы: цвет – от светло- до темно-коричневого, консистенция – плотная, поверхность – бугристая. Характер роста – плоскостной, узловой и смешанный. Локализация – цилиарный пояс.
Признаки прогрессии опухоли – сглаженность рельефа радужки, зона распыления пигмента вокруг опухоли, пигментные дорожки, изменение формы зрачка (зрачок всегда подтянут к опухолевому очагу или, наоборот, уплощен), нарушение реакции на свет (в зоне опухоли она замедленная), появление сосудистого венчика вокруг опухоли и увеличение ее размеров. Для того чтобы установить объем операции, необходимо провести гониоскопию и определить угол передней камеры для оценки распространения новообразования.
Доброкачественные опухоли растут очень медленно, постепенно. Это относится и к невусам радужки (рис. 5). Однако даже доброкачественные новообразования могут стать причиной удаления глаза. Блокируя угол передней камеры, они приводят к развитию вторичной глаукомы с выраженным болевым синдромом.
К злокачественным опухолям радужки относят меланомы и рабдомиосаркомы, отличающиеся агрессивностью и инфильтративным характером роста. Они быстро образуют большой узел, который занимает всю переднюю камеру – от радужки до эндотелия. Злокачественные новообразования всегда сопровождаются сосудистой реакцией, кровоизлияниями в ткани опухоли, сателлитами. Опухолевые ткани расположены по всей радужке (анулярный рост опухоли). Признак злокачественного новообразования – ухудшение зрения (при доброкачественных опухолях зрительная функция не страдает), повышается внутриглазное давление.
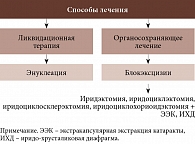
На рис. 6 представлены основные методы лечения иридоцилиарных опухолей. В случае запущенных форм проводится энуклеация. Учитывая современные концепции лечения, в частности направленность на сохранение органов, в последнее время активно используют блокэксцизию, когда опухоль удаляют вместе с окружающими здоровыми тканями. Все чаще в комплексе применяют брахитерапию. Все эти операции могут сопровождаться иридопластикой (после удаления опухоли ушивается радужка). При наличии сенильной или осложненной катаракты одномоментно проводят ее экстракцию с имплантацией линзы или отсроченно имплантируют иридо-хрусталиковую диафрагму.
Меланома хориоидеи
Меланома – опухоль нейроэктодермального происхождения, развивающаяся из клеток меланинпродуцирующей системы (рис. 7–10).
Современные методы исследования позволяют определить не только размер опухоли, но и сосудистую сеть (в настоящее время хорошо изучены типы кровоснабжения увеальной меланомы хориоидеи). На ультразвуковом исследовании (УЗИ) уточняется толщина опухоли. По мере роста опухоли происходит снижение скорости кровотока в центральной артерии сетчатки в 3,6 раза и его повышение в задних цилиарных артериях в 1,2 раза. Симптом «обкрадывания» объясняет формирование ретино-туморальных шунтов, которые ухудшают исход локального лечения опухоли.
При подозрении на наличие внутриглазных опухолей определяется острота зрения. Используют общеклинические исследования, офтальмоскопию, биомикроскопию, тонометрию. На УЗИ определяют точные размеры опухоли, диаметр в разных проекциях, выявляют собственные сосуды опухоли, поскольку существуют другие патологии сетчатки, хориоидеи, которые маскируются под меланому. При подозрении на экстрабульбарный рост и локализацию опухоли в юкстакапиллярной зоне выполняется компьютерная томография. Кроме того, применяются иммунологическое обследование, тонкоигольная аспирационная биопсия, флуоресцентня ангиография, оптическая когерентная томография (вспомогательный метод, используется для уточнения диагноза, распространенности процесса и определения тактики лечения), молекулярно-генетическое исследование.
Выживаемость больных зависит от генетических факторов: почти у половины больных, которые умирают через три-четыре года после начала лечения, выявляется моносомия 3. Именно мутация хромосомы 3 дает такую низкую выживаемость. Доказано, что это может играть ключевую роль в злокачественной трансформации меланоцитов.
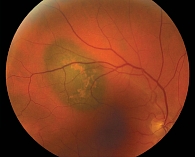
При использовании оптической когерентной томографии удалось установить, что при таких опухолях имеются как ассоциированные изменения над самой опухолью, так и дистантные, в частности в макулярной зоне. Меланома на начальной стадии – это образование округлой или овальной формы, с нечеткими границами, проминирующее. На его поверхности могут быть кровоизлияния. Чаще изменения отмечаются в макулярной зоне, что является характерным признаком меланомы.
Ранее считалось, что инвазивно диагностировать опухоль невозможно. Оказалось, что тонкоигольная аспирационная биопсия позволяет не только диагностировать заболевание, но и определять тактику лечения: сохранить глаз или (если опухоль большая) удалить. Проводя тонкоигольную аспирационную биопсию, важно ограничить область роста опухоли, чтобы в последующем не было экстрабульбарного роста.
Гистологические формы меланомы – это веретеноклеточная меланома А и В, эпителиоидноклеточная, эпителиальная и смешанная. Поскольку при меланоме наблюдается метастазирование, необходимо проверить органы-мишени: печень, легкие, кожные покровы и головной мозг. Самый распространенный метод – УЗИ. Однако сейчас все чаще используется позиционно-эмиссионная томография и КТ. Отдаленные метастазы выявляются у больных в течение 8–57 месяцев, медиана – 24 месяца.
Опухоль может возникнуть и de novo (на фоне абсолютно здоровой хориоидеи), и на фоне предшествующего невуса, и на фоне окулодермального меланоза (меланоз кожи или конъюнктивы). Больные с невусами хориоидеи и кожи век – это группа риска развития внутриглазной меланомы.
К симптомам меланомы хориоидеи относят снижение зрительных функций, «завеса» перед глазом, искривление предметов, метаморфопсии. Специфические жалобы (кроме далеко зашедших случаев, когда происходит экстрабульбарный рост), как правило, отсутствуют. Дополнительными признаками являются вторичная отслойка сетчатки с экссудативным компонентом, новообразованные сосуды в опухоли, шунтирующиеся с расширенными ретинальными сосудами, друзы на поверхности опухоли, участки дистрофии сетчатки, поля оранжевого пигмента на поверхности опухоли, складчатость сетчатки, отек диска зрительного нерва, кровоизлияния в сетчатку, признаки перифокального воспаления, рубеоз радужки, расширенные эписклеральные сосуды.
Беспигментную меланому распознать сложно, поэтому необходимо использовать практически все методы инструментальной диагностики. Важным признаком наличия опухоли при применении флуоресцентной ангиографии является остаточный флуоресцент через 40 минут после начала обследования.
Кроме злокачественной опухоли существуют и доброкачественные. Чаще всего встречается гемангиома хориоидеи – редкая врожденная опухоль. Она имеет розовый цвет, растет медленно. Гемангиома хориоидеи может приводить к экссудативной отслойке сетчатки. В настоящее время выделяют две клинические формы заболевания: ограниченную и диффузную. 62% гемангиом локализуется за экватором, темпоральнее диска зрительного нерва.
Помимо первичных опухолей большой проблемой являются вторичные внутриглазные опухоли (метастазы в область хориоидеи). Это эпителиальные злокачественные новообразования (первоисточник чаще всего рак молочной железы, простаты). Вторичные опухоли надо правильно диагностировать. Они абсолютно беспигментные, бинокулярные и мультицентричные. Их размер – 3–4 мм. Дифференциальный диагноз проводится с беспигментной меланомой, лимфомой, патологией сетчатки. Для диагностики применяются УЗИ, флуоресцентную ангиографию, тонкоигольную аспирационную биопсию. Лечение – лучевая терапия, транспупиллярная термотерапия.
Очень часто меланома хориоидеи диагностируется уже на поздней стадии (опухоль толщиной более 8–10 мм, в основании более 16 мм), поэтому основным методом лечения является энуклеация. Все остальные случаи можно лечить брахитерапией. Применяются такие радиоактивные вещества, как рутений и стронций. Условия успешной брахитерапии: расчет поглощенной дозы и индивидуальное планирование в зависимости от размеров опухоли (ее толщина и диаметр), точная топометрия и интраоперационный контроль.
Лазерная коагуляция опухолей используется достаточно давно, но в последние десять лет вместо нее активно применяют транспупиллярную термотерапию. Показания к транспупиллярной термотерапии: парацентральные опухоли, юкстапапиллярные, мультицентричные опухоли, толщиной не более 4 мм, диаметром 10 мм. Метод позволяет разрушить опухоль (она прогревается до температуры 42–47 ºС и практически сваривается) и сохранить зрение (если опухоль расположена в центре).
Еще одним методом лечения меланом хориоидеи является узкий медицинский протонный пучок. Благодаря этому способу разрушаются не только опухоли переднего отрезка, но и постэкваториальные увеальные меланомы, что значительно расширяет возможности органосохраняющего лечения. Размер опухоли в этом случае не имеет значения. Средняя пятилетняя выживаемость при ликвидационных мероприятиях гораздо ниже (37–45%), чем при органосохраняющих (65–85%), поэтому главная задача – вовремя выявить опухоль и начать лечение. Это повысит пятилетнюю выживаемость в два раза.
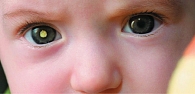
Ретинобластома
Ретинобластома – злокачественная нейроэктодермальная опухоль сетчатки (рис. 11). Распространенность – один случай на 15–20 000 новорожденных. Может поражаться как один, так и оба глаза (мультифокальный характер роста). Ретинобластома выявляется очень плохо. Дети (особенно с монокулярной формой) часто поступают с ретинобластомой на поздних стадиях, в связи с чем глаза приходится удалять.
Основная жалоба на поздних стадиях – свечение зрачка, симптом кошачьего глаза – 59,8% случаев, косоглазие (если опухоль расположена в центре) – 31,8%, боль в области глазного яблока – 24,6% случаев.
Ретинобластома – наследственное заболевание, которое передается по аутосомно-доминантному признаку. Причиной развития ретинобластомы является мутация Rb1.
Это абсолютно беспигментное, бело-серого цвета образование. Методов диагностики много, наиболее широко используются ретинальная педиатрическая камера, УЗИ, КТ и магнитно-резонансная томография. Наличие кальцификатов в опухолевых тканях тоже патогномоничный признак ретинобластомы. Опухоль может распространяться за пределы орбиты, что ведет к ошибочным диагнозам (у детей в возрасте до пяти лет в 30% случаев, после пяти – 56%).
Лечение ретинобластомы начинается с неоадъювантной химиотерапии, которая назначается в зависимости от стадии заболевания. При локальных формах используются следующие протоколы: на стадии АВ – двухкомпонентная неоадъювантная химиотерапия (карбоплатин 18,7 мг/кг, винкристин 0,05 мг/кг), на стадии СDЕ – трехкомпонентная (карбоплатин 18,7 мг/кг, винкристин 0,05 мг/кг и этопозид 5 мг/кг (первый и второй день).
Применяются также методы локальной химиотерапии: интраартериальной (введение препарата в глазную артерию) или интравитреальной (в стекловидное тело).
После уменьшения опухоли переходят к хирургическим методам лечения. Если опухоль очень большая, обязательно выполняется энуклеация. Далее применяют неоадъювантную химиотерапию, лазерное лечение, особенно при мультифокальной ретинобластоме.
Показания к транспупиллярной термотерапии: парацентральные, юкстапапиллярные опухоли, толщиной не более 4 мм, диаметром 10 мм, мультицентричные. В результате этого вида лечения отмечается регрессия опухолевых отсевов в стекловидном теле и уменьшение диссоциации опухолевых узлов.
Показания к дистанционной лучевой терапии: экстрабульбарный рост опухоли, продолженный рост по зрительному нерву, транссклеральный рост, формирование узла в орбите.
Опухоли орбиты
Основными методами инструментальной диагностики опухолей орбиты считаются экзофтальмометрия по Гертелю, измерение ширины глазной щели и угла смещения глазного яблока по Гиршфельду, рентгенография, УЗИ, КТ, магнитно-резонансная томография, сцинтиграфия орбиты, тонкоигольная аспирационная биопсия, гистологическое исследование.
Клинически опухоли орбиты проявляются как экзофтальм. Различают сосудистые опухоли у детей, взрослых (кавернозная гемангиома), нейрогенные опухоли (16%). Менингиома развивается из арахноидальных ворсинок между твердой и паутинной оболочками зрительного нерва, глиома – из астроцитов. Невринома составляет 1/3 доброкачественных опухолей орбиты, нейрофиброма – 1,5%, сочетается с системным нейрофиброматозом Реклингаузена в 12% случаев.
Глиома зрительного нерва составляет 5% опухолей головного мозга у детей. Частота заболеваемости – один случай на 100 000 детей в год. 10–70% детей с глиомой страдают нейрофиброматозом, у 25–30% детей с астроцитомой выявляются структурные изменения в гене Rb1.
К клиническим симптомам глиомы зрительного нерва относятся снижение остроты зрения, сужение поля зрения, постепенное развитие простой атрофии зрительного нерва. Позднее появляется осевой экзофтальм на стороне поражения. КТ-признаки глиомы зрительного нерва – цилиндрическое утолщение нерва и относительно низкая плотность (20–30 Н), которая повышается после контрастирования на 70–100%. Лечение – лучевая терапия.
Опухоли слезной железы (7,5%) часто рецидивируют и трудно поддаются лечению. Плеоморфная аденома обычно локализуется в верхнем наружном квадранте. Клиническая картина: отек верхнего века, экзофтальм со смещением вниз внутрь, птоз, уплотнение под верхним краем орбиты.
Врожденные кистовидные образования (9%): дермоидные кисты, холестеатома – локальный остеолизис с формированием лакун в костной стенке, эпителиальные кисты.
Злокачественные опухоли орбиты характеризуются коротким анамнезом, быстрым нарастанием экзофтальма, инфильтративным ростом (птоз, офтальмоплегия), отсутствием репозиции, застойным отеком, красным хемозом, появлением болей и ухудшением зрения. Отмечаются быстрое нарастание клинической симптоматики (недели), отек и гиперемия века, экзофтальм, смещение глаза, птоз и несмыкание век. При КТ-исследовании наблюдается округлое (овальное) образование, инфильтрация экстраокулярных мышц (отсутствие их дифференцировки), локализация (чаще верхний отдел орбиты) и истончение (деструкция) костных стенок орбиты.
Принципы лечения злокачественных опухолей орбиты:
-
радикальность без повреждения рядом расположенных структур;
-
абластичность;
-
комбинация различных методов воздействия: хирургия + облучение, хирургия + облучение + химиотерапия, хирургия + химиотерапия;
-
тонкоигольная аспирационная биопсия + облучение + химиотерапия.
Комбинированное лечение нужно начинать только после гистологического подтверждения диагноза.
Орбитотомию подразделяют на простую, транскутанную (поднакостничную, по Смиту, надкостничную, по Курышкину – Берке), трансконъюнктивальную, костно-пластическую.
Заключение
В настоящее время врачи располагают большим арсеналом средств диагностики и лечения разных видов опухолей органов зрения, что позволяет улучшить прогноз у данной категории больных.
S.V. Saakyan
Moscow Helmholtz Research Institute of Eye Diseases
Contact person: Svetlana Vladimirovna Saakyan, himed@himedtech.ru
Here, types of benign and malignant neoplasm’s of visual organ are discussed, and modern approaches for their diagnostics and treatment are outlined.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.