Менопаузальный метаболический синдром и заместительная гормональная терапия
- Аннотация
- Статья
- Ссылки
К настоящему времени получены убедительные доказательства по результатам исследований с хорошим дизайном о высокой эффективности и безопасности ЗГТ, если она начата в ранней постменопаузе для купирования менопаузальных проявлений. И несмотря на это вопрос о ЗГТ продолжает вызывать сомнения и споры среди множества врачей, которые продолжают считать, что гормоны ведут к увеличению сердечно-сосудистых рисков и поэтому их назначение нежелательно для терапии менопаузальных проявлений.
Эти сомнения в безопасности ЗГТ появились после публикации в 2002 г. (2) предварительных результатов исследования «Инициатива во имя Здоровья Женщин» (Women’s Health Initiative (WHI)), свидетельствовавших о повышении риска ИБС и рака молочной железы среди женщин, получавших ЗГТ, включающей эстрогены и синтетический прогестин. Однако проведенные с тех пор более детальные анализы данных WHI показали, что увеличение риска ИБС не было статистически значимым (3). Более того, если ЗГТ была начата в сроки, близкие ко времени наступления менопаузы, не было выявлено никакого существенного риска и даже, наоборот, отмечался кардиопротективный эффект. Повторный анализ данных, полученных у более молодых женщин авторами WHI, не получил достаточной огласки. Критики ЗГТ выражают сомнения относительно возможности делать заключения, основанные на столь небольшом количестве событий. Эти сомнения представляются неуместными, поскольку в большинстве случаев ЗГТ назначается именно молодым женщинам для лечения менопаузальных проявлений, в то время как использование ЗГТ женщинам старшего возраста не показано.
В феврале 2009 г. в Италии (г. Пиза) состоялся 8-й Семинар Международного общества по менопаузе с участием Целевой группы по изучению половых различий Европейского общества кардиологов. Цель Семинара состояла в том, чтобы представить современный взгляд, основанный на последних достижениях науки, на сердечно-сосудистые аспекты менопаузы и существующие методы ЗГТ. Результаты основаны на знании сердечно-сосудистых рисков у женщин и эффектов гормонов и других методов лечения (с привлечением врачей многих других дисциплин, интересующихся проблемами здоровья женщин старших возрастных групп). Этот документ (Консенсус) предназначен для того, чтобы выработать сбалансированный взгляд на самые распространенные причины смерти у женщин в постменопаузе, он был рассмотрен и одобрен всеми участниками Семинара.
Согласно Консенсусу, выработанному в ходе семинара, каждой женщине, страдающей от менопаузальных симптомов, должна быть предоставлена возможность принять самостоятельное решение о применении или неприменении ЗГТ, основанное на особенностях ее клинической ситуации. Это означает, что необходимо принимать во внимание предыдущий медицинский анамнез, неблагоприятную наследственность, возраст и многое другое. Использование любых лекарственных средств предполагает не только пользу, но и несет определенные риски, поэтому каждая женщина в ходе консультации с лечащим врачом должна быть в состоянии принять информированное решение о том, какой метод терапии наилучшим образом избавит ее от менопаузальных проявлений.
Общие заключения Консенсуса сводятся к следующему:
- У женщин уровень сердечно-сосудистой заболеваемости и смертности быстро увеличивается с возрастом, особенно после наступления менопаузы.
- Гипертензия, курение, дислипидемия, сахарный диабет, высокий индекс массы тела и метаболический синдром являются мощными предикторами сердечно-сосудистых событий.
- При ведении менопаузальных женщин должна быть использована любая возможность для определения степени их сердечно-сосудистого риска (2).
- У женщин в перименопаузе с большой долей вероятности развивается гипертензия, что требует принятия мер для снижения уровня артериального давления с целью снижения частоты повреждения органов-мишеней. Незначительное повышение уровня артериального давления и даже высокое нормальное артериальное давление представляет потенциальную угрозу и должно быть принято во внимание.
- Женщинам в перименопаузе должны быть даны рекомендации по изменению образа жизни и назначены фармакологические средства, направленные на минимизацию сердечно-сосудистого риска.
- Пациенток с сердечно-сосудистыми факторами риска необходимо вести активно.
Менопауза, ЗГТ и ССЗ:
- У здоровых женщин в возрасте 50-59 лет ЗГТ не повышает риска ИБС и может даже снизить риск в этой возрастной группе (4) (степень доказательности – А).
- В исследовании WHI назначение монотерапии эстрогенами в возрастной группе 50-59 лет коррелировало со значительно менее выраженной кальцификацией коронарных артерий (эквивалентно меньшему количеству атеросклеротических бляшек) (степень доказательности – А).
- Ранний вред (большее число коронарных событий в течение первых 2 лет ЗГТ) не наблюдался в период ранней постменопаузы. Число событий, связанных с ИБС, уменьшалось с увеличением продолжительности приема ЗГТ в обоих клинических исследованиях WHI (5).
- Данные, полученные в ходе рандомизированных контролируемых исследований в возрастной группе 50-59 лет, сходны с таковыми, полученными ранее в наблюдательных исследованиях, и свидетельствуют о защитном эффекте ЗГТ на заболевания коронарных сосудов (3, 6) (степень доказательности – А, B).
- В настоящее время остается неясным, наблюдается ли повышение ишемического инсульта при использовании стандартных доз ЗГТ у здоровых женщин в возрасте 50-59 лет. Данные WHI не выявили статистически достоверного увеличения риска; однако, даже если статистически значимый риск существует, как было обнаружено в Исследовании Здоровья Медсестер, низкая распространенность этого нарушения в этой возрастной группе делает дополнительный риск чрезвычайно низким (7, 8) (степень доказательности – А, B).
- При назначении стандартных доз пероральных форм ЗГТ риск венозного тромбоза повышается приблизительно вдвое, но является крайне редким осложнением, исходная распространенность этого события крайне низка у здоровых женщин моложе 60 лет (9).
- Риск венозного тромбоза, возможно, ниже при назначении трансдермальных форм по сравнению с пероральной эстрогенной терапией (10) (степень доказательности – B).
Европейское общество кардиологов (ЕОК) признало наличие значительных пробелов в научном понимании различных аспектов сердечно-сосудистой заболеваемости у женщин, в связи с чем его эксперты содействовали созданию программы «Женское сердце». Большинство европейских стран, в том числе и Россия, поддержали эту инициативу ЕОК. В 2007 г. в России под эгидой Российского медицинского общества АГ, Российского общества гинекологов-эндокринологов и общества менопаузы создан Консенсус Российских кардиологов и гинекологов, посвященный ведению женщин с сердечно-сосудистым риском в пери- и постменопаузе. В 2009 г. во второй пересмотр Рекомендаций по диагностике и лечению метаболического синдрома (МС) Всероссийского научного общества кардиологов (ВНОК) впервые внесен раздел, посвященный постменопаузальному МС и ЗГТ. В этом же году разработаны и опубликованы первые Российские рекомендации по ЗГТ для гинекологов. Инициированы и проводятся совместно кардиологами и гинекологами научные исследования, конференции и образовательные программы для врачей.
В основе развития ССЗ, СД 2 типа и их фатальных осложнений у женщин лежит непосредственно дефицит эстрогенов и, кроме того, обусловленный им МС. В репродуктивном периоде ССЗ, вызванные атеросклерозом, крайне редко встречаются у женщин. Это обусловлено защитным действием половых стероидов на сердечно-сосудистую систему. Эстрогены оказывают позитивное влияние на липидный профиль в виде снижения уровня общего холестерина (ХС), ХС ЛПНП, липопротеина (а) и аполипопротеина, повышения уровня ХС ЛПВП. Со стороны функции эндотелия сосудов эстрогены вызывают подавление апоптоза и пролиферации гладкомышечных клеток стенки сосуда в ответ на ее повреждение; оказывают противовоспалительное и антиоксидантное действие; увеличивают продукцию простациклина и оксида азота; блокируют кальциевые каналы. Эстрогены уменьшают содержание ангиотензин-превращающего фермента (АПФ) в плазме крови. В регуляции активности симпатической нервной системы (СНС) эстрогены также принимают непосредственное участие. Кроме того, эстрогены способны увеличивать секрецию инсулина и повышать чувствительность к нему.
Прогестерон – гормон желтого тела – снижает тонус артериол, пролиферацию гладкомышечных клеток коронарных артерий, блокирует медленные кальциевые каналы. В почках прогестерон уменьшает реабсорбцию ионов натрия. Кроме того, он оказывает позитивное влияние на липидный обмен, снижает уровни ТГ и ХС ЛПОНП. Прогестерон, также участвуя в регуляции свертывающей системы крови, снижает уровень антитромбина III и концентрацию фактора VIII. Прогестерон взаимодействует с PPARg-рецепторами адипоцитов висцерального жира, таким образом повышая чувствительность периферических тканей к инсулину. Также он участвует в дифференцировке адипоцитов, препятствуя развитию висцерального ожирения. С наступлением менопаузы и снижения секреции эстрогенов снижаются и постепенно теряются все эти защитные свойства половых стероидов, что является причиной сердечно-сосудистой заболеваемости у женщин.
В постменопаузе меняется взаимоотношение ренин-ангиотензин-альдостероновой системы (РАСС) и женских половых гормонов, повышается активность ренина в плазме и связанная с ним продукция ангиотензина II, теряется ингибирующее влияние эстрогенов на экспрессию рецепторов ангиотензина II типа 1 (АТ1), развивается дисбаланс между оксидом азота и ангиотензином II, а его влияние на АТ1 становится более выраженным.
Повышение активности РААС является одним из ведущих механизмов формирования АГ у женщин в постменопаузе. Кроме того, в генезе АГ принимает участие повышение активности СНС и дисфункция эндотелия сосудов, являющиеся следствием эстрогенного дефицита. Повышение активности СНС вызывает повышение секреции норадреналина и спазм сосудов, соответственно, повышение общего сосудистого сопротивления (ОПСС). При нарушении функции эндотелия нарушается баланс вазоактивных медиаторов эндотелия сосудов. При этом повышается выработка эндотелием вазоконстрикторов и снижается секреция вазодилататоров, особенно оксида азота. Это также вызывает повышение ОПСС и повышение уровня АД. Кроме того, теряются защитные антиатерогенные свойства оксида азота, что способствует раннему развитию атеросклероза.
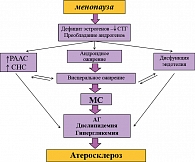
Еще одной важнейшей причиной развития АГ, атеросклероза и других ССЗ у женщин в постменопаузе является развитие МС. С наступлением менопаузы отмечается стремительное снижение секреции эстрогенов, в то время как секреция андрогенов снижается более медленно и плавно. Таким образом, наступает относительная резкому снижению эстрогенов гиперандрогения. Это, в свою очередь, вызывает развитие андроидного ожирения с перераспределением подкожного жира в верхнюю половину тела и увеличение массы висцерального жира. Прогрессированию висцерального ожирения способствует также снижение уровня соматотропного гормона (СТГ), являющееся следствием дефицита эстрогенов. Дефицит СТГ вызывает нарушение секреции инсулина и инсулинорезистентность (ИР). Снижение уровня прогестерона приводит к снижению активности PPARg- и a-рецепторов и, как следствие, снижению секреции адипонектина и ИР, а также повышению объема висцерального жира.
Развитие ожирения усугубляет рост уровня глюкокортикоидов, которое наблюдается с повышением возраста. При этом нарушается механизм обратной связи, и в ответ на любую, даже незначительную стрессовую ситуацию замедляется восстановление исходного уровня стрессовых гормонов, в частности глюкокортикоидов, концентрация которых длительное время держится на высоких значениях. С возрастом отмечается изменение соотношения минералкортикоидов и глюкокортикоидов в гиппокампе и гипоталамусе в пользу увеличения глюкортикоидов.
Эстрогены участвуют также в регуляции аппетита. Было установлено, что в репродуктивном периоде женщины в фазу овуляции, когда отмечается максимальный выброс эстрогенов, едят менее калорийную пищу и в меньшем объеме, чем в лютеиновую фазу, когда снижается секреция половых стероидов. У женщин в постменопаузе наблюдается изменение пищевого поведения в сторону повышения аппетита, что способствует нарастанию массы тела и прогрессированию МС.
МС у женщин в постменопаузе формируется по традиционному механизму, таким же образом, как у других категорий больных. Отличие лишь в том, что его развитие инициирует дефицит эстрогенов (см. рисунок).
Во втором пересмотре Рекомендаций по диагностике и лечению метаболического синдрома ВНОК в главе, посвященной менопаузальному МС и ЗГТ, особое внимание уделено комбинации эстрадиола с дроспиреноном (Анжелик) как преимущественной для женщин в постменопаузе с МС. Анжелик представляет собой комбинацию 17b-эстрадиола и дроспиренона, разработанную для лечения климактерических расстройств и профилактики остеопороза. В состав препарата входит 1 мг 17b-эстрадиола и 2 мг дроспиренона. Дроспиренон (ДРСП) – новый прогестаген, фармакологический профиль которого наиболее близок к эндогенному прогестерону по сравнению с другими синтетическими прогестагенами, применяющимися в настоящее время (11). Помимо этого, ДРСП является прогестагеном со свойствами антагониста рецепторов к альдостерону, т.е. обладает уникальными свойствами, не характерными для других синтетических прогестагенов. Благодаря антиальдостероновой активности ДРСП вызывает умеренно выраженное усиление экскреции натрия и воды (12).
В то время как в течение первого года приема других оральных препаратов для гормональной терапии отмечается некоторое повышение уровня систолического АД и эта тенденция сохраняется при продолжении лечения, антиминералокортикоидные свойства Анжелика способствуют снижению уровня АД у женщин в постменопаузе с гипертензией как на фоне монотерапии, так и при сочетанном его применении с различными антигипертензивными средствами (13).
Анжелик – препарат для комбинированного режима ЗГТ – обеспечивает новый альтернативный подход к ведению женщин в постменопаузе и благодаря дополнительным терапевтическим преимуществам превосходит возможности других препаратов, применяющихся с традиционной целью «замещения гормонов».
Недавно завершилось открытое с активным контролем научное исследование при совместном участии кардиологов и гинекологов, посвященное изучению взаимосвязи эстрогенного дефицита у женщин в ранние сроки постменопаузы с развитием метаболического синдрома, АГ и атеросклероза и оценке влияния комбинированной ЗГТ на сердечно-сосудистую систему. В этой работе приняли участие отдел системных гипертензий НИИ кардиологии им. А.Л. Мясникова, Российский кардиологический научно-производственный комплекс Росмедтехнологий, Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова и Московская медицинская академия им. И.М. Сеченова.
Целью исследования являлось изучение влияния заместительной гормональной терапии, включающей 1 мг 17b-эстрадиола и 2 мг дроспиренона (Анжелик), на уровень артериального давления, состояние микроциркуляции, сосудистой стенки и метаболический статус у женщин в постменопаузе.
Фиксированная низкодозовая комбинация, включающая натуральный эстроген (1 мг 17b-эстрадиола) и прогестин (2 мг дроспиренона) (Анжелик), выбрана была не случайно для использования в данном исследовании. Принимая во внимание высокую частоту МС и АГ и их значимость в развитии атеросклероза и его сердечно-сосудистых осложнений, в качестве ЗГТ у женщин в постменопаузе особенно показана комбинация эстрадиола с дроспиреноном.
ДРСП – это первый и единственный прогестаген, обладающий свойствами антагониста к альдостерону. Причем его антиминералокортикоидная активность превосходит таковую известного антагониста альдостерона – спиронолактона. Кроме того, не менее важным свойством ДРСП является его способность воздействия на висцеральную жировую ткань и дифференцировку адипоцитов, что препятствует увеличению объема висцерального жира, нормализует чувствительность к инсулину и липидный обмен. Эти свойства ДРСП крайне важны в профилактике МС и АГ у женщин в ранней постменопаузе.
Еще один важный аргумент в пользу использования комбинированной терапии, включающей прогестаген у женщин в постменопаузе, – это его свойство, обеспечивающее безопасность эндометрия, т.е. профилактику онкологических заболеваний эндометрия.
Результаты промежуточного анализа нашей работы продемонстрировали позитивное влияние ЗГТ комбинированным препаратом Анжелик на уровень АД, висцеральное ожирение, метаболический статус, клинические проявления климактерического синдрома, состояние микроциркуляции и толщины интимы-медиа сонной артерии у женщин в ранние сроки постменопаузы.
Несомненно, что уменьшение проявлений МС и АГ у женщин в ранней постменопаузе в нашем исследовании обусловлено в большей мере воздействием ДРСП, входящего в комбинированный препарат Анжелик.
Результаты других исследований, в которых проводилось сравнение эффективности монотерапии эстрадиолом и комбинированным препаратом Анжелик у женщин в постменопаузе с МС и АГ, показали, что только терапия препаратом Анжелик приводила к снижению массы тела, в то время как монотерапия эстрадиолом, напротив, вызывала повышение веса тела. Кроме того, уровень АД и показателей липидного обмена значительно лучше снижался на фоне терапии препаратом Анжелик в сравнении с монотерапией эстрадиолом.
Как известно, активация РААС под влиянием различных синтетических эстрогенов и прогестагенов способствует повышению содержания в организме натрия (14). Повышенный уровень АД нормализуется, если эстрогены используются в комбинации с тиазидными диуретиками или спиронолактоном, что свидетельствует о том, что эти сдвиги АД могут быть связаны с задержкой натрия. При использовании 2 мг ДРСП происходит немедленная активация натрийуреза. Помимо потери натрия, снижение уровня АД свидетельствует о непосредственном влиянии ДРСП на РААС сосудов, заключающемся в повышении растяжимости артериальной стенки.
Эти свойства ДРСП особенно важны у женщин в постменопаузе с АГ, развитие которой у них, как известно, в определенной степени связано с повышением жесткости стенок артерий (15).
В рандомизированных плацебо-контролируемых исследованиях было показано, что ДРСП, являясь антагонистом альдостерона, оказывает значимое влияние на уровень АД у женщин в постменопаузе, страдающих АГ. У женщин с нормальным уровнем АД перед началом исследования не обнаружено значимых изменений показателей АД (16).
Аналогичные результаты в отношении динамики АД у женщин с АГ в постменопаузе были получены и на фоне приема препарата Анжелик.
Необходимым условием успешного лечения и профилактики МС, АГ и других ССЗ, обусловленных дефицитом эстрогенов у женщин в постменопаузе, является активное наблюдение, выявление факторов сердечно-сосудистого риска и своевременная их коррекция. Эти мероприятия должны осуществляться совместными усилиями кардиологов и гинекологов. Одной из важнейших и первостепенных задач, стоящих перед этими специалистами, является решение вопроса о необходимости и возможности назначения ЗГТ в как можно более ранние сроки после наступления менопаузы, т.е. до развития необратимых атеросклеротических изменений сердца и сосудов, обусловленных дефицитом эстрогенов. Только при этом условии ЗГТ сможет обеспечить первичную профилактику ССЗ и улучшить качество жизни у женщин в постменопаузальный период жизни.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.