количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Перспективы лечения нарушения толерантности к глюкозе у больных с метаболическим синдромом
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Кардиология и Ангиология" №2
- Аннотация
- Статья
- Ссылки
Сахарный диабет 2 типа – хроническое системное заболевание, характеризующееся длительной гипергликемией, которая приводит к ремоделированию стенок кровеносных сосудов и связанному с ней поражению тканей и органов.
Сахарный диабет 2 типа – хроническое системное заболевание, характеризующееся длительной гипергликемией, которая приводит к ремоделированию стенок кровеносных сосудов и связанному с ней поражению тканей и органов.
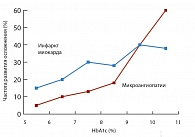
Рис. 1. UKPDS: зависимость между уровнем НbА1с и частотой развития сосудистых осложнений СД
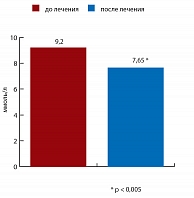
Рис. 2. Уровень постпрандиальной глюкозы на фоне 24-недельной терапии вилдаглиптином
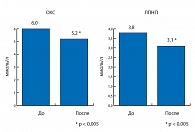
Рис. 3. Динамика уровня ОХС и ЛПНП на фоне 24-недельной терапии вилдаглиптином
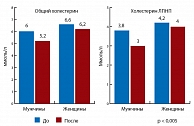
Рис. 4. Динамика показателей ОХ и ХС ЛПНП на фоне 24-недельной терапии вилдаглиптином
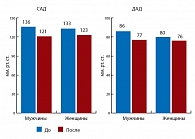
Рис. 5. Динамика показателей САД и ДАД на фоне 24-недельной терапии вилдаглиптином
Заболеваемость сахарным диабетом (СД) неуклонно растет во всем мире. По данным ВОЗ, численность больных сахарным диабетом к 2025 году достигнет 300 млн человек. Значительное место в структуре смертности больных СД занимают сердечно-сосудистые заболевания (ССЗ): 54,7% – острый инфаркт миокарда (ОИМ), 29% – инсульт [1].
Гипергликемия является главным пусковым фактором в развитии всех сосудистых осложнений при СД. На основании проведенных многоцентровых клинических исследований (DCCT, UKPDS) Европейская группа по изучению СД установила зависимость риска развития диабетических ангиопатий от степени компенсации СД. Так, уровню гликированного гемоглобина НbА1с выше 6,5% (норма до 6,2%) – идеальная компенсация – соответствует низкий риск, уровню НbА1с от 6,6 до 7,5% – умеренный, уровню НbА1с > 7,5% – высокий [2]. Проспективное исследование UKPDS (UK Prospective Diabetes Study) выявило прямую зависимость между уровнем НbА1с и частотой развития микро- и макроангиопатий [3] (рис. 1).
В этом же исследовании было установлено, что снижение уровня НbА1с приблизительно на 1% (с 7,9 до 7,0%) достоверно снижает частоту развития микроангиопатий на 25%. За 12 лет наблюдения риск развития микроальбуминурии снизился на 25%, ретинопатии – на 21%, риск развития инфаркта миокарда – на 16% (однако это изменение не было достоверным, р = 0,052) [4].
Причина отсутствия достоверного снижения риска инфаркта миокарда при хорошем контроле гликемии не вполне ясна. Возможно, снижения уровня НbА1с до 7% недостаточно для профилактики макрососудистых осложнений. Другая причина могла заключаться в том, что сахароснижающие препараты, применявшиеся в исследовании UKPDS (сульфонилмочевина, метформин, инсулин), обладают атерогенным действием и тем самым нивелируют эффект компенсации диабета.
Следует отметить, что снижение риска микроангиопатий на фоне нормализации показателей гликемии было неоднократно доказано, однако подобной положительной тенденции в отношении макроангиопатии и ее исходов отмечено не было. Результаты крупных исследований, таких как VADT (Veterans Affairs Diabetes Trial), ACCORD (Action to Control Cardiovascular Risk in Diabetes) и ADVANCE (Action in Diabetes and Vascular Disease), также не продемонстрировали преимуществ интенсивного контроля гликемии в снижении смертности, более того, было отмечено увеличение риска развития макроангиопатий (ветвь «интенсивной» терапии ACCORD). Важно понимать, что поддержание гликемии на нормальном или субнормальном уровне, как видно на примере всех перечисленных исследований, чрезвычайно трудно достижимо. Интенсивное лечение часто сопряжено со значительным повышением риска гипогликемии, в том числе тяжелой, и достоверным увеличением массы тела.
Риск ССЗ и смертности повышается уже на фоне предиабетических состояний: гипергликемии натощак и нарушения толерантности к глюкозе (НТГ). Следует отметить, что особенно резко возрастает риск при НТГ.
НТГ является состоянием, ассоциированным с повышенным риском сердечно-сосудистых осложнений (ССО). Эпидемиологические исследования показали, что в дебюте СД 2 типа около 50% больных уже имеют макро- и микрососудистые осложнения. Возможно, это результат того, что метаболические нарушения, возникающие до первых клинических проявлений СД, способны приводить к поражению органов-мишеней и повышать риск ССО. В ряде исследований доказано, что НТГ не только повышает риск развития СД, но и значительно увеличивает риск ССО, причем даже в большей степени, чем артериальная гипертензия (АГ) и дислипидемия [5].
Метаанализ результатов 20 исследований, суммарно включавших более 95 тыс. человек без СД, показал, что постпрандиальная гликемия на уровне 7,8 ммоль/л сопровождалась увеличением риска развития сердечно-сосудистых заболеваний в 1,58 раза. В исследовании DECODE (Diabetes Epidemiology: Collaborative Analysis of Diagnostic Criteria in Europe Study, 1999) показано, что у пациентов с НТГ риск сердечно-сосудистой смертности повышается в 1,32 раза по сравнению с лицами с нормогликемией, а у пациентов с гипергликемией натощак – только в 1,14 раза [6].
В настоящее время существует только один препарат для лечения НТГ – акарбоза, применение которого зачастую ограничено в связи с его побочными эффектами: метеоризмом, болями в животе, диареей, в отдельных случаях (особенно при приеме высоких доз) наблюдается повышение активности печеночных трансаминаз.
Появление в начале ХХI в. тиазолидиндионов (глитазонов) – препаратов нового класса, устраняющих ключевую причину развития СД 2 типа (инсулинорезистентность), первоначально связывали с перспективой преодоления эпидемии СД. Однако эти надежды не оправдались. Долгосрочное проспективное исследование ADOPT (the Adult Diabetes Outcome Progression Trial), в котором сравнивали три режима терапии СД 2 типа (метформин, препараты сульфонилмочевины (СМ) и росиглитазон), показало, что глитазон действительно способен дольше других препаратов удерживать гликемический контроль в пределах нормальных значений [7]. Тем не менее декомпенсация все же развивается через 2,5–3 года лечения, и, кроме того, усиливаются побочные эффекты терапии (увеличение массы периферического жира, задержка жидкости с появлением отеков, риск прогрессирования сердечной недостаточности).
В связи с этим представляет интерес новый класс препаратов – высокоселективных ингибиторов дипептидилпептидазы-4 (ДПП-4), одним из представителей которых является вилдаглиптин.
Вилдаглиптин (Галвус) отличается по химической структуре и фармакологическому действию от аналогов глюкагоноподобного пептида-1 (ГПП-1), инсулина, производных сульфонилмочевины, бигуанидов, агонистов γ-рецепторов, активируемых пролифератором пероксисом (PPAR-γ), ингибиторов альфа-гликозидазы, аналогов амилина. Ингибируя ДПП-4, вилдаглиптин повышает концентрацию двух известных гормонов семейства инкретинов: ГПП-1 и глюкозозависимого инсулинотропного пептида (ГИП).
Гормоны семейства инкретинов секретируются в кишечнике в течение суток, их уровень повышается в ответ на прием пищи. Инкретины являются частью внутренней физиологической системы регуляции гомеостаза глюкозы. При нормальном или повышенном уровне глюкозы крови гормоны семейства инкретинов способствуют увеличению синтеза и секреции инсулина β-клетками поджелудочной железы за счет сигнальных внутриклеточных механизмов, ассоциированных с циклическим АМФ.
ГПП-1 также способствует подавлению повышенной секреции глюкагона α-клетками поджелудочной железы. Снижение концентрации глюкагона на фоне повышения уровня инсулина способствует уменьшению продукции глюкозы печенью, что в итоге приводит к уменьшению гликемии. При низкой концентрации глюкозы крови стимулированное инкретинами усиление выброса инсулина и уменьшение секреции глюкагона не наблюдаются. ГПП-1 и ГИП не влияют на выброс глюкагона в ответ на гипогликемию. В физиологических условиях активность инкретинов ограничивается ферментом ДПП-4, который быстро гидролизует инкретины с образованием неактивных продуктов. Вилдаглиптин предотвращает гидролиз инкретинов ферментом ДПП-4, тем самым увеличивая плазменные концентрации активных форм ГПП-1 и ГИП. Повышая уровень инкретинов, вилдаглиптин увеличивает глюкозозависимый выброс инсулина и способствует уменьшению секреции глюкагона. У больных CД 2 типа с гипергликемией эти изменения секреции инсулина и глюкагона приводят к снижению уровня гликированного гемоглобина НbА1С и уменьшению плазменной концентрации глюкозы, определяемой натощак и после нагрузочной пробы.
Несмотря на то, что данный препарат зарегистрирован для лечения СД 2 типа, для многих ученых представляет большой интерес изучение данной группы препаратов для лечения НТГ. В исследовании Effect of the DPP-4 inhibitor vildagliptin on incretin hormones, islet function, and postprandial glycemia in subjects with impaired glucose tolerance [8] вилдаглиптин использовали для лечения больных с НТГ. Это двойное слепое рандомизированное плацебоконтролируемое исследование с паралельными группами, которое проводилось в течение 12 недель. Оценивалось действие вилдаглиптина на уровень постпрандиальной гликемии, уровень инкретиновых гормонов и функцию островковых клеток у пациентов с НТГ. Пациенты (средний ИМТ 23–45 кг/м2) рандомизировались на две группы – терапии вилдаглиптином 50 мг 1 раз в сутки и плацебо. Первичная эффективность препарата оценивалась по динамике изменения (от исходных значений) уровня глюкозы в плазме крови (по показателю площади под кривой – ППК0-2h) и скорости секреции инсулина (ССИ) в ответ на глюкозу как показателя функции β-клеток. Все показатели измерялись через 2 ч после приема пищи.
Результаты терапии вилдаглиптином у пациентов с СД 2 типа показали:
Результаты последних исследований убедительно продемонстрировали, что инкретины не только позволяют контролировать уровень глюкозы, но и оказывают влияние на сердечно-сосудистую систему (ССС) [9]. Обнаружено, что ГПП-1-рецепторы экспрессируются не только на панкреатических клетках островков Лангерганса, а также в почках, легких, головном мозге, гастроинтестинальном тракте и сердце [10]. Период полужизни ГПП-1(7-36) в циркуляцирующей крови очень короток (от 1 до 2 мин), так как он быстро расщепляется ферментом дипептидилпептидазой-4 до метаболита ГПП-1(9-36), который не взаимодействует с ГПП-1-рецептором. Важно, что как противодиабетический агент ГПП-1 не вызывает гипогликемию.
Терапия с применением ГПП-1 имеет преимущества в снижении сердечно-сосудистого риска благодаря снижению уровня глюкозы и веса. В экспериментальных исследованиях показаны эффекты на ССС, не связанные со снижением уровня глюкозы, при лечении ГПП-1(7-36). Так, наблюдалась вазодилатация, вызванная ГПП-1(7-36) эндотелийзависимым путем, исходно суженных легочных артерий [11]. Полученные данные позволяют предположить, что терапия, основанная на применении ГПП-1(7-36), способна предотвращать острое реперфузионное повреждение миокарда. В модели на изолированном сердце крысы инфузия ГПП-1(7-36) проявила свойства защиты миокарда от ишемически-реперфузионного повреждения. Механизм, лежащий в основе этого защитного эффекта на ССС, не связан с влиянием на уровень глюкозы и определяется активацией ГПП-1-рецептора и восстановлением внутриклеточных сигнальных путей, вовлекающих Akt, Ert1/2, p70S6K и AMPK, с последующей фосфориляцией и ингибированием проапоптотического протеина BAD. Исследование, проводимое на миокардах свиней, не показало уменьшение зоны инфаркта при применении ГПП-1(7-36). Недостаточную кардиопротекцию можно объяснить тем, что препарат вводился в отсутствии ингибитора ДПП-4.
Исследования, проведенные группой Шэннона, показали, что терапия ГПП-1(7-36) улучшает сократительную функцию ЛЖ в поврежденном миокарде. В модели на собаках с дилатационной кардиомиопатией, индуцированной электростимуляцией, терапия ГПП-1 в течение 48 часов способствовала улучшению чувствительности к инсулину и потребления глюкозы миокардом, увеличению сердечного выброса и снижению конечно-диастолического объема ЛЖ, ЧСС и системного сосудистого сопротивления [12]. При использовании в модели на собаках гибернации миокарда 24-часовая терапия ГПП-1 улучшала региональную сократительную функцию [13].
В отделе системных гипертензий РКНПК было проведено исследование, целью которого явилась оценка влияния высокоселективного ингибитора ДПП-4 на висцеральное ожирение, показатели углеводного, липидного обмена и суточный профиль АД у пациентов с метаболическим синдромом (МС), артериальной гипертензией 1 степени и НТГ.
Материалы и методы
В исследование были включены 30 пациентов с МС, АГ 1 степени и НТГ. После предварительного скрининга пациентам, включенным в исследование, был назначен вилдаглиптин 50 мг в сутки в виде монотерапии. Следует отметить, что назначенная ранее антигипертензивная терапия не менялась. Соотношение мужчин и женщин в группе составило 16 и 14 соответственно. Средний возраст пациентов, принимавших вилдаглиптин, был 46,4 ± 12,62 лет. У всех пациентов, принимавших участие в исследовании, имело место ожирение по абдоминальному типу разной степени выраженности. Средняя масса тела составляла 98,12 ± 18,5 кг, ИМТ 33,1 ± 4,25 кг/м² и ОТ 110,9 ± 12,17 см. Клиническое САД у пациентов зафиксировано на уровне 136,0 ± 9,27 мм рт. ст., ДАД 85,6 ± 7,58 мм рт. ст. У всех пациентов было выявлено нарушение толерантности к углеводам. У абсолютного большинства больных также отмечалась разной степени выраженности дислипидемия. До начала исследования и через 24 недели терапии у пациентов собирали полный анамнез, проводили физикальный осмотр и антропометрическое обследование: измерение роста, массы тела, окружности талии (ОТ). Индекс массы тела (ИМТ) рассчитывался по формуле Кетле. Проводили биохимическое исследование венозной крови (общий холестерин (ХС), ХС липопротеидов низкой плотности (ЛПНП), ХС липопротеидов высокой плотности (ЛПВП), триглицеридов (ТГ), глюкоза, мочевая кислота). Забор крови для лабораторных анализов производился из локтевой вены с 9 до 10 ч утра после 12-часового голодания. Содержание общего ХС, ТГ и ХС ЛПВП определяли ферментативным колориметрическим методом с помощью наборов фирмы DIASYS (Германия) на биохимическом автоанализаторе EXPRESS PLUS (CHIRON/Diagnostics, Великобритания). Результаты выражали в ммоль/л. Содержание ХС ЛПНП вычисляли по формуле Фридвальда и соавт.:
ХС ЛПНП = общий ХС - (ТГ/2,2 + ХС ЛПВП),
где ТГ/2,2 = ХС ЛПОНП.
Контроль качества при выполнении исследований осуществляли с использованием контрольной сыворотки Precinorm L (Германия). Для определения уровня мочевой кислоты использовали наборы и стандартные образцы фирмы DIASYS на биохимическом автоанализаторе EXPREES PLUS (CHIRON/Diagnostics, Великобритания). Для оценки безопасности и побочных эффектов препаратов определяли активность АСТ, АЛТ, уровни общего билирубина, общего белка, креатинина на автоанализаторе EXPREES PLUS при использовании реактивов и контрольных сывороток фирмы DIASYS (Германия). Методика проведения перорального теста на толерантность к глюкозе: пробы крови брали после 12-часового голодания из локтевой вены в период с 8 до 9 ч утра. После забора крови натощак больному давали выпить в течение 2–3 мин 75 г сухой глюкозы, растворенной в 250 мл воды, после чего через 2 ч осуществлялось повторное взятие венозной крови. В период проведения теста исключалось курение, прием пищи и воды, физические нагрузки.
В исследование не включались пациенты с тяжелой АГ, инфарктом миокарда в анамнезе, хронической сердечной недостаточностью, хронической почечной и печеночной недостаточностью, онкологическими заболеваниями, СД 1 и 2 типа, в период беременности и лактации.
Статистическую обработку полученных данных проводили с использованием программы MedCalk, Statistika v.6. Результаты представлены как М ± m. Достоверность различий определяли с помощью непараметрического теста Манна–Уитни. Сравнение частоты распространения признаков по группам проводилось при помощи точного двустороннего критерия Фишера. Анализ корреляционных взаимосвязей клинических и биохимических показателей осуществляли с помощью метода Спирмена. Уровень значимости р < 0,05 рассматривали как достоверный.
Результаты
На фоне 24-недельного лечения вилдаглиптином у пациентов было достигнуто значимое снижение массы тела в общей группе с 98,12 ± 18,5 до 93,9 ± 18,74 кг (р < 0,001). Среднее значение окружности талии уменьшилось с 110,9 ± 12 до 104,8 ± 12,39 см (р < 0,001). В результате проведенной терапии вилдаглиптином у пациентов наблюдалось достоверное снижение уровня постпрандиальной глюкозы с 9,19 ± 0,99 до 7,65 ± 1,03 ммоль/л (р < 0,005) (рис. 2) и уровня глюкозы натощак с 6,1 ± 0,28 до 5,88 ± 0,26 ммоль/л (р < 0,005). Также на фоне проводимой терапии существенно улучшились показатели липидного обмена. Так, уровень общего холестерина уменьшился с 5,96 ± 0,75 до 5,21 ± 1,03 ммоль/л (р < 0,005) за счет достоверного снижения уровня липопротеидов низкой плотности с 3,8 ± 0,69 до 3,14 ± 0,97 ммоль/л (р < 0,005) (рис. 3). Показатели уровня липопротеидов высокой плотности и триглицеридов существенно не изменились. По данным суточного мониторирования АД (СМАД) было зарегистрировано достоверно значимое снижение показателей систолического артериального давления и диастолического артериального давления в дневные часы: САД с 136,0 ± 9,27 до 121,4 ± 7,29 мм рт. ст. (р < 0,0001), ДАД с 85,6 ± 7,58 до 76,6 ± 5,62 мм рт. ст. (р < 0,001). В ночные часы САД снизилось со 128,2 ± 8,31 до 117,2 ± 6,11 мм рт. ст. (р < 0,001), ДАД с 72,3 ± 5,31 до 68,4 ± 5,13 мм рт. ст. (р < 0,0001).
Проведен анализ результатов по гендерному признаку. Было отмечено достоверно более значимое снижение уровня общего холестерина и липопротеидов низкой плотности у мужчин в сравнении с женщинами (p < 0,005) (рис. 4). Однако отмечалась очевидная тенденция к более выраженному снижению триглицеридов у женщин по сравнению с мужчинами, хотя различие не было достоверным. Наряду с этим, такие показатели как САД и ДАД на фоне проводимой терапии лучше снижались в группе мужчин в сравнении с женщинами, однако достоверности различий не наблюдалось (рис. 5).
В течение 24-недельной терапии вилдаглиптином по данным биохимических показателей и клинической картины эпизодов гипогликемии не наблюдалось.
Выводы
На фоне приема вилдаглиптина у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе отмечается значимое снижение массы тела и окружности талии.
Терапия вилдаглиптином у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе приводит к достоверному снижению как постпрандиального уровня глюкозы, так и уровня глюкозы натощак.
Терапия вилдаглиптином у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе сопровождалась хорошим антигипертензивным эффектом с достоверным снижением систолического и диастолического АД как в дневные, так и в ночные часы.
В результате проводимой терапии у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе достоверно снизились показатели липидного обмена: общего холестерина, липопротеидов низкой плотности. При этом уровень ТГ и липопротеидов высокой плотности значимо не менялся.
На фоне проводимой терапии было отмечено достоверно большее выраженное снижение уровня общего холестерина и липопротеидов низкой плотности у мужчин в сравнении с женщинами
После проведенной терапии отмечается очевидная тенденция к более выраженному снижению триглицеридов у женщин по сравнению с мужчинами, при этом разница была не достоверна.
Наряду с этим такие показатели как САД и ДАД, на фоне проводимой терапии лучше снижались в группе мужчин в сравнении с женщинами, однако достоверности различий не наблюдалось.
На фоне лечения вилдаглиптином у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе эпизодов гипогликемии не зарегистрировано, при этом терапия вилдаглиптином сопровождалась хорошим профилем переносимости и безопасности.
Tаким образом, применение вилдаглиптина у больных с МС и НТГ продемонстрировало высокую эффективность, хорошую переносимость и отсутствие гипогликемических состояний на фоне терапии. Лечение вилдаглиптином приводило к достоверному улучшению показателей углеводного обмена, снижению как постпрандиального уровня глюкозы, так и гликемии натощак, при этом достоверно снижались уровни общего холестерина и холестерина липопротеидов низкой плотности. Кроме того, терапия вилдаглиптином у пациентов с МС и НТГ сопровождалась достоверным снижением как систолического, так и диастолического АД уже в первые 6 месяцев терапии.
Также отмечено достоверно более выраженное снижение уровня общего холестерина и липопротеидов низкой плотности у мужчин в сравнении с женщинами. Отмечена очевидная тенденция к более выраженному снижению триглицеридов у женщин по сравнению с мужчинами, наряду с этим показатели САД и ДАД на фоне проводимой терапии лучше снижались в группе мужчин в сравнении с женщинами, однако достоверности различий не наблюдалось.
Гипергликемия является главным пусковым фактором в развитии всех сосудистых осложнений при СД. На основании проведенных многоцентровых клинических исследований (DCCT, UKPDS) Европейская группа по изучению СД установила зависимость риска развития диабетических ангиопатий от степени компенсации СД. Так, уровню гликированного гемоглобина НbА1с выше 6,5% (норма до 6,2%) – идеальная компенсация – соответствует низкий риск, уровню НbА1с от 6,6 до 7,5% – умеренный, уровню НbА1с > 7,5% – высокий [2]. Проспективное исследование UKPDS (UK Prospective Diabetes Study) выявило прямую зависимость между уровнем НbА1с и частотой развития микро- и макроангиопатий [3] (рис. 1).
В этом же исследовании было установлено, что снижение уровня НbА1с приблизительно на 1% (с 7,9 до 7,0%) достоверно снижает частоту развития микроангиопатий на 25%. За 12 лет наблюдения риск развития микроальбуминурии снизился на 25%, ретинопатии – на 21%, риск развития инфаркта миокарда – на 16% (однако это изменение не было достоверным, р = 0,052) [4].
Причина отсутствия достоверного снижения риска инфаркта миокарда при хорошем контроле гликемии не вполне ясна. Возможно, снижения уровня НbА1с до 7% недостаточно для профилактики макрососудистых осложнений. Другая причина могла заключаться в том, что сахароснижающие препараты, применявшиеся в исследовании UKPDS (сульфонилмочевина, метформин, инсулин), обладают атерогенным действием и тем самым нивелируют эффект компенсации диабета.
Следует отметить, что снижение риска микроангиопатий на фоне нормализации показателей гликемии было неоднократно доказано, однако подобной положительной тенденции в отношении макроангиопатии и ее исходов отмечено не было. Результаты крупных исследований, таких как VADT (Veterans Affairs Diabetes Trial), ACCORD (Action to Control Cardiovascular Risk in Diabetes) и ADVANCE (Action in Diabetes and Vascular Disease), также не продемонстрировали преимуществ интенсивного контроля гликемии в снижении смертности, более того, было отмечено увеличение риска развития макроангиопатий (ветвь «интенсивной» терапии ACCORD). Важно понимать, что поддержание гликемии на нормальном или субнормальном уровне, как видно на примере всех перечисленных исследований, чрезвычайно трудно достижимо. Интенсивное лечение часто сопряжено со значительным повышением риска гипогликемии, в том числе тяжелой, и достоверным увеличением массы тела.
Риск ССЗ и смертности повышается уже на фоне предиабетических состояний: гипергликемии натощак и нарушения толерантности к глюкозе (НТГ). Следует отметить, что особенно резко возрастает риск при НТГ.
НТГ является состоянием, ассоциированным с повышенным риском сердечно-сосудистых осложнений (ССО). Эпидемиологические исследования показали, что в дебюте СД 2 типа около 50% больных уже имеют макро- и микрососудистые осложнения. Возможно, это результат того, что метаболические нарушения, возникающие до первых клинических проявлений СД, способны приводить к поражению органов-мишеней и повышать риск ССО. В ряде исследований доказано, что НТГ не только повышает риск развития СД, но и значительно увеличивает риск ССО, причем даже в большей степени, чем артериальная гипертензия (АГ) и дислипидемия [5].
Метаанализ результатов 20 исследований, суммарно включавших более 95 тыс. человек без СД, показал, что постпрандиальная гликемия на уровне 7,8 ммоль/л сопровождалась увеличением риска развития сердечно-сосудистых заболеваний в 1,58 раза. В исследовании DECODE (Diabetes Epidemiology: Collaborative Analysis of Diagnostic Criteria in Europe Study, 1999) показано, что у пациентов с НТГ риск сердечно-сосудистой смертности повышается в 1,32 раза по сравнению с лицами с нормогликемией, а у пациентов с гипергликемией натощак – только в 1,14 раза [6].
В настоящее время существует только один препарат для лечения НТГ – акарбоза, применение которого зачастую ограничено в связи с его побочными эффектами: метеоризмом, болями в животе, диареей, в отдельных случаях (особенно при приеме высоких доз) наблюдается повышение активности печеночных трансаминаз.
Появление в начале ХХI в. тиазолидиндионов (глитазонов) – препаратов нового класса, устраняющих ключевую причину развития СД 2 типа (инсулинорезистентность), первоначально связывали с перспективой преодоления эпидемии СД. Однако эти надежды не оправдались. Долгосрочное проспективное исследование ADOPT (the Adult Diabetes Outcome Progression Trial), в котором сравнивали три режима терапии СД 2 типа (метформин, препараты сульфонилмочевины (СМ) и росиглитазон), показало, что глитазон действительно способен дольше других препаратов удерживать гликемический контроль в пределах нормальных значений [7]. Тем не менее декомпенсация все же развивается через 2,5–3 года лечения, и, кроме того, усиливаются побочные эффекты терапии (увеличение массы периферического жира, задержка жидкости с появлением отеков, риск прогрессирования сердечной недостаточности).
В связи с этим представляет интерес новый класс препаратов – высокоселективных ингибиторов дипептидилпептидазы-4 (ДПП-4), одним из представителей которых является вилдаглиптин.
Вилдаглиптин (Галвус) отличается по химической структуре и фармакологическому действию от аналогов глюкагоноподобного пептида-1 (ГПП-1), инсулина, производных сульфонилмочевины, бигуанидов, агонистов γ-рецепторов, активируемых пролифератором пероксисом (PPAR-γ), ингибиторов альфа-гликозидазы, аналогов амилина. Ингибируя ДПП-4, вилдаглиптин повышает концентрацию двух известных гормонов семейства инкретинов: ГПП-1 и глюкозозависимого инсулинотропного пептида (ГИП).
Гормоны семейства инкретинов секретируются в кишечнике в течение суток, их уровень повышается в ответ на прием пищи. Инкретины являются частью внутренней физиологической системы регуляции гомеостаза глюкозы. При нормальном или повышенном уровне глюкозы крови гормоны семейства инкретинов способствуют увеличению синтеза и секреции инсулина β-клетками поджелудочной железы за счет сигнальных внутриклеточных механизмов, ассоциированных с циклическим АМФ.
ГПП-1 также способствует подавлению повышенной секреции глюкагона α-клетками поджелудочной железы. Снижение концентрации глюкагона на фоне повышения уровня инсулина способствует уменьшению продукции глюкозы печенью, что в итоге приводит к уменьшению гликемии. При низкой концентрации глюкозы крови стимулированное инкретинами усиление выброса инсулина и уменьшение секреции глюкагона не наблюдаются. ГПП-1 и ГИП не влияют на выброс глюкагона в ответ на гипогликемию. В физиологических условиях активность инкретинов ограничивается ферментом ДПП-4, который быстро гидролизует инкретины с образованием неактивных продуктов. Вилдаглиптин предотвращает гидролиз инкретинов ферментом ДПП-4, тем самым увеличивая плазменные концентрации активных форм ГПП-1 и ГИП. Повышая уровень инкретинов, вилдаглиптин увеличивает глюкозозависимый выброс инсулина и способствует уменьшению секреции глюкагона. У больных CД 2 типа с гипергликемией эти изменения секреции инсулина и глюкагона приводят к снижению уровня гликированного гемоглобина НbА1С и уменьшению плазменной концентрации глюкозы, определяемой натощак и после нагрузочной пробы.
Несмотря на то, что данный препарат зарегистрирован для лечения СД 2 типа, для многих ученых представляет большой интерес изучение данной группы препаратов для лечения НТГ. В исследовании Effect of the DPP-4 inhibitor vildagliptin on incretin hormones, islet function, and postprandial glycemia in subjects with impaired glucose tolerance [8] вилдаглиптин использовали для лечения больных с НТГ. Это двойное слепое рандомизированное плацебоконтролируемое исследование с паралельными группами, которое проводилось в течение 12 недель. Оценивалось действие вилдаглиптина на уровень постпрандиальной гликемии, уровень инкретиновых гормонов и функцию островковых клеток у пациентов с НТГ. Пациенты (средний ИМТ 23–45 кг/м2) рандомизировались на две группы – терапии вилдаглиптином 50 мг 1 раз в сутки и плацебо. Первичная эффективность препарата оценивалась по динамике изменения (от исходных значений) уровня глюкозы в плазме крови (по показателю площади под кривой – ППК0-2h) и скорости секреции инсулина (ССИ) в ответ на глюкозу как показателя функции β-клеток. Все показатели измерялись через 2 ч после приема пищи.
Результаты терапии вилдаглиптином у пациентов с СД 2 типа показали:
- вилдаглиптин повышает уровень ГПП-1 в плазме через 2 ч после приема пищи более чем в 5 раз с достоверным приростом ППК для ГПП-1 через 2 ч после приема пищи;
- вилдаглиптин снижает постпрандиальный уровень глюкозы в плазме крови с достоверным снижением постпрандиальных пиков на -0,6 ммоль/л (p < 0,001) против плацебо;
- вилдаглиптин достоверно снижает ППК для глюкозы через 2 ч после еды в сравнении с плацебо (-0,9 ммоль/л × ч против + 0,1 ммоль/л × ч; p < 0,001);
- скорость секреции инсулина в ответ на глюкозу – показатель функциональной активности β-клеток – достоверно повысилась на фоне терапии вилдаглиптином и снизилась на фоне плацебо (p = 0,002);
- в сравнении с плацебо терапия вилдагилптином достоверно (p < 0,001) подавляла уровень глюкагона в плазме крови через 2 ч после приема пищи.
Результаты последних исследований убедительно продемонстрировали, что инкретины не только позволяют контролировать уровень глюкозы, но и оказывают влияние на сердечно-сосудистую систему (ССС) [9]. Обнаружено, что ГПП-1-рецепторы экспрессируются не только на панкреатических клетках островков Лангерганса, а также в почках, легких, головном мозге, гастроинтестинальном тракте и сердце [10]. Период полужизни ГПП-1(7-36) в циркуляцирующей крови очень короток (от 1 до 2 мин), так как он быстро расщепляется ферментом дипептидилпептидазой-4 до метаболита ГПП-1(9-36), который не взаимодействует с ГПП-1-рецептором. Важно, что как противодиабетический агент ГПП-1 не вызывает гипогликемию.
Терапия с применением ГПП-1 имеет преимущества в снижении сердечно-сосудистого риска благодаря снижению уровня глюкозы и веса. В экспериментальных исследованиях показаны эффекты на ССС, не связанные со снижением уровня глюкозы, при лечении ГПП-1(7-36). Так, наблюдалась вазодилатация, вызванная ГПП-1(7-36) эндотелийзависимым путем, исходно суженных легочных артерий [11]. Полученные данные позволяют предположить, что терапия, основанная на применении ГПП-1(7-36), способна предотвращать острое реперфузионное повреждение миокарда. В модели на изолированном сердце крысы инфузия ГПП-1(7-36) проявила свойства защиты миокарда от ишемически-реперфузионного повреждения. Механизм, лежащий в основе этого защитного эффекта на ССС, не связан с влиянием на уровень глюкозы и определяется активацией ГПП-1-рецептора и восстановлением внутриклеточных сигнальных путей, вовлекающих Akt, Ert1/2, p70S6K и AMPK, с последующей фосфориляцией и ингибированием проапоптотического протеина BAD. Исследование, проводимое на миокардах свиней, не показало уменьшение зоны инфаркта при применении ГПП-1(7-36). Недостаточную кардиопротекцию можно объяснить тем, что препарат вводился в отсутствии ингибитора ДПП-4.
Исследования, проведенные группой Шэннона, показали, что терапия ГПП-1(7-36) улучшает сократительную функцию ЛЖ в поврежденном миокарде. В модели на собаках с дилатационной кардиомиопатией, индуцированной электростимуляцией, терапия ГПП-1 в течение 48 часов способствовала улучшению чувствительности к инсулину и потребления глюкозы миокардом, увеличению сердечного выброса и снижению конечно-диастолического объема ЛЖ, ЧСС и системного сосудистого сопротивления [12]. При использовании в модели на собаках гибернации миокарда 24-часовая терапия ГПП-1 улучшала региональную сократительную функцию [13].
В отделе системных гипертензий РКНПК было проведено исследование, целью которого явилась оценка влияния высокоселективного ингибитора ДПП-4 на висцеральное ожирение, показатели углеводного, липидного обмена и суточный профиль АД у пациентов с метаболическим синдромом (МС), артериальной гипертензией 1 степени и НТГ.
Материалы и методы
В исследование были включены 30 пациентов с МС, АГ 1 степени и НТГ. После предварительного скрининга пациентам, включенным в исследование, был назначен вилдаглиптин 50 мг в сутки в виде монотерапии. Следует отметить, что назначенная ранее антигипертензивная терапия не менялась. Соотношение мужчин и женщин в группе составило 16 и 14 соответственно. Средний возраст пациентов, принимавших вилдаглиптин, был 46,4 ± 12,62 лет. У всех пациентов, принимавших участие в исследовании, имело место ожирение по абдоминальному типу разной степени выраженности. Средняя масса тела составляла 98,12 ± 18,5 кг, ИМТ 33,1 ± 4,25 кг/м² и ОТ 110,9 ± 12,17 см. Клиническое САД у пациентов зафиксировано на уровне 136,0 ± 9,27 мм рт. ст., ДАД 85,6 ± 7,58 мм рт. ст. У всех пациентов было выявлено нарушение толерантности к углеводам. У абсолютного большинства больных также отмечалась разной степени выраженности дислипидемия. До начала исследования и через 24 недели терапии у пациентов собирали полный анамнез, проводили физикальный осмотр и антропометрическое обследование: измерение роста, массы тела, окружности талии (ОТ). Индекс массы тела (ИМТ) рассчитывался по формуле Кетле. Проводили биохимическое исследование венозной крови (общий холестерин (ХС), ХС липопротеидов низкой плотности (ЛПНП), ХС липопротеидов высокой плотности (ЛПВП), триглицеридов (ТГ), глюкоза, мочевая кислота). Забор крови для лабораторных анализов производился из локтевой вены с 9 до 10 ч утра после 12-часового голодания. Содержание общего ХС, ТГ и ХС ЛПВП определяли ферментативным колориметрическим методом с помощью наборов фирмы DIASYS (Германия) на биохимическом автоанализаторе EXPRESS PLUS (CHIRON/Diagnostics, Великобритания). Результаты выражали в ммоль/л. Содержание ХС ЛПНП вычисляли по формуле Фридвальда и соавт.:
ХС ЛПНП = общий ХС - (ТГ/2,2 + ХС ЛПВП),
где ТГ/2,2 = ХС ЛПОНП.
Контроль качества при выполнении исследований осуществляли с использованием контрольной сыворотки Precinorm L (Германия). Для определения уровня мочевой кислоты использовали наборы и стандартные образцы фирмы DIASYS на биохимическом автоанализаторе EXPREES PLUS (CHIRON/Diagnostics, Великобритания). Для оценки безопасности и побочных эффектов препаратов определяли активность АСТ, АЛТ, уровни общего билирубина, общего белка, креатинина на автоанализаторе EXPREES PLUS при использовании реактивов и контрольных сывороток фирмы DIASYS (Германия). Методика проведения перорального теста на толерантность к глюкозе: пробы крови брали после 12-часового голодания из локтевой вены в период с 8 до 9 ч утра. После забора крови натощак больному давали выпить в течение 2–3 мин 75 г сухой глюкозы, растворенной в 250 мл воды, после чего через 2 ч осуществлялось повторное взятие венозной крови. В период проведения теста исключалось курение, прием пищи и воды, физические нагрузки.
В исследование не включались пациенты с тяжелой АГ, инфарктом миокарда в анамнезе, хронической сердечной недостаточностью, хронической почечной и печеночной недостаточностью, онкологическими заболеваниями, СД 1 и 2 типа, в период беременности и лактации.
Статистическую обработку полученных данных проводили с использованием программы MedCalk, Statistika v.6. Результаты представлены как М ± m. Достоверность различий определяли с помощью непараметрического теста Манна–Уитни. Сравнение частоты распространения признаков по группам проводилось при помощи точного двустороннего критерия Фишера. Анализ корреляционных взаимосвязей клинических и биохимических показателей осуществляли с помощью метода Спирмена. Уровень значимости р < 0,05 рассматривали как достоверный.
Результаты
На фоне 24-недельного лечения вилдаглиптином у пациентов было достигнуто значимое снижение массы тела в общей группе с 98,12 ± 18,5 до 93,9 ± 18,74 кг (р < 0,001). Среднее значение окружности талии уменьшилось с 110,9 ± 12 до 104,8 ± 12,39 см (р < 0,001). В результате проведенной терапии вилдаглиптином у пациентов наблюдалось достоверное снижение уровня постпрандиальной глюкозы с 9,19 ± 0,99 до 7,65 ± 1,03 ммоль/л (р < 0,005) (рис. 2) и уровня глюкозы натощак с 6,1 ± 0,28 до 5,88 ± 0,26 ммоль/л (р < 0,005). Также на фоне проводимой терапии существенно улучшились показатели липидного обмена. Так, уровень общего холестерина уменьшился с 5,96 ± 0,75 до 5,21 ± 1,03 ммоль/л (р < 0,005) за счет достоверного снижения уровня липопротеидов низкой плотности с 3,8 ± 0,69 до 3,14 ± 0,97 ммоль/л (р < 0,005) (рис. 3). Показатели уровня липопротеидов высокой плотности и триглицеридов существенно не изменились. По данным суточного мониторирования АД (СМАД) было зарегистрировано достоверно значимое снижение показателей систолического артериального давления и диастолического артериального давления в дневные часы: САД с 136,0 ± 9,27 до 121,4 ± 7,29 мм рт. ст. (р < 0,0001), ДАД с 85,6 ± 7,58 до 76,6 ± 5,62 мм рт. ст. (р < 0,001). В ночные часы САД снизилось со 128,2 ± 8,31 до 117,2 ± 6,11 мм рт. ст. (р < 0,001), ДАД с 72,3 ± 5,31 до 68,4 ± 5,13 мм рт. ст. (р < 0,0001).
Проведен анализ результатов по гендерному признаку. Было отмечено достоверно более значимое снижение уровня общего холестерина и липопротеидов низкой плотности у мужчин в сравнении с женщинами (p < 0,005) (рис. 4). Однако отмечалась очевидная тенденция к более выраженному снижению триглицеридов у женщин по сравнению с мужчинами, хотя различие не было достоверным. Наряду с этим, такие показатели как САД и ДАД на фоне проводимой терапии лучше снижались в группе мужчин в сравнении с женщинами, однако достоверности различий не наблюдалось (рис. 5).
В течение 24-недельной терапии вилдаглиптином по данным биохимических показателей и клинической картины эпизодов гипогликемии не наблюдалось.
Выводы
На фоне приема вилдаглиптина у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе отмечается значимое снижение массы тела и окружности талии.
Терапия вилдаглиптином у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе приводит к достоверному снижению как постпрандиального уровня глюкозы, так и уровня глюкозы натощак.
Терапия вилдаглиптином у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе сопровождалась хорошим антигипертензивным эффектом с достоверным снижением систолического и диастолического АД как в дневные, так и в ночные часы.
В результате проводимой терапии у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе достоверно снизились показатели липидного обмена: общего холестерина, липопротеидов низкой плотности. При этом уровень ТГ и липопротеидов высокой плотности значимо не менялся.
На фоне проводимой терапии было отмечено достоверно большее выраженное снижение уровня общего холестерина и липопротеидов низкой плотности у мужчин в сравнении с женщинами
После проведенной терапии отмечается очевидная тенденция к более выраженному снижению триглицеридов у женщин по сравнению с мужчинами, при этом разница была не достоверна.
Наряду с этим такие показатели как САД и ДАД, на фоне проводимой терапии лучше снижались в группе мужчин в сравнении с женщинами, однако достоверности различий не наблюдалось.
На фоне лечения вилдаглиптином у пациентов с метаболическим синдромом и нарушением толерантности к глюкозе эпизодов гипогликемии не зарегистрировано, при этом терапия вилдаглиптином сопровождалась хорошим профилем переносимости и безопасности.
Tаким образом, применение вилдаглиптина у больных с МС и НТГ продемонстрировало высокую эффективность, хорошую переносимость и отсутствие гипогликемических состояний на фоне терапии. Лечение вилдаглиптином приводило к достоверному улучшению показателей углеводного обмена, снижению как постпрандиального уровня глюкозы, так и гликемии натощак, при этом достоверно снижались уровни общего холестерина и холестерина липопротеидов низкой плотности. Кроме того, терапия вилдаглиптином у пациентов с МС и НТГ сопровождалась достоверным снижением как систолического, так и диастолического АД уже в первые 6 месяцев терапии.
Также отмечено достоверно более выраженное снижение уровня общего холестерина и липопротеидов низкой плотности у мужчин в сравнении с женщинами. Отмечена очевидная тенденция к более выраженному снижению триглицеридов у женщин по сравнению с мужчинами, наряду с этим показатели САД и ДАД на фоне проводимой терапии лучше снижались в группе мужчин в сравнении с женщинами, однако достоверности различий не наблюдалось.
1. Circulation: Heart Failure. 2008; 1: 147–149.
2. European Diabetes Policy Group. A desktop guide to type 2 diabetes mellitus. Diabetic Med. 1999; 16.
3. Stratton I., Adler A., Neil H. et al. BMJ. 2000; 321: 405–12.
4. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998; 352: 837–53.
5. Чазова И.Е., Мычка В.Б. Метаболический синдром. М.: Медиа Медика, 2008. 319 с.
6. Мамедов М.Н. Нарушение толерантности к глюкозе: кто и как должен лечить? // Кардиоваскулярная терапия и профилактика. 2005; Т. 4(6), Ч. 1: 89–96.
7. Viberti G., Kahn S.E., Greene D.A. et al. A diabetes outcome progression trial (ADOPT). N international multicenter study of the comparative efficacy of rosiglitazone, glyburide, and metformin in recently diagnosed type 2 diabetes. Diabetes Care. 2002; 25: 1737–43.
8. Rosenstock J. et al. Effect of the DPP-4 inhibitor vildagliptin on incretin hormones, islet function, and postprandial glycemia in subjects with impaired glucose tolerance. Diabetes Care. 2007; [Epub].
9. Richter G., Feddersen O., Wagner U., Barth P., Goke R., Goke B. GLP-1 stimulates secretion of macromolecules from airways and relaxes pulmonary artery. Am J Physiol. 1993; 265: L374–L381.
10. Yu M., Moreno C., Hoagland K.M., Dahly A., Ditter K., Mistry M., Roman R.J. Antihypertensive effect of glucagon-like peptide 1 in Dahl salt-sensitive rats. J Hypertens. 2003; 21: 1125–1135.
11. Nystrom T., Gutniak M.K., Zhang Q., Zhang F., Holst J.J., Ahren B., Sjoholm A. Effects of glucagon-like peptide-1 on endothelial function in type 2 diabetes patients with stable coronary artery disease. Am J Physiol Endocrinol Metab. 2004; 287: E1209–E1215.
12. Nikolaidis L.A., Elahi D., Hentosz T., Doverspike A., Huerbin R., Zourelias L., Stolarski C., Shen Y.T., Shannon R.P. Recombinant glucagon-like peptide-1 increases myocardial glucose uptake and improves left ventricular performance in conscious dogs with pacing-induced dilated cardiomyopathy.Circulation. 2004; 110: 955–961.
13. Nikolaidis L.A., Doverspike A., Hentosz T., Zourelias L., Shen Y.T., Elahi D., Shannon R.P. Glucagon-like peptide-1 limits myocardial stunning following brief coronary occlusion and reperfusion in conscious canines. J Pharmacol Exp Ther. 2005; 312: 303–308.
14. Шестакова М.В., Ярек-Мартынов И.Р., Кошель Л.А. Профилактика сосудистых осложнений сахарного диабета: решенные и нерешенные вопросы. http://old.consilium-medicum.com/media/consilium/02_10/527.shtml.
Новости на тему
13.02.2025
Отправить статью по электронной почте
Ваш адрес электронной почты:
Сахарный диабет 2 типа – хроническое системное заболевание, характеризующееся длительной гипергликемией, которая приводит к ремоделированию стенок кровеносных сосудов и связанному с ней поражению тканей и органов.
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
