количество статей
7360
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Применение ботулинического токсина типа А в коррекции симптомов нарушенного мочеиспускания у детей и взрослых
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Урология и Нефрология" №4
- Аннотация
- Статья
- Ссылки
В работе представлены результаты ведения больных (включая пациентов детского возраста) с нарушениями мочеиспускания, которые рефрактерны к проводимой медикаментозной терапии. Рассмотрены результаты введения ботулинического токсина типа А при идиопатической и нейрогенной дисфункциях мочеиспускания.
Многообещающим направлением современной урологии является применение ботулинического токсина типа А для коррекции симптомов со стороны нижних мочевых путей и болевого синдрома в тазовой области. Данный вид лечения находится на стадии научных исследований, но уже определена его эффективность для пациентов всех возрастных групп.
В работе представлены результаты ведения больных (включая пациентов детского возраста) с нарушениями мочеиспускания, которые рефрактерны к проводимой медикаментозной терапии. Рассмотрены результаты введения ботулинического токсина типа А при идиопатической и нейрогенной дисфункциях мочеиспускания.
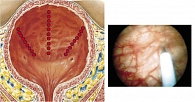
Рис. 1. Схема интрапузырного введения БТА
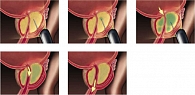
Рис. 2. Схема трансректального интрапростатического введения БТА

Таблица 1. Характеристика лечения БТА в группах взрослых пациентов

Таблица 2. Характеристика проведенного лечения БТА в группах пациентов детского возраста
В настоящее время значительно вырос научный интерес к применению ботулинического токсина в урологии, в частности при заболеваниях, протекающих с симптомами нарушенного мочеиспускания. Возможности медикаментозной коррекции данных состояний ограничены несколькими факторами. Дороговизна препаратов и необходимость длительного их приема, высокая частота побочных эффектов и неудовлетворенность многих пациентов результатами лечения, низкая комплаентность пациентов к приему препаратов при большой длительности курсового лечения заставляют искать новые терапевтические подходы к коррекции симптомов нарушенного мочеиспускания (СНМП).
Принципиально новым направлением, получившим в последние годы активное развитие, является использование препаратов ботулинического токсина типа А (БТА) [1, 2]. Впервые ботулинический токсин упоминается в 1895 г. [3] и описывается как сильнейший яд, продуцируемый анаэробной спорообразующей бактерией Clostridium botulinum. Но уже через столетие – в 1989 г. – в США использование БТА было одобрено для лечения в офтальмологии и неврологии. Применение БТА в урологии связано с успешным лечением детрузорносфинктерной диссинергии (ДСД) при травматическом повреждении позвоночника. Это явилось основанием для использования токсина у неврологических пациентов с нарушением акта мочеиспускания при гипертонусе уретрального сфинктера, а затем у больных с детрузорной гипотонией с целью осуществления мочеиспускания путем повышения внутрибрюшного давления.
Действие БТА основано на ингибировании высвобождения ацетилхолина в пресинаптических терминалях холинергических синапсов скелетной и гладкой мускулатуры [4]. Известны два эффекта: прямое ингибирование альфа-мотонейронов на уровне нервно-мышечного синапса и ингибирование гамма-мотонейронного холинергического синапса на интрафузальном волокне. Эти эффекты проявляются в выраженном расслаблении инъецированных мышц и значительном снижении боли. В последние годы в экспериментах на крысах установлено, что БТА не только подавляет выделение ацетилхолина, но и уменьшает высвобождение норадреналина [5], что значительно расширяет возможности применения токсина в разных областях медицины.
Максимальный миорелаксирующий эффект достигается в мелких скелетных мышцах через 3–7 дней, в крупных мышцах конечностей и туловища – через 6–14 дней после инъекции токсина. Однако описаны случаи как мгновенного наступления эффекта, так и отсроченного, к 4-й неделе после введения препарата. В последующем, через 1–2 месяца после инъекции, начинается процесс отрастания новых нервных терминалей от блокированных аксонов с образованием новых функционально активных нервномышечных синапсов. В конечном итоге через 3–6 месяцев после инъекции происходит восстановление мышечной функции. Иногда длительность эффекта сохраняется до 1 года и более. Морфологическая оценка инъецированных мышц доказывает, что даже после 30 повторных инъекций в одну и ту же мышечную зону необратимой денервации и атрофии мышцы не наступает [6, 7]. Явные преимущества, а именно локальное действие, хорошая переносимость лечения, безопасность, отсутствие системных побочных эффектов, длительный эффект, определяют терапевтическую ценность БТА, а возможность введения препарата в любую доступную мышцу значительно расширяет возможности лечения при снижении экономических затрат.
Основным показанием к применению БТА в урологии является гиперактивный мочевой пузырь (ГАМП). Во многих случаях авторы отмечают позитивный клинический эффект при интрадетрузорном инъекционном введении БТА с использованием эндоскопической техники. БТА эффективен как в случае нейрогенной детрузорной [8, 9], так и в случае идиопатической гиперактивности [10, 11]. В настоящее время наиболее известны следующие препараты БТА, применяемые в России: Ботокс (Allergan Inc, США) (100 ЕД, 200 ЕД); Диспорт (Ipsen Biopharm Limited Company, Франция) (500 ЕД); Лантокс (Lanzhou Institute of Biological Products, КНР) (50 ЕД, 100 ЕД); Ксеомин (Merz Pharma GmbH & Co KGaA, Германия) (50 ЕД, 100 ЕД). Препараты отличаются по составу и условиям хранения, однако суть их действия одинакова. Производители предупреждают об отсутствии тождественности единиц препаратов между собой, что необходимо учитывать при применении БТА.
На наш взгляд, это препятствует обобщению клинического опыта применения препаратов БТА в урологии, так как в разных странах преимущественно используется один из препаратов, что затрудняет проведение ретроспективного анализа по оценке эффективности и безопасности БТА в целом. Наиболее хорошо изученным и часто используемым в урологии является Ботокс. Именно по этому препарату опубликовано наибольшее количество научных работ с наивысшей степенью доказательности. Однако до сих пор не определены оптимальная концентрация, доза препарата, количество и расположение мест инъекций.
Так, некоторые исследователи используют Ботокс в дозе от 100 до 300 ЕД и вводят препарат посредством 20–30 инъекций. Благоприятный ответ достигается к 7-му дню, хотя максимальный терапевтический эффект может проявиться к 30-му дню после введения и сохраняться от 6 до 9 месяцев [12]. Достаточно внимания уделяется и интрапузырному введению БТА для коррекции ГАМП, рефрактерного к антимускариновым препаратам, а также при плохой переносимости пациентами М-холинолитической терапии. В среднем, по данным разных авторов, положительный эффект сохраняется на протяжении 4 месяцев. Тем не менее до 20% больных требуют длительной интермиттирующей катетеризации для опорожнения мочевого пузыря. Крупные рандомизированные плацебоконтролируемые исследования демонстрируют, что введение Ботокса в дозе 200–300 ЕД превосходит плацебо при нейрогенной детрузорной гиперактивности, обусловленной травмой спинного мозга или рассеянным склерозом.
Значительные улучшения отмечены по уродинамическим характеристикам, снижению эпизодов недержания мочи и улучшению качества жизни [13]. В то же время снижение процента катетеризируемых пациентов отмечается только при снижении дозы БТА до 100 ЕД (для Ботокса). При этом у пациентов с идиопатической детрузорной гиперактивностью нейротоксин полностью устранял инконтиненцию (в том числе ургентную) у 86% и 82% пациентов соответственно в среднем на 6 месяцев. У 4% больных отмечалась временная задержка мочи, и 15% сообщили о трудностях при опорожнении мочевого пузыря [14]. В последнее время в связи с накоплением новых данных о применении БТА ведется дискуссия о предпочтительной зоне введения токсина – интрадетрузорной или субуротелиальной. Теоретически субуротелиальное введение должно снижать риск мочевой ретенции. Однако некоторые авторы отмечают отсутствие существенных различий между этими двумя методами введения БТА с точки зрения клинической эффективности и тяжести ретенции мочи [15].
Встречаются сообщения о позитивных результатах использования БТА у пациентов с доброкачественной гиперплазией простаты, при обструктивном мочеиспускании вследствие слинговых операций, у больных с интерстициальным циститом и синдромом хронической тазовой боли, а также при нейродисфункциях нижних мочевых путей (НМП) [16, 17, 18].
Первые обнадеживающие результаты применения БТА у взрослых инициировали его использование у детей. Пока эти исследования являются открытыми, но инъекции БТА при рефрактерном ГАМП представляются эффективным и безопасным методом лечения, в то время как при ГАМП без детрузорной гиперактивности лечение БТА вряд ли будет успешным [19, 20, 21]. Дозировка БТА в педиатрической урологии определяется в зависимости от массы тела и возраста. В настоящее время нет данных о возможных повторах курсов лечения, хотя его безопасность установлена [22]. В ограниченном количестве исследований была продемонстрирована эффективность инъекционного введения БТА в уретральный сфинктер в снижении уретрального сопротивления и улучшении мочеиспускания. Недостаточно доказательств, чтобы рекомендовать рутинное применение токсина для снижения уретрального сопротивления потоку мочи, однако можно рассматривать эту методику в качестве альтернативы в рефрактерных к медикаментозной коррекции состояниях [23].
Первоначально БТА использовался для коррекции повышенной мышечной активности, при этом также был отмечен его анальгетический эффект [24]. У многих пациентов анальгетический эффект по яв ляется раньше и длится дольше, чем эффекты миорелаксации. Уменьшение боли может наблюдаться и при отсутствии миорелаксирующего эффекта. Исследования последних лет показали эффективность БТА при болевых синдромах различного генеза, включая миофасциальные боли, миогенные дисфункции диафрагмы таза и др. [25, 26]. Применение БТА в качестве анальгетика обосновано разрывом патологической цепи «мышечный спазм – боль – мышечный спазм». При миорелаксации прекращается активация периферических ноцицепторов и импульсация по болевым С-волокнам и Аd-волокнам, снижается гипервозбудимость периферических ноцицептивных нейронов в спинальных ганглиях, таким образом влияя на периферическую чувствительность. Также снижается афферентный поток от мышечных веретен по неболевым чувствительным Аb-волокнам. Это приводит к снижению возбудимости нейронов задних рогов спинного мозга и ядер тонкого и клиновидного пучков продолговатого мозга (соматические болевые синдромы), таким образом влияя на центральную чувствительность. Иными словами, пролонгированная миорелаксация БТА опосредованно оказывает влияние на состояние ноцицептивных систем.
Материалы и методы
Введение препарата БТА в клинике осуществляется с 2005 г., методика применяется как у взрослых, так и у детей. До 2010 г. использовали препарат БТА Диспорт, в последующем – Ксеомин. Отличительной особенностью и немаловажным преимуществом последнего является стабильность формы, позволяющая хранить препарат при комнатной температуре.
I. Взрослые пациенты (n = 15).
Средний возраст 54,3 года (38–72 года), 20% женщины, 80% мужчины. Длительность болезни 2–10 лет. Критерии отбора для введения БТА – рефрактерность к консервативному лечению, выраженность побочных эффектов от приема холинолитиков, функциональная неоперабельность пациентов в случаях с осложненной гиперплазией простаты. По нозологиям пациенты были разделены на группы: 1-я группа – ГАМП (27%); 2-я группа – интерстициальный цистит/синдром пузырной боли (20%); 3-я группа – доброкачественная гиперплазия простаты (33%); 4-я группа – ГАМП + ДСД (20%). В 1,
2 и 4-й группах препарат вводился под общим обезболиванием, в 3-й группе при трансректальном пути введения с ультразвуковым наведением применяли местную анестезию. Для введения препарата использовали иглу фирмы K. Storz. Разведение препарата осуществляли в соответствии с инструкцией. Режим дозирования определяли следующим образом:
- 1-я группа – внутрипузырное введение БТА в толщу детрузора и субуротелиально. Диспорт 500 ЕД или Ксеомин 100 ЕД (рис. 1);
- 2-я группа – внутрипузырное введение БТА в толщу детрузора и субуротелиально. Диспорт 1000 ЕД или Ксеомин 200 ЕД;
- 3-я группа – трансректальное введение БТА в периферические отделы простаты. Диспорт 1000 ЕД или Ксеомин 200 ЕД (рис. 2);
- 4-я группа – внутрипузырноевведение БТА в толщу детрузора и субуротелиально + трансперитонеальное введение БТА в уретральный сфинктер при пальцевом трансректальном контроле. Диспорт 500 ЕД или Ксеомин 100 ЕД.
II. Пациенты детского возраста (n = 12). Средний возраст 4,2 года (3–8 лет). 58% девочки (n = 7), 42% мальчики (n = 5). Во всех случаях патология носила врожденный характер. Всем пациентам до введения БТА выполнено комплексное уродинамическое исследование (КУДИ) в составе цистометрии наполнения и цистотонометрии с одновременным выполнением электромиографии анального сфинктера. При помощи КУДИ осуществляли оценку изменения статуса нижних мочевых путей через 4 недели после введения БТА. Идиопатические нарушения составили 83% случаев, из них ГАМП – 50% случаев (5 девочек и 1 мальчик); истинная ДСД – 16,7% случаев (1 девочка и 1 мальчик), ГАМП и ДСД – 16,7% случаев (1 девочка и 1 мальчик). В 16,7% случаев были выявлены нейрогенные дисфункции НМП, а именно:
- миеломенингоцеле + агенезия крестца + дисплазия спинного мозга + липома конского хвоста, клинически выражающаяся в тотальном недержании мочи (уродинамический паттерн – детрузорная гиперактивность + гипофункция уретрального сфинктера), – 1 мальчик;
- нейрогенная дисфункция после удаления врожденной тератомы крестцово-копчиковой области, клинически выражающаяся в ургентном недержании мочи и ее ретенции (уродинамический паттерн – детрузорная гиперактивность + ДСД), – 1 мальчик.
Результаты
I. Взрослые пациенты. В группе
с ГАМП редукция ирритативной симптоматики составила 64,3%, симптомы второй фазы цикла мочеиспускания уменьшились на 25%, функциональный объем мочевого пузыря увеличился на 35,2%. Индекс боли в целом по группе снизился на 65,2%, что привело к улучшению качества жизни в среднем на 56%. Позитивный эффект от лечения в той или иной мере отметили все пациенты этой группы. В группе с интерстициальным циститом / синдромом пузырной боли на 70,2% уменьшилась выраженность главного симптома – боли. Также менее выраженными стали симптомы как 1-й, так и 2-й фаз цикла мочеиспускания – на 65,8% и 51,5% соответственно. Функциональная емкость мочевого пузыря увеличилась всего на 23,1%, что обусловлено нарушением растяжимости пузырной стенки вследствие органических изменений детрузора. Несмотря на это, качество жизни в среднем в группе улучшилось на 73%. В группе с доброкачественной гиперплазией простаты достигнуто существенное снижение инфравезикальной обструкции, что проявляется улучшением симптомов как 1-й, так и 2-й фаз цикла мочеиспускания – 41,7% и 55,3% соответственно, при улучшении качества жизни в среднем на 31,3%.
Динамики индекса боли не отмечено. У пациентов с ГАМП в сочетании с ДСД также достигнута редукция ирритативной и обструктивной симптоматики со стороны НМП. Она составила 47,6% и 51,1% соответственно при относительно небольшом улучшении качества жизни – на 21,4%. Во всех случаях у исследуемого контингента достигнуто улучшение самочувствия, выражающееся в снижении уровня СНМП и улучшении качества жизни (табл. 1). Необходимо отметить, что использование разных препаратов БТА, по нашим данным, привело к получению однотипных клинических эффектов, но время наступления действия БТА отличалось. В случае с Диспортом эффект наступал на 4–10-е сутки, при введении Ксеомина эффект отмечен всеми пациентами на 2-е сутки.
II. Пациенты детского возраста.
II. Пациенты детского возраста.
На фоне терапии БТА у всех пациентов достигнута положительная динамика, выражающаяся в повышении функциональной емкости мочевого пузыря, в снижении детрузорной гиперактивности и степени инфравезикальной обструкции, что подтверждено результатами уродинамического исследования. Так, в 1-й группе у пяти из шести пациентов нивелирована детрузорная гиперактивность, во всех случаях нормализовалось максимальное давление детрузора при наполнении мочевого пузыря. Во 2-й группе на фоне введения БТА во всех случаях удалось разрешить инфравезикальную обструкцию и нормализовать давление детрузора при микции, что подтверждено результатами исследования «давление – поток» (снижение класса обструкции по диаграмме Шафера, что является важным защитным механизмом в уродинамике верхних мочевых путей). В 3-й группе нормализовались показатели максимального давления детрузора как при наполнении мочевого пузыря, так и при микции, что свидетельствует об отсутствии инфравезикальной обструкции и снижении степени детрузорной гиперактивности. Введение БТА пациенту 4-й группы привело к улучшению накопительной функции детрузора и самостоятельному акту мочеиспускания. Однако снижение тонуса уретрального сфинктера обусловливает непроизвольные потери мочи при напряжении мышц передней брюшной стенки (табл. 2).
Заключение
Таким образом, введение БТА является эффективным методом коррекции симптомов нарушенного мочеиспускания у пациентов разных возрастных групп. При помощи терапии БТА достигается эффективная помощь категории больных, у которых отмечена рефрактерность к медикаментозной холинолитической терапии или наблюдаются выраженные побочные действия приема антимускариновых средств. Эффективным является введение БТА пациентам с ГАМП, что приводит к увеличению функционального объема мочевого пузыря, снижению интенсивности позывов и уменьшению связанных с этим болевых стимулов в тазовом регионе. Нами получены данные о значимой редукции болевого синдрома и улучшении качества жизни пациентов с интерстициальным циститом / синдромом пузырной боли, несмотря на то что функциональный объем мочевого пузыря существенно не изменяется.
Применение БТА является безопасным методом воздействия на СНМП. Ни у одного пациента не получено осложнений после введения БТА, а именно гематурии, задержки мочи, инфекции, необходимости интермиттирующей катетеризации мочевого пузыря. Конечно, результаты наших исследований не позволяют делать далеко идущих выводов, так как практический материал представлен небольшим количеством пациентов с разнообразной патологией. Однако данные опубликованных исследований многих наших коллег по использованию БТА в коррекции СНМП выглядят многообещающими. Дальнейшие рандомизированные контролируемые исследования по применению БТА при идиопатической и нейропатической детрузорной гиперактивности, при нейрогенных дисфункциях нижних мочевых путей будут определять эффективность, безопасность и экономическую эффективность этого вида лечения. Следует, однако, иметь в виду, что введение ботулинического токсина по-прежнему остается экспериментальной методикой коррекции поражений нижних мочевых путей. В то же время в дальнейшем можно прогнозировать включение урологических нарушений в число показаний для лечения ботулиническим токсином.
1. Brin M.F., Jankovic J., Hallett M. Scientific and therapeutic aspects of botulinum toxin. NY, 2002. Р. 31.
2. Мазо Е.Б., Кривобородов Г.Г., Школьников М.Е. и соавт. Применение ботулинического токсина в урологии // Фарматека. 2006. № 10. С. 125.
3. Van Ermengem E. Ueber einen neuen anaeroben bacillus and seine beziehungen zum botulismus // Ztsch. Hyg. Infekt. 1897. Vol. 26. Р. 1–56.
4. Dolly J.O. General properties and cellular mechanisms of neurotoxins // Therapy with botulinum toxin / J. Jankovic, M. Hallet (eds). NY, 1994.
5. Smith C., Franks M., McNeil B. et al. Effect of botulinum toxin A on the autonomic nervous system of the rat lower urinary tract // J. Urol. 2003. Vol. 169 (5). Р. 1896–1900.
6. Haferkamp A., Schurch B., Reitz A. et al. Lack of ultrastructural detrusor changes following endoscopic injection of botulinum toxin type A in overactive neurogenic bladder // Eur. Urol. 2004. Vol. 46 (6). Р. 784–791.
7. Pascali M., Mosiello G., Boldrini R. et al. Effects of botulinum toxin type A in the bladder wall of children with neurogenic bladder dysfunction: a comparison of histological features before and after injections // J. Urol. 2011. Vol. 185 (6). Р. 2552–2557.
8. Bagi P., Biering-Sorensen F. Botulinum toxin A for treatment of neurogenic detrusor overactivity and incontinence in patients with spinal cord lesions // Scand. J. Urol. Nephrol. 2004. Vol. 38. Р. 495–498.
9. Grosse J., Kramer G., Stohrer M. Success of repeat detrusor injections of botulinum A toxin in patient with severe neurogenic detrusor overactivity and incontinence // Eur. Urol. 2005. Vol. 47. Р. 653–659.
10. Smith C.P., Somogyi G.T., Chancellor M.B. et al. A case for botulinum toxin-A in idiopathic bladder overactivity // Curr. Urol. Rep. 2004. Vol. 5. Р. 432–436.
11. Werner M., Schmid D., Schussler B. Efficacy of botulinum A toxin in the treatment of detrusor overactivity incontinence: a prospective nonrandomized study // Am. J. Obstet. Gynecol. 2005. Vol. 192. Р. 1735–1740.
12. Anderson K., Appell R., Cardozo L. et al. Pharmacological treatment of urinary incontinence // Incontinence: 3rd International Consultation on Incontinence / P. Abrams, L. Cardozo, S. Khoury, A. Wein (eds.). UK, 2005. Р. 809–854.
13. Schurch B., de Seze M., Denys P. et al. Botulinum toxin type A is a safe and effective treatment for neurogenic urinary incontinence: results of a single treatment, randomized, placebo controlled 6-month study // J. Urol. 2005. Vol. 174. Р. 196–200.
14. Schmid D., Sauermann P., Werner M. et al. Experience with 100 cases treated with botulinum-A toxin injections in the detrusor muscle for idiopathic overactive bladder syndrome refractory to anticholinergics // J. Urol. 2006. Vol. 176. Р. 177–185.
15. Kuo H.C. Clinical effects of suburothelial injection of botulinum A toxin on patients with nonneurogenic detrusor overactivity refractory to anticholinergics // Urology. 2005. Vol. 66. Р. 94–98.
16. Shi J., Zhou G.C. Transperineal botulinum toxin type A injection treatment in detrusor-sphincter dyssynergia caused by spinal cord injury // Chinese J. Urol. 2003. Vol. 24 (11). Р. 769–771.
17. Leippold T., Reitz A., Schurch B. Botulinum toxin as a new therapy option for voiding disorders: Current State of the art // Eur. Urol. 2003. Vol. 44 (2). Р. 165–174.
18. Christopher P., Smith J., Margie O. et al. Single institution experience in 110 patients with botulinum toxin A injection into bladder or urethra // Urol. 2005. Vol. 65 (1). Р. 37–41.
19. Schulte-Baukloh H., Knispel H.H., Michael T. Botulinum A toxin in the treatment of neurogenic bladder in children // Paediatrics. 2002. Vol. 110 (2Pt1). Р. 420–421.
20. Lusuardi L., Nader A., Koen M. et al. Minimally invasive, safe treatment of the neurogenic bladder with botulinum-A-toxin in children with myelomeningocele // Aktuelle Urol. 2004. Vol. 35 (1). Р. 49–53.
21. Lusch A., Krombach P., Wezel F. et al. Botulinum A toxin – an alternative for incontinent children with therapy resistant overactive bladder? // J. Urol. 2011. Vol. 185 (4). Р. 333.
22. Akbar M., Abel R., Seyler T. et al. Repeated botulinum A toxin injections in the treatment of myelodysplastic children and patients with spinal cord injuries with neurogenic bladder dysfunction // BJU Int. 2007. Vol. 100 (3). Р. 639–645.
23. Mokhless I., Gaafar S., Fouda K. et al. Botulinum A toxin urethral sphincter injection in children with nonneurogenic neurogenic bladder // J. Urol. 2006. Vol. 176 (4Pt2). Р. 1767–1770.
24. Arezzo J.C. Possible mechanisms for the effects of botulinum toxin on pain // Clin. J. Pain. 2002. Vol. 18. Р. 125–132.
25. Abbott J.A., Jarvis S.K., Lyons S.D. et al. Botulinum toxin type A for chronic pain and pelvic floor spasm in women: a randomized controlled trial // Obstet. Gynecol. 2006. Vol. 108 (4). Р. 915–923.
26. Cheng C.M., Chen J.S., Patel R.P. Unlabeled uses of botulinum toxins: a review, part 2 // Am. J. Health Syst. Pharm. 2006. Vol. 63 (3). Р. 225–232.
Новости на тему
17.02.2023
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.