количество статей
7376
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Принципы выбора сахароснижающей терапии у пожилых пациентов с сахарным диабетом 2 типа
Эффективная фармакотерапия. Эндокринология. СПЕЦВЫПУСК №1.
- Аннотация
- Статья
- Ссылки
В статье обсуждаются особенности лечения сахарного диабета 2 типа у лиц пожилого возраста, приведены критерии выбора безопасной сахароснижающей терапии. Показано, что у пациентов пожилого и старческого возраста предпочтительно применение метформина и препаратов инкретинового ряда по причине высокой сахароснижающей активности и низкого риска развития гипогликемий на фоне их приема.
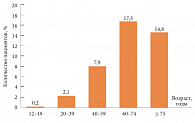
Рис. 1. Распределение популяции пациентов с СД 2 типа по возрастным группам (NHANES 2005–2006)
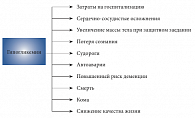
Рис. 2. Экономические и клинические последствия гипогликемии

Таблица 1. Индивидуальные целевые значения HbA1c при СД 2 типа в зависимости от возраста (ОПЖ), осложнений, риска развития гипогликемий
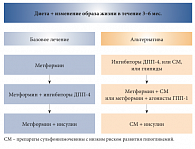
Рис. 3. Рекомендации EDWPOP по интенсификации сахароснижающей терапии у пожилых пациентов с СД 2 типа
в первую очередь обусловлена старением населения. По данным статистики, половина пациентов с СД 2 типа – люди в возрасте старше 65 лет (рис. 1) [1].
Пожилые пациенты представляют собой крайне неоднородную группу. Различия в длительности СД 2 типа, сочетании сопутствующих заболеваний и принимаемых препаратов среди больных старшей возрастной группы определяют необходимость индивидуального лечебного подхода и постановки целей терапии
у таких пациентов [2].
Особенности СД 2 типа у пожилых пациентов
СД 2 типа у лиц пожилого возраста имеет свои эпидемиологические, клинические, лабораторные и психосоциальные особенности, определяющие специфику лечебного подхода к этой категории больных.
Наибольший прирост числа больных СД 2 типа происходит за счет пожилого населения. Прежде всего это обусловлено тем, что в старшем возрасте активируются механизмы, способствующие нарушению углеводного обмена: усиливается инсулинорезистентность тканей, уменьшается секреция инсулина в ответ на пищевую нагрузку, снижается чувствительность поджелудочной железы к инсулин-стимулирующему действию инкретинов [3]. Снижение чувствительности тканей к инсулину является следствием изменения образа жизни в старшем возрасте: преобладания в рационе калорийной пищи, снижения физической активности, развития абдоминального ожирения. В отсутствие фактора ожирения основным механизмом развития СД 2 типа является снижение секреции инсулина. Абсолютное большинство исследователей выявили существенное снижение первой фазы секреции инсулина у пожилых лиц без избыточной массы тела [4].
В последнее десятилетие активно обсуждается роль инкретиновых гормонов в возрастном изменении секреции инсулина. Установлено, что уровень секреции инкретинов с возрастом не меняется, однако отмечается существенное снижение чувствительности бета-клеток поджелудочной железы к их воздействию, что ведет к уменьшению глюкозозависимой секреции инсулина. Возможность влияния на данные патологические механизмы определяет тактику лечения пожилых пациентов.
Клиника СД 2 типа у пожилых пациентов имеет ряд особенностей. Зачастую болезнь длительное время протекает бессимптомно или с преобладанием неспецифических жалоб на слабость, быструю утомляемость. Отсутствие четких субъективных и объективных признаков СД 2 типа у пожилых лиц приводит к поздней диагностике заболевания и, как следствие, частому выявлению осложнений СД на момент постановки диагноза.
В пожилом возрасте пациенты, как правило, страдают несколькими заболеваниями [5]. Наличие сопутствующей патологии у пожилых больных затрудняет компенсацию углеводного обмена. Это связано с тем, что необходимость приема большого количества различных лекарств снижает комплаентность пациентов, к тому же многие препараты могут сами по себе вызывать метаболические нарушения [6].
Самым опасным при СД 2 типа у пожилых пациентов является нарушение своевременного распознавания гипогликемических состояний, что может приводить к тяжелым последствиям [7]. Гипогликемии являются одной из ключевых проблем компенсации заболевания у пожилых больных СД 2 типа. Нередко вследствие большой длительности СД 2 типа и прогрессирования полинейропатии пациенты теряют чувствительность к этим состояниям, в результате возникает риск развития тяжелых гипогликемий, требующих врачебного вмешательства.
Опасность гипогликемий в пожилом возрасте
Пациенты пожилого возраста хуже распознают гипогликемию вследствие преобладания когнитивных симптомов (слабость, сонливость, спутанность сознания) над классическими ее проявлениями [8], что связано со снижением активации контррегуляторных систем (адреналин, кортизол), ответственных за появление сердцебиения, дрожи, потливости. Эти симптомы играют защитную роль при гипогликемии и помогают ее вовремя распознать. Вследствие нарушения правильной работы контррегуляторных систем затруднен выход из состояния гипогликемии, которое может принять затяжной характер [9].
Наряду с нарушением распознавания гипогликемий к факторам риска их развития в пожилом возрасте относят длительность СД более 10 лет, прием препаратов сульфонилмочевины (особенно первого поколения), введение инсулина, дисфункции почек, печени, нерациональное питание или голодание, острые сопутствующие заболевания, прием алкоголя, лекарственные взаимодействия [10].
Последствия гипогликемий в пожилом возрасте обычно имеют более тяжелый характер, чем у молодых лиц. Гипогликемические состояния могут спровоцировать ишемию миокарда, тромбоэмболические осложнения, развитие аритмии. Гипогликемия опасна не только сердечно-сосудистыми осложнениями, что доказано в исследовании ACCORD (Action to Control Cardiovascular Risk in Diabetes), но и усилением неврологического дефицита у пациентов с СД. Чаще среди больных СД наблюдаются транзиторные ишемические атаки и гемиплегия. У пожилых лиц, особенно у пациентов с деменцией, гипогликемия может привести к поведенческим нарушениям [2]. Частое и непредсказуемое развитие гипогликемии, а также наличие сопутствующего остеопороза у пожилых людей приводят к падениям, сопровождающимся переломами длинных трубчатых костей, вывихами суставов, повреждениями мягких тканей. Тяжелая гипогликемия в этой возрастной группе приводит к длительной госпитализации вследствие сердечно-сосудистых катастроф, почечной недостаточности и переломов (рис. 2).
Знание особенностей течения СД 2 типа необходимо для выбора оптимальной сахароснижающей терапии у пожилых больных. Наиболее предпочтительны у данной группы пациентов препараты, обладающие низким риском развития гипогликемий на фоне их приема. Таковыми являются препараты инкретинового ряда –
аналоги глюкагоноподобного пептида-1 (ГПП-1) и ингибиторы дипептидилпептидазы-4 (ДПП-4), которые благодаря глюкозозависимому механизму действия не вызывают снижения уровня HbA1c ниже порогового значения. Инкретины действуют за счет увеличения секреции ГПП-1, что приводит к поддержанию гликемии на уровне, близком к физиологическому.
Принципы выбора сахароснижающей терапии у пожилых пациентов
При подборе сахароснижающей терапии пациентам пожилого возраста необходимо руководствоваться не только эффективностью препарата, но и его безопасностью в отношении риска гипогликемий. При использовании инсулина и препаратов сульфонилмочевины жесткий контроль гликемии позволяет предотвратить развитие сосудистых осложнений, но неизбежно приводит к возрастанию числа эпизодов гипогликемий. В этой связи основной целью контроля гликемии у пожилых пациентов с СД является удовлетворительный контроль углеводного обмена без развития гипогликемий.
Результаты исследований ACCORD, ADVANCE (Action in Diabetes and VAscular disease – Preterax and DiamicroN MR Controlled Evaluation) и VADТ (Veteran Affairs Diabetes Trial), проведенных у лиц старше 60 лет, показали, что общепопуляционные целевые значения гликемии не применимы для данной возрастной группы, и подтвердили необходимость индивидуального подхода в выборе целей терапии у этой категории больных. Это связано с тем, что в исследованиях ACCORD и VADT число летальных исходов в группе интенсивного контроля намного превысило смертность в группе стандартного контроля гликемии [11]. После детального анализа всех причин, которые могли способствовать более высокой смертности в группе интенсивной терапии, эксперты пришли к выводу, что основной причиной стала высокая частота тяжелых гипогликемий, которых было зарегистрировано в группе интенсивной терапии в 2 раза больше, чем в группе стандартной терапии.
Учитывая результаты последнего анализа данных исследований ACCORD и VADT, комитет экспертов Российской ассоциации эндокринологов в декабре 2011 г. утвердил консенсус по лечению СД
2 типа. В документе рекомендовано ввести индивидуальные цели терапии для пациентов с СД в зависимости от наличия осложнений, риска гипогликемий и ожидаемой продолжительности жизни [12] (табл. 1).
В конце 2011 г. в журнале Diabetes & Metabolism были опубликованы клинические рекомендации Европейской группы по изучению сахарного диабета у пожилых (EDWPOP), составленные на основании информации крупных баз данных (Embase, Medline/Pubmed, Cochrane Trials Register и т.д.) и ведущих диабетологических журналов [13]. В рекомендациях описаны правила проведения скрининга и диагностики СД, тактика ведения пациентов с поздними осложнениями СД и высоким сердечно-сосудистым риском, а также представлен алгоритм выбора сахароснижающей терапии у пожилых пациентов (рис. 3).
Эффективность внесенных в схему терапии изменений оценивается через 3–6 месяцев по уровню гликированного гемоглобина. Для пожилых пациентов с СД без тяжелых сопутствующих заболеваний и осложнений рекомендован целевой уровень HbA1c в диапазоне 7–7,5% [13]; для пациентов с высоким сердечно-сосудистым риском, выраженными диабетическими осложнениями, деменцией – 7,6–8,5%.
Тем пожилым пациентам, у которых СД 2 типа выявлен впервые, врач должен дать рекомендации по изменению образа жизни и диете. При неэффективности немедикаментозных способов следует назначить лекарственную терапию, причем преимущество имеют препараты с минимальным риском гипогликемий. Терапией первой линии является метформин. Препарат наиболее эффективен у пациентов с избыточным весом и ожирением (индекс массы тела (ИМТ) > 25 кг/м2). Противопоказаниями к применению метформина являются печеночная/почечная недостаточность (снижение скорости клубочковой фильтрации (СКФ) менее 60 мл/мин/1,73м2), дыхательная/сердечная недостаточность, непереносимость метформина со стороны желудочно-кишечного тракта (ЖКТ).
Альтернативой метформину у пожилых пациентов с впервые выявленным СД 2 типа являются ингибиторы ДПП-4 (вилдаглиптин, ситаглиптин, саксаглиптин). Среди группы ингибиторов ДПП-4 большой опыт применения в популяции пациентов старческого возраста имеет вилдаглиптин (Галвус). В 2011 г. A. Schweizer и соавт. провели исследование эффективности вилдаглиптина среди пациентов с СД 2 типа старше 75 лет. За 24 недели наблюдения в группе монотерапии вилдаглиптином уровень HbA1c статистически достоверно снизился на 0,9% (от исходного среднего значения 8,3%), в группе комбинированной терапии вилдаглиптина с метформином – на 1,1% (от исходного среднего значения 8,5%) [14]. Терапия вилдаглиптином не сопровождалась увеличением массы тела больных и повышенным риском гипогликемий. Отметим, назначение препаратов из группы сульфонилмочевины (СМ) или глинидов в данном случае менее предпочтительно в связи с высоким риском развития у пожилых пациентов гипогликемических состояний.
При недостаточной эффективности терапии первой линии на втором этапе рекомендуется комбинированная терапия. Наиболее рациональной комбинацией второй линии терапии представляется сочетание метформина с ингибиторами ДПП-4 по причине максимальной безопасности данных препаратов. Для пациентов моложе 75 лет с ИМТ более 35 кг/м2 возможна комбинация метформина с аналогами ГПП-1 (эксенатид, лираглутид). При назначении препаратов СМ пожилым пациентам с неудовлетворительным гликемическим контролем предпочтение отдается гликлазиду и глимепириду. Учитывая высокий риск гипогликемий, назначение глибенкламида нежелательно у пациентов старше 70 лет [13].
Если при использовании комбинации сахароснижающих препаратов не удается достичь компенсации заболевания, следует назначить инсулинотерапию. У пожилых пациентов более безопасным в отношении риска гипогликемий является применение аналогов инсулина продленного действия (гларгин, детемир), чем НПХ-инсулинов [13].
Сопутствующая терапия
Для минимизации сердечно-сосудистого риска пожилым пациентам обязательно должна проводиться коррекция артериального давления (АД) и липидного профиля. Целевые значения АД в группе пациентов старше 80 лет выше общепопуляционных и составляют 140–145/80–90 мм рт. ст., при наличии тяжелых сопутствующих заболеваний и/или осложнений СД – < 150/90 мм рт. ст. У больных с диабетической нефропатией на стадии микроальбуминурии или протеинурии препаратами выбора являются ингибиторы АПФ или антагонисты рецепторов к ангиотензину II [13].
Пациентам с нарушением липидного обмена необходимо рекомендовать соблюдение диеты и назначить статины. При повышенном уровне триглицеридов на фоне терапии статинами в течение 6 месяцев и более следует добавить фибраты.
Стабильное поддержание всех вышеуказанных параметров в пределах нормальных значений является залогом успешной профилактики развития как микро-, так и макрососудистых осложнений СД.
Выводы
Пожилые пациенты составляют большинство популяции больных СД 2 типа. Такие пациенты требуют особого диагностического и лечебного подхода. Терапия СД 2 типа у пожилых является сложной задачей из-за сопутствующих заболеваний, полипрагмазии и особенностей психосоциального статуса пациентов. Особое внимание в терапии СД у пациентов пожилого возраста следует уделять проблеме гипогликемии. Частые и тяжелые эпизоды гипогликемии приводят к прогрессированию осложнений СД и, как следствие, к сердечно-сосудистым катастрофам, падениям, переломам. Терапия выбора у пожилых пациентов с СД – это препараты с высоким профилем безопасности в отношении гипогликемий (метформин, ингибиторы ДПП-4, аналоги ГПП-1).
1. Cowie C.C. et al. Full accounting of diabetes and pre-diabetes in the U.S. population in 1988–1994 and 2005–2006 // Diabetes Care. 2009. Vol. 32. No 2. P. 287–294.
2. Bourdel Marchasson I. et al; ALFEDIAM/SFGG French-Speaking Group for Study of Diabetes in the Elderly. Key priorities in managing glucose control in older people with diabetes // J. Nutr. Health Aging. 2009. Vol. 13. No 8. P. 685–691.
3. Дедов И.И., Шестакова М.В. Сахарный диабет в пожилом возрасте: клиника, диагностика, лечение. Практическое руководство для врачей. М.: информполиграф, 2010.
4. Peters A.L., Davidson M.B. Aging and diabetes // International text- book of diabetes mellitus. 2nd ed. / Ed. by K.G.M.M. Alberti, P. Zimmet, R.A. DeFronzo, H. Keen. J. Willey & Sons Ltd., 1997.
5. Bourdel-Marchasson I., Berrut G. Caring the elderly diabetic patient with respect to concepts of successful aging and frailty // Diabetes Metab. 2005. Vol. 31. Spec. No 2. P. 5S13–5S19.
6. Abbatecola A.M. et al. Antidiabetic oral treatment in older people: does frailty matter? // Drugs Aging. 2009. Vol. 26. Suppl. 1. P. 53–62.
7. Amiel S.A., Dixon T., Mann R., Jameson K. Hypoglycaemia in type 2 diabetes // Diabet. Med. 2008. Vol. 25. No 3. P. 245–254.
8. Lassmann-Vague V. Hypoglycaemia in elderly diabetic patients // Dia- betes Metab. 2005. Vol. 31. No 2. P. 5S53–5S57.
9. Bremer J.P. et al. Hypoglycemia unawareness in older compared with middle-aged patients with type 2 diabetes // Diabetes Care. 2009. Vol. 32. No 8. P. 1513–1517.
10. Chelliah A., Burge M.R. Hypoglycaemia in elderly patients with diabe- tes mellitus: causes and strategies for prevention // Drugs Aging. 2004. Vol. 21. No 8. P. 511–530. 
11. Skyler J.S. et al; American College of Cardiology Foundation; American Heart Association. Intensive glycemic control and the prevention of cardiovas- cular events: implications of the ACCORD, ADVANCE, and VA diabetes trials: a position statement of the American Diabetes Association and a scientific statement of the American College of Cardiology Foundation and the American Heart Association // Circulation. 2009. Vol. 119. No 2. P. 351–357.
12. Дедов И.И. и др. консенсус совета экспертов Российской ассоциации эндокринологов (РАЭ) по инициации и интенсификации сахароснижающей терапии сахарного диабета 2 типа // Сахарный диабет. 2011. No 4. С. 6–17.
13. Sinclair A.J., Paolisso G., Castro M., Bourdel-Marchasson I., Gadsby R., Rodriguez Mañas L.; European Diabetes Working Party for Older Peo- ple. European Diabetes Working Party for Older People 2011 clinical guidelines for type 2 diabetes mellitus. Executive summary // Diabetes Metab. 2011. Vol. 37. Suppl. 3. P. S27–S38.
14. Schweizer A., Dejager S., Foley J.E., Shao Q., Kothny W. Clinical experi- ence with vildagliptin in the management of type 2 diabetes in a patient population ≥ 75 years: a pooled analysis from a database of clinical trials // Diabetes Obes. Metab. 2011. Vol. 13. No 1. P. 55–64.
Новости на тему
01.07.2022 11:00:00
16.06.2021
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.