Терапия метформином от дебюта до ремиссии сахарного диабета 2 типа
- Аннотация
- Статья
- Ссылки
- English
В течение нескольких десятилетий метформин остается препаратом номер один в терапии пациентов с сахарным диабетом (СД) 2 типа. В различных клинических рекомендациях определена его лидирующая роль как стартового препарата при СД 2 типа и как основы для будущих комбинаций сахароснижающих препаратов.
В последние годы в связи с появлением хирургических методов лечения стало возможным достижение ремиссии СД 2 типа.
В статье обсуждаются последние версии руководств российских и международных эндокринологических, кардиологических, нефрологических обществ, а также данные о роли метформина в качестве патогенетически обусловленной терапии после бариатрических вмешательств.
В течение нескольких десятилетий метформин остается препаратом номер один в терапии пациентов с сахарным диабетом (СД) 2 типа. В различных клинических рекомендациях определена его лидирующая роль как стартового препарата при СД 2 типа и как основы для будущих комбинаций сахароснижающих препаратов.
В последние годы в связи с появлением хирургических методов лечения стало возможным достижение ремиссии СД 2 типа.
В статье обсуждаются последние версии руководств российских и международных эндокринологических, кардиологических, нефрологических обществ, а также данные о роли метформина в качестве патогенетически обусловленной терапии после бариатрических вмешательств.


История метформина насчитывает уже 100 лет [1]. В терапевтических целях вещество применяется с 1957 г., когда был доказан его сахароснижающий эффект [2]. Широкое использование метформина началось с 1998 г., когда были опубликованы результаты исследования UKPDS [3]. С тех пор метформин остается препаратом первой линии терапии сахарного диабета (СД) 2 типа [4, 5].
Метформин является одним из наиболее изученных препаратов. Помимо собственных исследований метформина он применялся в качестве препарата сравнения или препарата фоновой терапии для каждой новой сахароснижающей молекулы.
В настоящий момент времени на фармацевтическом рынке представлены две формы метформина – обычного и пролонгированного высвобождения. Эффективность монотерапии обеими формами оценивалась в метаанализе 2021 г. Полученные результаты свидетельствуют о сопоставимости эффекта метформина обычного и пролонгированного высвобождения в отношении коррекции уровня глюкозы плазмы натощак, а также уровня гликированного гемоглобина (HbA1c) [6]. Между указанными формами метформина не отмечено различий по влиянию на массу тела и частоте развития нежелательных явлений. Однако метформин пролонгированного высвобождения превосходил метформин обычного высвобождения в снижении уровня липопротеинов низкой плотности.
Простота применения, стойкий сахароснижающий эффект, благоприятный профиль безопасности и отсутствие гипогликемий в течение длительного времени обеспечивали метформину первое место в терапии СД 2 типа.
В 2011 г. из российских клинических рекомендаций было исключено указание на возможность изменения образа жизни как самостоятельного вида лечения СД 2 типа [7]. С того момента метформин обозначен как стартовый препарат для всех пациентов, не имеющих противопоказаний для его применения.
Лидирующая позиция метформина не оспаривалась до 2019 г., когда после опубликования результатов исследований ингибиторов натрий-глюкозных котранспортеров 2 (иНГЛТ-2) и агонистов рецепторов глюкагоноподобного пептида 1 (арГПП-1), касающихся их кардиопротективных эффектов, в рекомендациях Европейского общества кардиологов (European Society of Cardiology – ESC) по лечению диабета, предиабета и сердечно-сосудистых заболеваний (ССЗ) было предложено для ряда пациентов начинать терапию именно с иНГЛТ-2 или арГПП-1 [8]. Показания к старту лечения с метформина сузились до группы пациентов с СД 2 типа и избыточной массой тела или умеренным сердечно-сосудистым риском. Лицам без исходной сахароснижающей терапии и с атеросклеротическими ССЗ, высоким или очень высоким сердечно-сосудистым риском было рекомендовано сразу назначать иНГЛТ-2 или арГПП-1. Спорность данной рекомендации заключалась в том, что в исследованиях иНГЛТ-2 и арГПП-1 большинство пациентов получали исходную терапию метформином, поэтому положительные эффекты новых классов сахароснижающих препаратов в отношении сердечно-сосудистого риска, скорее всего, были продемонстрированы для комбинации с метформином, но не для монотерапии.
Несмотря на дискуссии кардиологов в отношении выбора стартового сахароснижающего препарата для пациентов с СД 2 типа, российские и зарубежные эндокринологи в рекомендациях 2021 и 2022 гг. указывают метформин в качестве препарата первой линии. Так, в Алгоритмах специализированной медицинской помощи больным сахарным диабетом 2021 г. обозначено, что метформин является приоритетным для инициации лечения и основой любой комбинации сахароснижающих средств для большинства пациентов [4].
В обновленных совместных рекомендациях Американской диабетической ассоциации (American Diabetes Association – ADA) и Европейской ассоциации по изучению диабета (European Association for the Study of Diabetes – EASD) 2022 г. старт терапии зависит от доминирующей цели лечения, каковыми могут быть профилактика кардиоренальных событий или достижение контроля гликемии [5]. Для снижения риска прогрессирования ССЗ или хронической болезни почек (ХБП) обязательным является назначение арГПП-1 или иНГЛТ-2 с доказанной кардиоренальной эффективностью. Пациентам с хронической сердечной недостаточностью (ХСН) рекомендованы иНГЛТ-2. В отсутствие контроля гликемии на фоне приема арГПП-1/иНГЛТ-2 проводится дальнейшая интенсификация сахароснижающей терапии. Если ключевой потребностью является гликемический контроль, то, согласно рекомендациям ADA/EASD, метформин остается основным препаратом, однако могут быть рассмотрены и альтернативные подходы.
Особенностью рекомендаций ADA/EASD 2022 г. является фокус на контроль массы тела у пациентов с СД 2 типа. При этом предлагаются разные подходы к снижению массы тела – начиная с изменения образа жизни, применения препаратов, зарегистрированных для лечения ожирения, и заканчивая метаболической хирургией. Кроме того, в этом документе все сахароснижающие препараты ранжируются как по эффективности контроля гликемии, так и по влиянию на массу тела.
В рекомендациях ESC по профилактике ССЗ 2021 г. метформин показан в качестве препарата первой линии пациентам без атеросклеротических ССЗ, ХБП или ХСН (уровень доказательств IB) [9].
В руководстве Международного консорциума по улучшению глобальных исходов заболеваний почек (Kidney Disease: Improving Global Outcomes – KDIGO), посвященном терапии сахарного диабета при ХБП, рекомендовано использовать начальную комбинацию метформина и иНГЛТ-2 с учетом коррекции дозы метформина при скорости клубочковой фильтрации от 30 до 45 мл/мин/1,73 м2 [10].
Таким образом, ключевые научные общества солидарны в отношении первостепенной роли метформина или его комбинаций у большинства пациентов.
Метформин можно сочетать с разными классами сахароснижающих препаратов [4], поэтому он является базовым для интенсификации терапии СД 2 типа. На сегодняшний день разработано много фиксированных комбинаций, позволяющих улучшить приверженность пациентов лечению.
Необходимо отметить, что метформин может назначаться не только с пероральными, но и с инъекционными сахароснижающими препаратами. В комбинации с арГПП-1 он обеспечивает синергизм патогенетического действия посредством снижения инсулинорезистентности (ИР), а арГПП-1 восстанавливает секрецию инсулина за счет инкретинового эффекта.
Оправданно также применение метформина с инсулином. Согласно Кокрановскому обзору 2016 г., посвященному оценке эффективности добавления пероральных сахароснижающих препаратов к инсулинотерапии, комбинация любого варианта инсулинотерапии с метформином позволяла значимо снизить уровень HbA1c и массу тела [11].
Однако у пациентов с СД 2 типа на инсулинотерапии, особенно при наличии ожирения, часто возникает проблема набора массы тела вследствие увеличения дозы инсулина, что в свою очередь приводит к ухудшению компенсации углеводного обмена и дальнейшей титрации дозы инсулина. Комбинирование инсулина с пероральными сахароснижающими препаратами способно замедлить прибавку массы тела, однако не решить проблему радикально. Одним из вариантов решения может стать бариатрическая операция.
В 2017 г. в российские клинические рекомендации было введено понятие «хирургическое лечение СД 2 типа», а также впервые были указаны критерии ремиссии СД 2 типа [12]. В настоящий момент времени под ремиссией СД 2 типа понимается достижение и удержание уровня HbA1c менее 6,5% после отмены терапии (немедикаментозной, медикаментозной или хирургической) в течение как минимум трех месяцев [13].
Особый интерес представляет практика отмены сахароснижающих препаратов по достижении ремиссии СД 2 типа после бариатрических вмешательств.
Согласно результатам исследования STAMPEDE, хирургическое лечение СД 2 типа (продольная резекция желудка и гастрошунтирование) по сравнению с медикаментозными методами при водило к значимо лучшей компенсации углеводного обмена, большему снижению массы тела, а также частичной отмене сахароснижающих препаратов [14]. Через пять лет после хирургического лечения метформин оставался наиболее часто принимаемым препаратом. Таким образом, при постепенной отмене сахароснижающих препаратов предпочтение отдавалось
метформину.
Нами было проведено исследование с целью определения патогенетической основы ремиссии СД 2 типа и правильной последовательности отмены сахароснижающих препаратов после бариатрических операций. Дизайн исследования ранее был описан в других работах [15]. В исследование включали пациентов с СД 2 типа и выраженным ожирением, у которых оценивалось достижение стойкой компенсации углеводного обмена после хирургического
лечения.
Исходно, через 1, 3, 6, 9 и 12 месяцев после операции изучались основные антропометрические и лабораторные показатели, а также выраженность ИР, определяемая с помощью эугликемического гиперинсулинемического клэмп-теста [16].
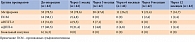
Демографические характеристики и результаты лабораторных анализов пациентов до и после оперативного вмешательства представлены в табл. 1 в виде медианы и интерквартильного размаха (М [Q1; Q3]) [16]. Для обработки данных применен ранговый дисперсионный анализ Фридмана.
Большинство пациентов достигали оптимального значения HbA1c через три – шесть месяцев после операции, что дало основание снизить число принимаемых сахароснижающих препаратов. В таблице 2 представлена динамика структуры терапии пациентов [16].
Уже через три месяца после хирургического лечения более чем у половины больных была отменена сахароснижающая терапия. Через год наблюдения таких пациентов было более 80%.
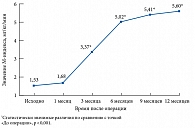
На протяжении всего периода наблюдения метформин доминировал в структуре сахароснижающей терапии и у многих пациентов был отменен в последнюю очередь (табл. 3) [16]. Это связано с тем, что, несмотря на значимое снижение массы тела, у большинства больных сохранялась ИР. Значения М-индекса, определяемого с помощью клэмп-теста и отражающего количество глюкозы в миллиграммах, поглощаемой одним килограммом массы тела в минуту, 2 и менее соответствуют тяжелой ИР, от 2 до 4 – средней степени ИР, от 4 до 6 – легкой степени ИР. М-индекс более 6 свидетельствует об отсутствии ИР.
Как видно на рисунке, через три месяца после оперативного вмешательства выраженность ИР значимо снизилась, однако в легкой степени сохранялась до окончания исследования [16]. Именно этим было обусловлено продолжение терапии метформином до стойкой компенсации углеводного обмена.
Следует отметить, что после бариатрических операций у пациентов усиливаются эндогенные инкретиновые механизмы, в связи с чем применение препаратов с инкретиновым эффектом может не привести к ожидаемому эффекту и в некоторых случаях даже способствовать развитию гипогликемических состояний. При использовании метформина после бариатрических операций вышеуказанные риски снижены.
Таким образом, за столетие существования метформин не только не утратил своей актуальности, но и укрепил статус препарата первой линии терапии СД 2 типа.
К преимуществам метформина следует отнести эффективность, высокую безопасность и относительно хорошую переносимость, сочетаемость со всеми классами сахароснижающих препаратов.
На данный момент времени метформин представлен во всех клинических рекомендациях, затрагивающих лечение пациентов с СД 2 типа.
Несмотря на хорошую изученность, препарат продолжают исследовать в новых клинических ситуациях, таких как ремиссия СД 2 типа. Положительный эффект метформина в отношении ИР позволяет использовать его максимально долго у пациентов, еще недостаточно снизивших массу тела после перенесенных бариатрических вмешательств.
От дебюта до ремиссии СД 2 типа метформин остается основой сахароснижающей терапии.
Финансирование
Работа выполнена в рамках государственного задания ААА-А20-120011790164-4 «Ремиссия сахарного диабета 2 типа после бариатрической хирургии: роль гормонов желудочно-кишечного тракта (инкретинов), желчных кислот и микробиоты кишечника».
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
E.A. Shestakova, MD, PhD, I.A. Sklyanik, PhD
National Medical Research Center for Endocrinology
Contact person: Ekaterina A. Shestakova, shestakova.ekaterina@endocrincentr.ru
A century has passed since the discovery of metformin – one of the most studied drug not only in endocrinology, but also in internal medicine.
Metformin has been the first line pill for the treatment of type 2 diabetes patients. The leading role of metformin as initial therapy in type 2 diabetes and as the basis for subsequent drug combinations is defined in the clinical guidelines of various scientific societies.
Due to the spread of surgical methods for the diabetes treatment, it became possible to talk about the remission of this disease.
This article discusses the position of metformin treatment in latest guidelines of Russian and international endocrinological, cardiological, nephrological societies, as well as data on the role of metformin as a pathogenetically determined therapy after bariatric interventions.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.