количество статей
7162
Загрузка...
Пожалуйста, авторизуйтесь:
Практика
Проблемы сахароснижающей терапии при сахарном диабете 2 типа. Роль ингибитора дипептидилпептидазы 4-го типа – ситаглиптина
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эндокринология" Спецвыпуск
- Аннотация
- Статья
- Ссылки
На основании данных доказательной медицины на примере ситаглиптина показаны преимущества препаратов инкретинового ряда и их комбинации с метформином в отношении безопасности сахароснижающей терапии.
Автор обсуждает проблему выбора препарата для пероральной сахароснижающей терапии в аспекте индивидуализации целей гликемического контроля и снижения риска макрососудистых осложнений у пациентов с сахарным диабетом 2 типа.
На основании данных доказательной медицины на примере ситаглиптина показаны преимущества препаратов инкретинового ряда и их комбинации с метформином в отношении безопасности сахароснижающей терапии.
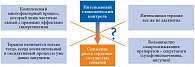
Рис. 1. Почему интенсивный гликемический контроль не снижает риск сердечно-сосудистых событий?
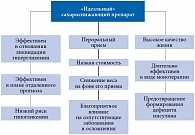
Рис. 2. «Идеальный образ» сахароснижающего препарата
![Рис. 3. Эффективность комбинации «ситаглиптин + метформин» в зависимости от исходного уровня гликированного гемоглобина (российское наблюдательное исследование «Диа-Да») (Адаптировано согласно М.В. Шестаковой [22].)](/upload/resize_cache/iblock/3cb/195_350_1/3cba6ccaebd8c2e894001cb2a0788c1c.jpg)
Рис. 3. Эффективность комбинации «ситаглиптин + метформин» в зависимости от исходного уровня гликированного гемоглобина (российское наблюдательное исследование «Диа-Да») (Адаптировано согласно М.В. Шестаковой [22].)
Вопрос, по какой причине интенсивный сахароснижающий контроль не снижает риск сердечно-сосудистых событий при СД 2 типа, остается открытым (рис. 1). Здесь можно выделить как минимум две группы причин. Во-первых, атеросклероз и все сопутствующие ему системные сосудистые и воспалительные изменения запускаются значительно раньше формальной манифестации СД 2 типа, то есть до развития хронической гипергликемии, и на момент диагностики СД 2 типа у существенной части пациентов атеросклеротическое поражение сосудов уже достигает клинически выраженных стадий (ишемическая болезнь сердца, поражение сосудов мозга и нижних конечностей). Таким образом, взаимосвязь атеросклероза и собственно гипергликемии представляется недостаточно сильной, по крайней мере, когда речь идет о нормогликемической и несколько менее жесткой компенсации СД 2 типа. Микрососудистые осложнения, напротив, развиваются только после многих лет хронической гипергликемии, и их патогенез преимущественно обусловлен именно длительной декомпенсацией СД 2 типа.
Второй причиной может быть собственно сахароснижающая терапия, которая в интенсивном формате, особенно с использованием препаратов-секретагогов или самого инсулина, сопровождается потенциально небезопасными гипогликемическими состояниями, повышающими риск развития сердечно-сосудистых событий [2, 3]. Из двух групп обсуждаемых причин первая представляется немодифицируемой: на момент постановки диагноза СД 2 типа у пациента с уже развившимися на этапе метаболического синдрома атерогенными изменениями мы можем профилактизировать сердечно-сосудистые события, назначая пациенту гиполипидемическую (как правило, статинами) и антигипертензивную терапию. Модифицировать, то есть снижать риск гипогликемических состояний вполне возможно: с этой целью необходимо интенсифицировать самоконтроль пациента (если он готов и способен его осуществлять) и/или использовать сахароснижающие препараты, которые в силу механизма их действия гипогликемии не вызывают. Другими словами, с позиции собственно сахароснижающей терапии профилактика сердечно-сосудистых событий, по сегодняшним представлениям, в большей степени определяется не интенсификацией терапии, а предотвращением гипогликемических состояний, особенно у лиц с клинически выраженным атеросклерозом.
Выбор сахароснижающего препарата – процесс достаточно сложный и многофакторный. Если исходить из характеристик, приведенных на рисунке 2, можно заключить, что идеального сахароснижающего препарата на сегодняшний день нет – у каждого есть как плюсы, так и изъяны. Анализ результатов исследований, в которых сравнивали “head-to-head” различные сахароснижающие препараты, в частности метаанализ таких исследований [5], включавший в том числе исследования отдаленного прогноза на фоне отдельных препаратов, как ни странно, показал, что данных, указывающих на преимущество той или иной группы с позиции истинных клинических исходов (конечных точек), не так много. Наибольшей доказательной базой с позиции влияния на отдаленный прогноз обладает метформин, практически во всех клинических рекомендациях он признан препаратом первой линии для большинства пациентов с СД 2 типа [1]. Вопрос о втором препарате, который следует добавить пациенту при неудовлетворительной компенсации СД 2 типа на фоне монотерапии метформином (либо назначить в качестве первого при невозможности приема метформина), по большому счету остается открытым. Американский колледж врачей (American College of Physicians, АСР) в 2012 г. дал три рекомендации по лечению СД 2 типа, присвоив им статус строгих и высокодоказательных [6]:
ПСМ имеют достаточно большую историю применения при СД 2 типа, однако, как указывалось выше, прямых сравнительных исследований, в которых оценивается отдаленный прогноз пациентов и ПСМ сопоставляются между собой и с другими классами таблетированных сахароснижающих препаратов, недостаточно, чтобы делать какие-то выводы [5]. Препараты инкретинового ряда достаточно молоды, имеют 5–6-летнюю историю широкого внедрения в клиническую практику. Тем не менее в этот опыт входят достаточно серьезные исследования, позволившие включить препараты инкретинового ряда в алгоритмы лечения СД 2 типа, рекомендуемые многими диабетологическими ассоциациями, в том числе российской. Рассмотрим основные вехи более чем 6-летнего опыта использования одного из первых инкретиновых препаратов, ингибитора ДПП-4 – ситаглиптина, сделав акцент на крупных рандомизированных исследованиях и их метаанализах. Механизму действия ингибиторов ДПП-4 посвящено много статей и монографий, поэтому на этом вопросе мы останавливаться не будем [7]. Ситаглиптин (Янувия) был одобрен в качестве препарата для лечения СД 2 типа в 2006 г., и за это время накоплен определенный опыт его клинического применения. По имеющимся данным, сахароснижающий эффект ситаглиптина обусловлен глюкозозависимым снижением уровня HbA1c. Динамика уровня HbA1c тем более выражена, чем выше исходный показатель: при уровне HbA1c менее 8% он снижается на фоне терапии ситаглиптином на 0,6%, при уровне HbA1c в пределах 8,0–8,9% – на 0,8%, а при уровне HbA1c более 9% – на 1,5% [8].
Самой важной характеристикой любого сахароснижающего препарата из перечисленных на рисунке 2 является его влияние на отдаленный прогноз, который для пациента с СД 2 типа определяется в первую очередь сердечно-сосудистыми осложнениями, то есть макроангиопатией. По данным недавно опубликованного метаанализа 70 рандомизированных исследований, в общей сложности включивших почти 42 тыс. пациентов, терапия ингибиторами ДПП-4 в течение более 24 недель приводит к снижению риска развития сердечно-сосудистых событий, в частности инфаркта миокарда, и общей смертности у пациентов с СД 2 типа [9]. В принципе это может быть связано как с непосредственным сахароснижающим эффектом ингибиторов ДПП-4, так и с их так называемыми плейотропными эффектами – положительное воздействие на липидный спектр [10], уровень артериального давления [11] и прямые эффекты на эндотелий и миокард [12]. В этом метаанализе было показано, что снижение риска инфаркта миокарда на фоне приема ингибиторов ДПП-4 оказалось больше, чем можно было ожидать, по сравнению с модификацией известных факторов риска (HbA1c, липидный профиль, артериальное давление). Следует заметить, что в метаанализ вошли научные работы, изучавшие все ингибиторы ДПП-4. Таким образом, из него невозможно выделить отдельные препараты инкретинового ряда.
В метаанализе, посвященном одному ситаглиптину [13] и включившем 25 двойных слепых исследований с суммарным участием 14 611 пациентов, был сделан вывод о его безопасности в отношении сердечно-сосудистого риска. В субанализе было показано, что на фоне приема ситаглиптина сердечно-сосудистые события наблюдались реже, чем на фоне приема ПСМ. Похожие данные о безопасности ситаглиптина были получены и в метаанализе, в который вошли более 10 тыс. пациентов с СД 2 типа [14]. Однако в настоящий момент неясно, обусловлены ли эти различия между двумя классами препаратов тем, что на фоне приема ситаглиптина отсутствует развитие гипогликемии. Интересно, что проблема индивидуальности целевого уровня HbA1c обсуждается почти всегда только с позиции клинических данных (возраст, сопутствующая патология, комплаентность и проч.), но почти никогда – с позиции принимаемого сахароснижающего препарата. Действительно, если на фоне приема того или иного препарата гипогликемии не развиваются просто в силу механизма его действия, то целевой уровень HbA1c может быть относительно ниже без особого риска для пациента. Это в первую очередь касается метформина и препаратов инкретинового ряда. Таким образом, помимо клинических данных индивидуальная цель сахароснижающей терапии будет зависеть и от конкретных препаратов, которые назначаются пациенту.
В продолжение обсуждения отдаленных результатов терапии ситаглиптином нельзя не упомянуть кокрановский систематический обзор, опубликованный в 2008 г. Вошедшие в него 25 работ (11 по ситаглиптину и 14 по вилдаглиптину) не могли изучать отдаленный прогноз для пациентов, поскольку с момента появления препаратов прошло мало времени, тем не менее в обзоре был сделан вывод о возможных преимуществах ингибиторов ДПП-4 перед другими сахароснижающими препаратами [15] и высказано пожелание о проведении длительных проспективных исследований. И в 2008 г. стартовало рандомизированное плацебоконтролируемое исследование по оценке сердечно-сосудистых исходов лечения ситаглиптином у пациентов с СД 2 типа и неадекватным гликемическим контролем на моно- или комбинированной пероральной сахароснижающей терапии – TECOS (Trial to Evaluate Cardiovascular Outcomes after treatment with Sitagliptin). В исследовании приняли участие 14 тыс. пациентов с СД 2 типа, ожидаемая дата окончания данной работы – 2014 год.
Сравнений “head-to-head” различных препаратов из группы ингибиторов ДПП-4 по параметру отдаленного прогноза до настоящего времени не проводилось (имеющиеся исследования посвящены краткосрочным и суррогатным показателям, таким как средняя амплитуда колебания гликемии и проч.) [16]. Такие работы были бы интересны, поскольку молекулы ингибиторов ДПП-4 несколько различаются по селективности в отношении ДПП-4 и ряду других свойств [7]. Однако скорого появления результатов таких исследований вряд ли стоит ожидать: вспомним хотя бы тот факт, что данных о влиянии на отдаленный прогноз у нас достаточно мало даже по прямому сравнению ПСМ, которые используются в клинической практике уже десятки лет. Тем не менее на сайте clinicaltrials.gov можно найти зарегистрированные и идущие клинические исследования с прямым сравнением разных ингибиторов ДПП-4. Если обратиться к накопленным за 7 лет клинического применения ситаглиптина данным, становится очевидным, что существенная часть работ посвящена вопросам его безопасности и риску развития таких осложнений, как острый панкреатит и инфекции, а также вопросам использования препарата у пациентов с почечной и печеночной недостаточностью. Как показали данные проведенных метаанализов, риск осложнений на фоне терапии ситаглиптином весьма низок и в целом переносимость препарата очень хорошая [17]. Ситаглиптин может использоваться у пациентов с почечной недостаточностью всех степеней тяжести, а также при печеночной недостаточности легкой и средней степени тяжести [18].
При анализе многочисленных исследований следует иметь в виду, что в реальной клинической практике ингибиторы ДПП-4 относительно редко используются в виде монотерапии. Чаще всего речь идет об их комбинации с метформином, который, как указывалось, является препаратом первой линии, а сочетанное применение метформина и ингибиторов ДПП-4 позволяет воздействовать на все патогенетические звенья СД 2 типа. В связи с этим закономерна популярность фиксированных комбинаций ингибиторов ДПП-4 и метформина (например, препарат Янумет). Кроме того, ингибиторы ДПП-4 могут комбинироваться со всеми остальными сахароснижающими препаратами, включая инсулин. При этом следует помнить, что не все возможные комбинации рациональны с клинической точки зрения, особенно когда речь идет о назначении более двух препаратов. Отметим, что в тех исследованиях, где ингибиторы ДПП-4 комбинировались с метформином, отдаленный прогноз мог определяться как одним, так и другим препаратом. Все исследования, изучавшие комбинацию ситаглиптина и метформина, показали ее высокую эффективность, которая, видимо, связана с тем, что препараты влияют на разные компоненты патогенеза заболевания: метформин уменьшает инсулинорезистентность и избыточную продукцию глюкозы печенью, ситаглиптин обусловливает глюкозозависимую стимуляцию продукции инсулина, а также уменьшает гиперпродукцию глюкозы печенью путем подавления высвобождения глюкагона альфа-клетками. Кроме того, метформин сам по себе синергично эффектам ингибиторов ДПП-4 повышает продукцию ГПП-1 [19].
Опыт применения ситаглиптина в России первоначально основывался на проведении международных многоцентровых клинических исследований. В дальнейшем была осуществлена постмаркетинговая оценка ситаглиптина, подтвердившая эффективность и безопасность его использования. Так, в российской наблюдательной программе «Диа-Да» приняли участие 923 пациента (проживающие в 10 крупных городах Российской Федерации) с СД 2 типа и неудовлетворительным контролем гликемии, которые находились на диетотерапии или получали монотерапию метформином; длительность СД составляла в среднем 4,5 года. Пациентам к монотерапии метформином добавлялся ситаглиптин или сразу назначалась комбинированная терапия «ситаглиптин + метформин». Изучена динамика уровня гликемии натощак, гликированного гемоглобина, массы тела, а также частота развития побочных явлений и удовлетворенность пациентов и врачей проведенным лечением, параметры оценивались через 3 и 6 месяцев амбулаторного приема ситаглиптина. В исследовании была подтверждена глюкозозависимая сахароснижающая эффективность ситаглиптина в комбинации с метформином (рис. 3). Уровень HbA1c у 76% пациентов к концу исследования снизился до целевых значений (< 7%). Частота развития гипогликемических состояний на фоне приема ситаглиптина и метформина расценивалась как редкая. Кроме того, прием ситаглиптина в комбинации с метформином сопровождался тенденцией к снижению массы тела, также отмечены повышение приверженности пациентов с СД 2 типа к проводимому лечению и высокая удовлетворенность врачей терапией [22]. Немалая часть исследований посвящена плейотропным эффектам ингибиторов ДПП-4 и ситаглиптина в частности. Так, было показано, что ситаглиптин помимо сахароснижающего эффекта характеризуется противовоспалительными свойствами [20], благоприятным, хотя и весьма небольшим влиянием на липидный спектр [10] и артериальное давление [11], а также прямым воздействием на эндотелий и миокард сердца [12]. По данным метаанализа 28 исследований, прием ингибиторов ДПП-4 ассоциирован со снижением риска развития переломов костей.
Препараты инкретинового ряда – агонисты рецепторов ГПП-1 и ингибиторы ДПП-4 – достаточно молоды и еще не получили окончательной оценки с позиции отдаленного прогноза для пациентов с СД 2 типа, но эти исследования достаточно интенсивно ведутся. База регистрации клинических исследований clinicaltrials.gov на сегодняшний день содержит 279 исследований, посвященных ситаглиптину. По своей тематике эти исследования весьма разнообразны. Изучается использование ситаглиптина для профилактики СД 2 типа, для лечения СД 2 типа у подростков, протективные эффекты ситаглиптина на бета-клетки у пациентов с диабетом типа LADA, фиксированная комбинация (в одной таблетке) ситаглиптина и симвастатина. Ситаглиптин изучается в рамках сравнительных исследований различных ингибиторов ДПП-4, при лечении неалкогольного стеатогепатита, у пациентов после трансплантации почки. В декабре 2014 г. должно завершиться исследование TECOS, изучающее отдаленные сердечно-сосудистые исходы и прогноз пациентов, получавших ситаглиптин. Надеемся, что эти и другие исследования расширят наши представления о месте терапии ингибиторами ДПП-4 в лечении СД 2 типа и поспособствуют решению проблемы выбора сахароснижающего препарата.
Выбор сахароснижающего препарата – процесс достаточно сложный и многофакторный. Если исходить из характеристик, приведенных на рисунке 2, можно заключить, что идеального сахароснижающего препарата на сегодняшний день нет – у каждого есть как плюсы, так и изъяны. Анализ результатов исследований, в которых сравнивали “head-to-head” различные сахароснижающие препараты, в частности метаанализ таких исследований [5], включавший в том числе исследования отдаленного прогноза на фоне отдельных препаратов, как ни странно, показал, что данных, указывающих на преимущество той или иной группы с позиции истинных клинических исходов (конечных точек), не так много. Наибольшей доказательной базой с позиции влияния на отдаленный прогноз обладает метформин, практически во всех клинических рекомендациях он признан препаратом первой линии для большинства пациентов с СД 2 типа [1]. Вопрос о втором препарате, который следует добавить пациенту при неудовлетворительной компенсации СД 2 типа на фоне монотерапии метформином (либо назначить в качестве первого при невозможности приема метформина), по большому счету остается открытым. Американский колледж врачей (American College of Physicians, АСР) в 2012 г. дал три рекомендации по лечению СД 2 типа, присвоив им статус строгих и высокодоказательных [6]:
- Медикаментозная терапия показана пациентам с СД 2 типа, когда модификация образа жизни, включающая диету, физические нагрузки и снижение веса, не позволяет достичь адекватного гликемического контроля.
- В качестве начала медикаментозного лечения СД 2 типа для большинства пациентов рекомендуется монотерапия метформином.
- При сохранении гипергликемии на фоне монотерапии метформином и модификации образа жизни пациенту рекомендуется добавление второго сахароснижающего препарата.
ПСМ имеют достаточно большую историю применения при СД 2 типа, однако, как указывалось выше, прямых сравнительных исследований, в которых оценивается отдаленный прогноз пациентов и ПСМ сопоставляются между собой и с другими классами таблетированных сахароснижающих препаратов, недостаточно, чтобы делать какие-то выводы [5]. Препараты инкретинового ряда достаточно молоды, имеют 5–6-летнюю историю широкого внедрения в клиническую практику. Тем не менее в этот опыт входят достаточно серьезные исследования, позволившие включить препараты инкретинового ряда в алгоритмы лечения СД 2 типа, рекомендуемые многими диабетологическими ассоциациями, в том числе российской. Рассмотрим основные вехи более чем 6-летнего опыта использования одного из первых инкретиновых препаратов, ингибитора ДПП-4 – ситаглиптина, сделав акцент на крупных рандомизированных исследованиях и их метаанализах. Механизму действия ингибиторов ДПП-4 посвящено много статей и монографий, поэтому на этом вопросе мы останавливаться не будем [7]. Ситаглиптин (Янувия) был одобрен в качестве препарата для лечения СД 2 типа в 2006 г., и за это время накоплен определенный опыт его клинического применения. По имеющимся данным, сахароснижающий эффект ситаглиптина обусловлен глюкозозависимым снижением уровня HbA1c. Динамика уровня HbA1c тем более выражена, чем выше исходный показатель: при уровне HbA1c менее 8% он снижается на фоне терапии ситаглиптином на 0,6%, при уровне HbA1c в пределах 8,0–8,9% – на 0,8%, а при уровне HbA1c более 9% – на 1,5% [8].
Самой важной характеристикой любого сахароснижающего препарата из перечисленных на рисунке 2 является его влияние на отдаленный прогноз, который для пациента с СД 2 типа определяется в первую очередь сердечно-сосудистыми осложнениями, то есть макроангиопатией. По данным недавно опубликованного метаанализа 70 рандомизированных исследований, в общей сложности включивших почти 42 тыс. пациентов, терапия ингибиторами ДПП-4 в течение более 24 недель приводит к снижению риска развития сердечно-сосудистых событий, в частности инфаркта миокарда, и общей смертности у пациентов с СД 2 типа [9]. В принципе это может быть связано как с непосредственным сахароснижающим эффектом ингибиторов ДПП-4, так и с их так называемыми плейотропными эффектами – положительное воздействие на липидный спектр [10], уровень артериального давления [11] и прямые эффекты на эндотелий и миокард [12]. В этом метаанализе было показано, что снижение риска инфаркта миокарда на фоне приема ингибиторов ДПП-4 оказалось больше, чем можно было ожидать, по сравнению с модификацией известных факторов риска (HbA1c, липидный профиль, артериальное давление). Следует заметить, что в метаанализ вошли научные работы, изучавшие все ингибиторы ДПП-4. Таким образом, из него невозможно выделить отдельные препараты инкретинового ряда.
В метаанализе, посвященном одному ситаглиптину [13] и включившем 25 двойных слепых исследований с суммарным участием 14 611 пациентов, был сделан вывод о его безопасности в отношении сердечно-сосудистого риска. В субанализе было показано, что на фоне приема ситаглиптина сердечно-сосудистые события наблюдались реже, чем на фоне приема ПСМ. Похожие данные о безопасности ситаглиптина были получены и в метаанализе, в который вошли более 10 тыс. пациентов с СД 2 типа [14]. Однако в настоящий момент неясно, обусловлены ли эти различия между двумя классами препаратов тем, что на фоне приема ситаглиптина отсутствует развитие гипогликемии. Интересно, что проблема индивидуальности целевого уровня HbA1c обсуждается почти всегда только с позиции клинических данных (возраст, сопутствующая патология, комплаентность и проч.), но почти никогда – с позиции принимаемого сахароснижающего препарата. Действительно, если на фоне приема того или иного препарата гипогликемии не развиваются просто в силу механизма его действия, то целевой уровень HbA1c может быть относительно ниже без особого риска для пациента. Это в первую очередь касается метформина и препаратов инкретинового ряда. Таким образом, помимо клинических данных индивидуальная цель сахароснижающей терапии будет зависеть и от конкретных препаратов, которые назначаются пациенту.
В продолжение обсуждения отдаленных результатов терапии ситаглиптином нельзя не упомянуть кокрановский систематический обзор, опубликованный в 2008 г. Вошедшие в него 25 работ (11 по ситаглиптину и 14 по вилдаглиптину) не могли изучать отдаленный прогноз для пациентов, поскольку с момента появления препаратов прошло мало времени, тем не менее в обзоре был сделан вывод о возможных преимуществах ингибиторов ДПП-4 перед другими сахароснижающими препаратами [15] и высказано пожелание о проведении длительных проспективных исследований. И в 2008 г. стартовало рандомизированное плацебоконтролируемое исследование по оценке сердечно-сосудистых исходов лечения ситаглиптином у пациентов с СД 2 типа и неадекватным гликемическим контролем на моно- или комбинированной пероральной сахароснижающей терапии – TECOS (Trial to Evaluate Cardiovascular Outcomes after treatment with Sitagliptin). В исследовании приняли участие 14 тыс. пациентов с СД 2 типа, ожидаемая дата окончания данной работы – 2014 год.
Сравнений “head-to-head” различных препаратов из группы ингибиторов ДПП-4 по параметру отдаленного прогноза до настоящего времени не проводилось (имеющиеся исследования посвящены краткосрочным и суррогатным показателям, таким как средняя амплитуда колебания гликемии и проч.) [16]. Такие работы были бы интересны, поскольку молекулы ингибиторов ДПП-4 несколько различаются по селективности в отношении ДПП-4 и ряду других свойств [7]. Однако скорого появления результатов таких исследований вряд ли стоит ожидать: вспомним хотя бы тот факт, что данных о влиянии на отдаленный прогноз у нас достаточно мало даже по прямому сравнению ПСМ, которые используются в клинической практике уже десятки лет. Тем не менее на сайте clinicaltrials.gov можно найти зарегистрированные и идущие клинические исследования с прямым сравнением разных ингибиторов ДПП-4. Если обратиться к накопленным за 7 лет клинического применения ситаглиптина данным, становится очевидным, что существенная часть работ посвящена вопросам его безопасности и риску развития таких осложнений, как острый панкреатит и инфекции, а также вопросам использования препарата у пациентов с почечной и печеночной недостаточностью. Как показали данные проведенных метаанализов, риск осложнений на фоне терапии ситаглиптином весьма низок и в целом переносимость препарата очень хорошая [17]. Ситаглиптин может использоваться у пациентов с почечной недостаточностью всех степеней тяжести, а также при печеночной недостаточности легкой и средней степени тяжести [18].
При анализе многочисленных исследований следует иметь в виду, что в реальной клинической практике ингибиторы ДПП-4 относительно редко используются в виде монотерапии. Чаще всего речь идет об их комбинации с метформином, который, как указывалось, является препаратом первой линии, а сочетанное применение метформина и ингибиторов ДПП-4 позволяет воздействовать на все патогенетические звенья СД 2 типа. В связи с этим закономерна популярность фиксированных комбинаций ингибиторов ДПП-4 и метформина (например, препарат Янумет). Кроме того, ингибиторы ДПП-4 могут комбинироваться со всеми остальными сахароснижающими препаратами, включая инсулин. При этом следует помнить, что не все возможные комбинации рациональны с клинической точки зрения, особенно когда речь идет о назначении более двух препаратов. Отметим, что в тех исследованиях, где ингибиторы ДПП-4 комбинировались с метформином, отдаленный прогноз мог определяться как одним, так и другим препаратом. Все исследования, изучавшие комбинацию ситаглиптина и метформина, показали ее высокую эффективность, которая, видимо, связана с тем, что препараты влияют на разные компоненты патогенеза заболевания: метформин уменьшает инсулинорезистентность и избыточную продукцию глюкозы печенью, ситаглиптин обусловливает глюкозозависимую стимуляцию продукции инсулина, а также уменьшает гиперпродукцию глюкозы печенью путем подавления высвобождения глюкагона альфа-клетками. Кроме того, метформин сам по себе синергично эффектам ингибиторов ДПП-4 повышает продукцию ГПП-1 [19].
Опыт применения ситаглиптина в России первоначально основывался на проведении международных многоцентровых клинических исследований. В дальнейшем была осуществлена постмаркетинговая оценка ситаглиптина, подтвердившая эффективность и безопасность его использования. Так, в российской наблюдательной программе «Диа-Да» приняли участие 923 пациента (проживающие в 10 крупных городах Российской Федерации) с СД 2 типа и неудовлетворительным контролем гликемии, которые находились на диетотерапии или получали монотерапию метформином; длительность СД составляла в среднем 4,5 года. Пациентам к монотерапии метформином добавлялся ситаглиптин или сразу назначалась комбинированная терапия «ситаглиптин + метформин». Изучена динамика уровня гликемии натощак, гликированного гемоглобина, массы тела, а также частота развития побочных явлений и удовлетворенность пациентов и врачей проведенным лечением, параметры оценивались через 3 и 6 месяцев амбулаторного приема ситаглиптина. В исследовании была подтверждена глюкозозависимая сахароснижающая эффективность ситаглиптина в комбинации с метформином (рис. 3). Уровень HbA1c у 76% пациентов к концу исследования снизился до целевых значений (< 7%). Частота развития гипогликемических состояний на фоне приема ситаглиптина и метформина расценивалась как редкая. Кроме того, прием ситаглиптина в комбинации с метформином сопровождался тенденцией к снижению массы тела, также отмечены повышение приверженности пациентов с СД 2 типа к проводимому лечению и высокая удовлетворенность врачей терапией [22]. Немалая часть исследований посвящена плейотропным эффектам ингибиторов ДПП-4 и ситаглиптина в частности. Так, было показано, что ситаглиптин помимо сахароснижающего эффекта характеризуется противовоспалительными свойствами [20], благоприятным, хотя и весьма небольшим влиянием на липидный спектр [10] и артериальное давление [11], а также прямым воздействием на эндотелий и миокард сердца [12]. По данным метаанализа 28 исследований, прием ингибиторов ДПП-4 ассоциирован со снижением риска развития переломов костей.
Препараты инкретинового ряда – агонисты рецепторов ГПП-1 и ингибиторы ДПП-4 – достаточно молоды и еще не получили окончательной оценки с позиции отдаленного прогноза для пациентов с СД 2 типа, но эти исследования достаточно интенсивно ведутся. База регистрации клинических исследований clinicaltrials.gov на сегодняшний день содержит 279 исследований, посвященных ситаглиптину. По своей тематике эти исследования весьма разнообразны. Изучается использование ситаглиптина для профилактики СД 2 типа, для лечения СД 2 типа у подростков, протективные эффекты ситаглиптина на бета-клетки у пациентов с диабетом типа LADA, фиксированная комбинация (в одной таблетке) ситаглиптина и симвастатина. Ситаглиптин изучается в рамках сравнительных исследований различных ингибиторов ДПП-4, при лечении неалкогольного стеатогепатита, у пациентов после трансплантации почки. В декабре 2014 г. должно завершиться исследование TECOS, изучающее отдаленные сердечно-сосудистые исходы и прогноз пациентов, получавших ситаглиптин. Надеемся, что эти и другие исследования расширят наши представления о месте терапии ингибиторами ДПП-4 в лечении СД 2 типа и поспособствуют решению проблемы выбора сахароснижающего препарата.
1. Inzucchi S.E., Bergenstal R.M., Buse J.B. et al. Management of hyperglycemia in type 2 diabetes: a patient-centered approach: position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD) // Diabetes Care. 2012. Vol. 35. № 6. P. 1364–1379.
2. ACCORD Study Group, Gerstein H.C., Miller M.E. et al. Long-term effects of intensive glucose lowering on cardiovascular outcomes // N. Engl. J. Med. 2011. Vol. 364. № 9. P. 818–828.
3. ADVANCE Collaborative Group, Patel A., MacMahon S. et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes // N. Engl. J. Med. 2008. Vol. 358. № 24. P. 2560–2572.
4. Stratton I.M., Adler A.I., Neil H.A. et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study // BMJ. 2000. Vol. 321. № 7258. P. 405–412.
5. Bennett W.L., Maruthur N.M., Singh S. et al. Comparative effectiveness and safety of medications for type 2 diabetes: an update including new drugs and 2-drug combinations // Ann. Intern. Med. 2011. Vol. 154. № 9. P. 602–613.
6. Qaseem A., Humphrey L.L., Sweet D.E. et al. Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians // Ann. Intern. Med. 2012. Vol. 156. № 3. P. 218–231.
7. Шестакова Е.А., Галстян Г.Р. Ингибиторы дипептидилпептидазы-4: сравнительный анализ представителей группы // Проблемы эндокринологии. 2012. № 1. С. 61–66.
8. Aschner P., Kipnes M.S., Lunceford J.K. et al. Effect of the dipeptidyl peptidase-4 inhibitor sitagliptin as monotherapy on glycemic control in patients with type 2 diabetes // Diabetes Care. 2006. Vol. 29. № 12. P. 2632–2637.
9. Monami M., Ahrén B., Dicembrini I. et al. Dipeptidyl peptidase-4 inhibitors and cardiovascular risk: a meta-analysis of randomized clinical trials // Diabetes Obes. Metab. 2013. Vol. 15. № 2. P. 112–120.
10. Monami M., Lamanna C., Desideri C.M. et al. DPP-4 inhibitors and lipids: systematic review and meta-analysis // Adv. Ther. 2012. Vol. 29. № 1. P. 14–25.
11. Horton E.S., Silberman C., Davis K.L. et al. Weight loss, glycemic control, and changes in cardiovascular biomarkers in patients with type 2 diabetes receiving incretin therapies or insulin in a large cohort database // Diabetes Care. 2010. Vol. 33. № 8. P. 1759–1765.
12. Read P.A., Khan F.Z., Heck P.M. et al. DPP-4 inhibition by sitagliptin improves the myocardial response to dobutamine stress and mitigates stunning in a pilot study of patients with coronary artery disease // Circ. Cardiovasc. Imaging. 2010. Vol. 3. № 2. P. 195–201.
13. Engel S.S., Golm G.T., Shapiro D. et al. Cardiovascular safety of sitagliptin in patients with type 2 diabetes mellitus: a pooled analysis // Cardiovasc. Diabetol. 2013. Vol. 12. № 1. P. 3.
14. Williams-Herman D., Engel S.S., Round E. et al. Safety and tolerability of sitagliptin in clinical studies: a pooled analysis of data from 10,246 patients with type 2 diabetes // BMC Endocr. Disord. 2010. Vol. 10. P. 7.
15. Richter B., Bandeira-Echtler E., Bergerhoff K. et al. Dipeptidyl peptidase-4 (DPP-4) inhibitors for type 2 diabetes mellitus // Cochrane Database Syst. Rev. 2008. № 2. CD006739.
16. Sakamoto M., Nishimura R., Irako T. et al. Comparison of vildagliptin twice daily vs. sitagliptin once daily using continuous glucose monitoring (CGM): crossover pilot study (J-VICTORIA study) // Cardiovasc. Diabetol. 2012. Vol. 11. P. 92.
17. Monami M., Dicembrini I., Martelli D. et al. Safety of dipeptidyl peptidase-4 inhibitors: a meta-analysis of randomized clinical trials // Curr. Med. Res. Opin. 2011. Vol. 27. Suppl. 3. P. 57–64.
18. Chan J.C., Scott R., Arjona Ferreira J.C. et al. Safety and efficacy of sitagliptin in patients with type 2 diabetes and chronic renal insufficiency // Diabetes Obes. Metab. 2008. Vol. 10. № 7. P. 545–555.
19. Mulherin A.J., Oh A.H., Kim H. et al. Mechanisms underlying metformin-induced secretion of glucagon-like peptide-1 from the intestinal L cell // Endocrinology. 2011. Vol. 152. № 12. P. 4610–4619.
20. Makdissi A., Ghanim H., Vora M. et al. Sitagliptin exerts an antinflammatory action // J. Clin. Endocrinol. Metab. 2012. Vol. 97. № 9. P. 3333–3341.
21. Monami M., Dicembrini I., Antenore A. et al. Dipeptidyl peptidase-4 inhibitors and bone fractures: a meta-analysis of randomized clinical trials // Diabetes Care. 2011. Vol. 34. № 11. P. 2474–2476.
22. Шестакова М.В. Опыт применения ситаглиптина (первого ингибитора ДПП-4) в лечении сахарного диабета 2 типа в Российской Федерации: результаты наблюдательной программы «Диа-Да»// Сахарный диабет. 2010. № 3. C. 57–60.
Новости на тему
01.07.2022 11:00:00
16.06.2021
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.